Лекции инфекционные болезни.
Инфекционные болезни Лекция 11. профессор К.А. Аитов Тема лекции: " ВИЧ-инфекция "
Немного истории Еще каких-нибудь 25 лет назад человечество пребывало в уверенности, что инфекционные болезни больше не представляют серьезной опасности для цивилизованного мира. Если что и продолжает угрожать здоровью людей, то это рак, сердечно- сосудистые и дегенеративные заболевания. Однако с появлением в начале 80-х годов СПИДа эта уверенность существенно поколебалась. Первый больной СПИДом в мире был выявлен в 1981 году. ВИЧ/СПИД

ВИЧ. Исторические факты 3 июля 1981 года «Нью-Йорк Таймс» напечатала статью, сообщавшую, что в Нью-Йорке и Калифорнии диагностирован 41 случай заболевания редкой и крайне опасной формой рака – саркомой Капоши. В статье отмечалось, что все заболевшие – гомосексуалисты и что у больных были обнаружены загадочные нарушения иммунной защиты. Это были первые звоночки приближающейся катастрофы под названием «СПИД». Уже в 1988 году Генеральная Ассамблея ООН объявила, что распространение ВИЧ/СПИДа приняло масштабы глобальной пандемии. Первый случай ВИЧ-инфекции у гражданина СССР был выявлен и описаны акад. В.И. Покровским (1987). Первый случай смерти от СПИДа в СССР был описан проф. А.Г. Рахмановой и соавт. (1989).

Угроза СПИДа в России в период социализма была практически равна нулю, железный занавес, кроме многочисленных недостатков, имел огромное достоинство – он ограждал жителей СССР от проникновения чуждого, в том числе и ВИЧ-инфекции. После демократических перемен страна стала открыта для мира и сюда хлынула все: и хорошее и плохое, и ВИЧ- инфекция тоже. Первые случаи ВИЧ-инфекции в России были зарегистрированы в 1987 году. Но настоящий обвал эпидемии произошел в 1999–2001 годах, и сегодня распространение ВИЧ/СПИДа продолжается.


История открытия ВИЧ В 1980г. Р. Галло выделил ретровирус человека, названный НТLV (от Нuman Т- Сеll Leukemia Virus). В 1983г. Люк Монтанье выделил ретровирус из клеток лимфатического узла гомосексуалиста с синдромом лимфаденопатии, который уже принято было считать характерным проявлением СПИДа, его назвали LAV (Lymphadenopathy-associated Virus) На Международной Комиссии при IСТV (Iпtегпаtiопа1 Сommittee for Тахопоmу of Viruses) новый вирус назвали термином - НIV (Нuman Immunodeficiency Virus) или ВИЧ (вирус иммунодефицита человека) При исследовании сывороток крови больных, умерших от неизвестной болезни в 1959, 1969, 1976гг. был выделен ВИЧ. Люк Монтанье Институт Пастера, Франция Роберт Галло Национальный Институт рака США

ЭТИОЛОГИЯ ВИЧ – семейство ретровирусов, подгруппа лентивирусов или «медленных» вирусов. Размеры нм (1/10000 мм). На 1см размещается тыс. вирионов, Скорость репликации вируса – частиц в день. Группа белков ВИЧ – 1 Северная Америка, Западная Европа, Австралия ВИЧ – 2 Африка ВИЧ – 3 Белки оболочки вируса gp160, gp120, gp41 gp140, gp105, gp36 Развивается при переливании импортированной зараженной крови или контакте с инфицированным лицом, заразившимся в другом регионе Белки сердцевины p55, p24, p17p56, p26, p18 Ферменты вирусаp66, p51, p31p68

Место действия ННИОТ (Блокируют репликацию ВИЧ путем связывания с ОТ и блокируя синтез ДНК из вирусной РНК) ВИЧ РНК ядро Обратная транскриптаза ХХХХХХХХХ ДНК ХХХХХХХХХ CD4 VVVVVV протеаза РНК ВИЧ Место действия НИОТ (Встраиваются в ДНК вируса, изменяя ее и блокируя дальнейшую репликацию вируса) Место действия ИП (Они блокируют сборку вирусных частиц и их высвобождение из CD4 клетки) РЕПЛИКАЦИЯ ВИЧ © К.А. Аитов, 2007 CD4-клетка Провирус

Жизненный цикл ВИЧ Связывание с помощью gp120 I. Слияние с помощью gp41 Iа. Попадание в клетку с образованием структурных белков новых вирусных частиц II. Транскрипция - в цитоплазме клетки осуществляется превращение вирусной РНК в ДНК III. Интеграция Новая ВИЧ ДНК транспортируется в клеточное ядро встраивается в ДНК клетки хозяина IIa. На матрице ДНК провируса происходит синтез копий РНК (иРНК) V. Отпочковывание вирус отпочковывается, окруженный «клочком» мембраны клетки- хозяина (gp120), определяющий способность ВИЧ заражать новые клетки IV. Репликация Длинные цепи белков и ферментов расщепляются протеазой на меньшие, образуя зрелые вирусные частицы

Особенности эпидемии ВИЧ/СПИДА в России Эпидемия ВИЧ-инфекции в России началась позже, чем в других странах и пока имеет значительно меньшие масштабы распространения чем в других странах, несмотря на рост заболеваемости Россия уже прошла первую, начальную стадию и вступает в концентрированную, для которой характерна высокая пораженность групп риска и рост заболеваемости среди общего населения реальная угроза социально-экономичес- кому развитию страны. Ведущим фактором заражения ВИЧ-инфекцией остается внутривенное введение наркотиков, что прежде всего обусловлено развитием эпидемии наркомании в нашей стране Среди зараженных 70-80% составляют молодые люди в возрасте от лет С 1999 года отмечена активизация полового пути передачи и активное вовлечение женщин в эпидемию ВИЧ\СПИДА, как следствие - увеличение рождения детей от ВИЧ-позитивных матерей

Этапы развития эпидемии ВИЧ-инфекции в Российской Федерации (гг.) Появление первичных случаев ВИЧ-инфекции и локальные вспышки внутрибольничной инфекции среди детей в гг. (г.Элиста, г. Ростов на Дону, г. Волгоград). «Псевдоспокойный период» (гг.), когда диагностировалось незначительное количество случаев ВИЧ-инфекции. Период подъема заболеваемости, когда в 1996 г. началось и поныне продолжается быстрое распространение ВИЧ-инфекции среди лиц, которые употребляют наркотики внутривенно. Распространение ВИЧ-инфекции среди наркопотребителей, на фоне беспорядочной половой жизни, приводит к переходу эпидемии в другие группы населения, преимущественно при гетеросексуальных контактах.


Количество случаев ВИЧ-инфекции на 100 тыс. населения на территориях Российской Федерации на

ВИЧ: статданные по РФ По данным на 31 февраля 2005 года, в России зарегистрировано более 333,5 тыс. ВИЧ- инфицированных, из них 12,9 тыс. - дети. От СПИДа умерло более 7,5 тыс. россиян. В Иркутской области зарегистрировано 20,5 тыс. ВИЧ- инфицированных, умерло 868 человек, из них трое - в 2005 году. В регионе зарегистрировано более 1,5 тыс. детей, рождённых от ВИЧ-позитивных матерей. Диагноз ВИЧ поставлен 221 ребёнку. Ежедневно в России выявляется более 100 новых зараженных ВИЧ россиян.Ежедневно в России выявляется более 100 новых зараженных ВИЧ россиян.

Эпидемическая ситуация по ВИЧ-инфекции в Иркутской области на г. Кумулятивно зарегистрировано – случаев ВИЧ (780,4 на 100 тыс.населения) Родилось всего детей от ВИЧ-инфицированных матерей – 1407, в т.ч. в 2004 г. – 413 чел. Умерло ВИЧ-инфицированных кумулятивно – 822, в т.ч. в 2004 г. – 185 чел. Умерло больных СПИД кумулятивно – 26 чел., в т.ч. в 2004 г. – 3 чел. Больные в стадии СПИД кумулятивно – 30 чел., в т.ч. в 2004 г. – 5 чел. Лидирующие места по кумулятивной заболеваемости занимают территории: г. Иркутск – 1352,8 на 100 тыс.населения, г. Усолье- Сибирское –792,4 на 100 тыс.населения, г. Саянск – 779,3 на 100 тыс.нас. Учреждения ГУИН – 1358,5 0 / 0000

Динамика заболеваемости ВИЧ-инфекцией в Иркутской области на г. (по половому признаку)

Динамика путей передачи ВИЧ в Иркутской области за гг.


ВИЧ. Пути передачи ПОЛОВОЙ: незащищенный ПОЛОВОЙ: незащищенный (без презерватива) проникающий половой контакт как гомосексуальный, так и гетеросексуальный. ПАРЕНТЕРАЛЬНЫЙ: совместное или повторное использование использование использование ПАРЕНТЕРАЛЬНЫЙ: совместное или повторное использование шприцев, игл и другого инъекционного оборудования; - использование нестерильного инструментария для татуировок и пирсинга; - использование чужих бритвенных принадлежностей, зубных щеток с остатками крови; ВЕРТИКАЛЬНЫЙ: передача вируса ВЕРТИКАЛЬНЫЙ: передача вируса от ВИЧ-позитивной матери ребенку – во время беременности, родов и при кормлении грудью. При наличии инфекцийПри наличии инфекций, передающихся половым путем, опасность передачи ВИЧ при сексуальных контактах увеличивается в 2–5 раз. Наличие инфекций особенно опасно!Наличие инфекций, передающихся половым путем (ИППП), сопровождающихся возникновением открытых язвочек (например, герпес), особенно опасно!

ВИЧ не передаётся: - при рукопожатии или объятиях; - через пот или слезы; - при кашле и чихании; - при использовании общей посуды или постельного белья; - при совместном использовании ванны и/или унитаза; - при совместных занятиях спортом; - в общественном транспорте; - через животных или при укусах насекомых; - при поцелуе / через слюну. ВИЧ не передается при поцелуе, так как концентрация вируса в слюне недостаточно для инфицирования.

ВИЧ: Мнение специалиста (Г. Онищенко, 2006) В июне 2006 г. на страницах «Российской газеты» гл. гос. сан. врач РФ Геннадий Онищенко сказал: «большинство ВИЧ-положительных россиян пока не испытывают серьезных симптомов болезни. Многие даже не подозревают о своем "статусе", и при отсутствии симптомов не стремятся к получению дополнительной информации, медицинской помощи». Тем не менее, по мнению Геннадия Онищенко, «в ближайшие десятилетия эпидемия может стать реальной угрозой национальной безопасности, экономическому развитию и международным отношениям России».

СТРОЕНИЕ и фазы патогенеза ВИЧ (В н.вр. известны ДВА типа вируса: ВИЧ-1 и ВИЧ-2 (западная африка) 1-я фаза. Проникновение ВИЧ в организм человека, повреждение клеток-мишеней; 2-я фаза. Вирусемия; 3-я фаза. Прогрессирующее повреждение иммунокомпетентных клеток; 4-я фаза: Углубление иммуцнодефицита, развитие оппортунистических инфекций или онкозаболеваний; 5-я фаза. Терминальная фаз, приводящая к гибели больного. Тотальный иммунодефицит.

ВИЧ: Патогенез ВИЧ слективно поражает Т-лимфоциты-хелперы, макрофаги и моноциты. Нарушается нормальное соотношение между ними и супрессорами, цитотоксическими лимфоцитами, равное в норме 1,5-2,0, становится менее 1,0. Нарушается иммунитет. Возникает иммунодефицит. Активизируются оппортунистические инфекции: грибы (Cand. albicans, Pneumocysta carinii и др.), вирусы (ЦМВ, вирус герпеса), бактерии (стрепто-, стафилококки и др). Кроме того, возникает активная продукция аутоантител, причем не только к ВИЧ-пораженным клеткам. Также ВИЧ может находиться в дремлющем состоянии и не активизироваться в течение рядя месяцев и даже лет (до 10 лет).

ВИЧ: патогенез Свободный белок gp 120 может соединяться с рецептором CD4 неинфицированных Т4 лимфоцитов, при этом как инфицирован-ные, так и не инфицированные лимфоциты распознаются иммун-ной системой как чужеродные и разрушаются Т-киллерами. Причиной гибели CD4 клеток могут быть биологически активные вещества – цитокины, секретируемые инфицированными ВИЧ макрофагами: ФНО, ИЛ-1. Кроме того, инфицированные ВИЧ Т-хелперы приобретают способность образовывать массивные скопления – СИНТИЦИИ, в результате чего резко снижается их количество. Изучаются и другие механизмы уменьшения количества и снижения функций Т4 лимфоцитов. Зараженные ВИЧ Т4 клетки не могут осуществлять свою иммунную функцию, а, следовательно, В-клетки престают синтезировать специфические АТ.

Российская классификация ВИЧ-инфекции (В.И. Покровский, 2001 г.) 1. Стадия инкубации 2. Стадия первичных проявлений,варианты течения: –2А. Бессимптомная –2Б. Острая ВИЧ-инфекция без вторичных заболеваний. –2В. Острая инфекция с вторичными заболеваниями. 3. Латентная стадия 4. Стадия вторичных заболеваний, варианты течения: –4А. Потеря веса менее 10%; рецидивирующие инфекции. –4Б. Потеря веса более 10%; органные поражения; локализованная саркома Капоши. –4В. Кахексия; поражение центральной нервной системы различной этиологии. 5. Терминальная стадия

Класс Под- класс Катего- рия Критерии Р-О -- Недифференцированная (неопределенная) инфекция P-1 -A-A ---- Бессимптомная инфекция B- Нарушение иммунного статуса C- Иммунный статус не изучен Классификация ВИЧ-инфекции у детей (ВОЗ, 1987г.) P-2 Манифестная инфекция A- Два или более «неспецифических» признаков ВИЧ инфекции B-Прогрессирующие заболевания нервной системы C-Лимфоидные интерстициальные пневмонии D- 1 Вторичные инфекции, связанные с ВИЧ- иммунодефицитом D2D2Тяжелые рецидивирующие бактериальные инфекции D3D3Другие инфекции EE1E1СПИД – индикаторные опухоли (лимфома, СК и др.) E2E2Другие опухоли, возможно связанные с ВИЧ F Другие болезненные состояния, возможно, вторичные по отношению к ВИЧ-инфекции: гепатит, кардиопатия, нефропатия, анемия, тромбоцитопения, кожные болезни

ВИЧ: клиника Инкубационный период при ВИЧ-инфекции составляет, как правило, 2-3 нед., но может затягиваться до 3-8 мес., иногда больше. Вслед за ним у 30-50% инфицированных появляются симптомы острой ВИЧ-инфекции, которая сопровождается: лихорадкой (96%), лимфаденопатией (74%), эритематозно-макулопапулезной сыпью на лице, туловище, иногда на конечностях (70%), миалгией и артралгией (54%).Реже встречаются другие симптомы как диарея, головная боль, тошнота и рвота, гепатоспленомегалия. Неврологические симптомы встречаются примерно у 12% больных и характеризуются развитием менингоэнцефалита или асептического менингита и др. Стадия персистирующей генерализованной лимфоаденопатии (ПГЛ) – длится довольно долго – 5-8 лет. (постепенное снижение CD4 клеток – клеток в один мм 3 в год. На этих стадиях больные не обращаются к врачам, т.к. их ничего не беспокоит.

ВИЧ: клиника Вслед за этими стадиями (2-3 – лет) начинается симптоматическая хроническая фаза ВИЧ-инфекции, которая характеризуется различными инфекциями вирусной, бактериальной, грибковой природы, которые пока еще протекают довольно благоприятно и купируются обычными терапевтическими средствами. Возникают повторные заболевания верхних дыхательных путей – отит, синусит, трахеобронхит и др., поверхностные поражения кожи – кожно- слизистая форма рецидивирующего простого и опоясывающего герпеса, кандидоз слизистых оболочек, дерматомикозы, себоррея и др. Затем эти изменения становятся более глубоким, не реагируют на стандартные методы леченя, приобретают упорный, затяжной характер. Человек начинает худеть, потеря массы тела более 10%, появляются лихорадки, ночные поты, диарея. На фоне нарастающей иммуносупрессии развиваются тяжелые прогрессирующие болезни, которые не встречаются у человека с нормальной иммунной системой –СПИД-индикаторные заболевания.

ОСОБЕННОСТИ ВИЧ-ИНФЕКЦИИ У ДЕТЕЙ Более быстрые темпы развития болезни, чем у взрослых Острое начало заболевания чаще, чем у взрослых Высокая частота рецидивирующих тяжелых бактериальных инфекций (отиты, синуситы, импетиго, целлюлиты, инфекции мочевых путей) Частая заболеваемость ОРЗ ВИЧ- энцефалопатия с задержкой психомоторного и физического развития вследствие поражения головного мозга (50-90% случаев) Лимфаденопатия, гепатолиенальный синдром Интерстициальные лимфоидные пневмонии – 14-35% Увеличение размеров сердца, аритмии, изменения ЭКГ – 32% Редкость опухолей, особенно саркомы Капоши Быстрая потеря массы тела Зуд кожи, сыпь, паротит Гиперплазия пульмональных лимфоузлов Анемия, тромбоцитопения с геморрагическим синдромом (может привести к летальному исходу) При внутриутробном заражении прогноз неблагоприятный Заражение в возрасте старше 1 года прогностически более благоприятно, чем у взрослых.
















Кандидоз кожи кисти Часто сочетается с орофарингеальным кандидозом Поражается кожа в области складок – «памперсный» дерматит У детей 2-6 лет встречается хронический кандидозный паронихий Лечение: местное, при неэффективности – системная противогрибковая терапия


Дерматофитозы ФОРМЫ: –дерматомикоз гладкой кожи (tinea corporis); –паховый дерматомикоз (tinea cruris); –дерматомикоз стоп (tinea pedis); –онихомикоз (tinea unguium); –дерматомикоз волосистой части головы (tinea capitis) ЛЕЧЕНИЕ: – местно: миконазол или кетоконазол (крем) – устойчивые формы: кетоконазол 6 мг/кг на 1-2 приема, итраконазол 100 мг, гризеофульвин мг/кг внутрь – онихомикоз: итраконазол 100 мг х 2 раза в день/ 1 неделя в месяц 2-4 месяца






Varicella zoster virus Опоясывающий лишай – могут быть обширные поражения с последующим рубцеванием, генерализация инфекции. Лечение: у детей без иммуносупрессии - ацикловир внутрь 20 мг/кг х 4 раза в день При наличии иммуносупрессии, вовлечении тройничного нерва или мультидерматомных поражениях – ацикловир в/в 10 мг/кг х 3 раза в день

Лекарственная сыпь На фоне приема антибактериальных препаратов, особенно сульфаниламидов, а также ННИОТ и ИП Часто кореподобная, пятнистая,пятнисто- папулезня сыпь, сопровождается зудом Реже – крапивница, синдром Стивенса- Джонсона, токсический буллезный эпидермолиз








ВИЧ: диагностика Факт инфицирования после контакта с вирусом можно установить через 25 дней – 3 месяца (в некоторых случаях до шести месяцев) с помощью специального теста – анализа крови, который выявляет антитела к вирусу. Период между попаданием вируса в организм и образованием антител к нему в крови называется «периодом окна».

ПЦР Используется для экспресс- диагностики острого периода ВИЧ- инфекции (обнаружение в крови) ИММУНОФЕРМЕНТНЫЙ АНАЛИЗ (ИФА) Повт. ИФА- положит. Повт. ИФА- отрицат. ИММУНОБЛОТ ПоложительноОтрицательно ВИЧ (+) ВИЧ (-) © К.А. Аитов, 2007 ИФА является скрининговым

ВИЧ: диагностика Для диагностики острой ВИЧ-инфекции используют ПЦР (РНК ВИЧ). Основным методом лабораторной диагностики ВИЧ- инфекции является обнаружение АТ к ВИЧ с помощью ИФА – является скрининговым (в случае + результата анализ производится дважды с той же сывороткой. При получении). Антитела к ВИЧ появляются спустя 1-3 мес после заражения у 90-95% инфицированных. У 5-9% - через 6 мес. и у 0,5 - 1 % - в более поздние сроки. Диагноз ВИЧ-инфекции устанавливают на основании эпидемиологических, клинических, лабораторных данных, с указанием стадии, расшифровывая вторичные заболевания.

ПРИНЦИПЫ ЛЕЧЕНИЯ больных ВИЧ-инфекцией I.Этиотропная противоретровирусная терапия. II.Профилактика оппортунистических заболеваний, их своевременное лечение. III.Патогенетическая терапия, направленная на восстановление морфофункционального состояния пораженных органов. IV.Диета, сбалансированная по белкам, жирам, углеводам, богатая витаминами. V. Благоприятный психологический режим VI. Объем терапии пп. I, II, III определяется стадией болезни, наличием оппортунистических заболеваний, характером поражения отдельных органов и систем

СЛОВАРЬ: Клетки CD4 клетки, которые поражает ВИЧ. Показатель количества клеток CD4 дает представление о состоянии иммунной системы: если количество клеток снижается, значит, иммунная система повреждена. Комбинированная терапия комбинация из, как минимум, трех АРВ-препаратов, в результате приема которой снижается количество ВИЧ в организме. ИП ингибиторы протеазы. Группа антиретровирусных препаратов, подавляющих размножение ВИЧ. Входят в состав комбинированной терапии. НИОТ нуклеозидные ингибиторы обратной транскриптазы. Группа антиретровирусных препаратов. Входят в состав комбинированной терапии. ННИОТ ненуклеозидные ингибиторы обратной транскриптазы. Группа антиретровирусных препаратов. Входят в состав комбинированной терапии.

Антиретровирусное лечение Что такое АРТ? Лекарства, которые применяют для лечения ВИЧ, называются антиретровирусными препаратами (АРВ-препараты). Их разработали для того, чтобы воздействовать на вирус и сохранить иммунную систему пациентов. ВААРТ высокоактивная антиретровирусная терапия, предполагающая одновременное применение комбинации из трех и более антиретровирусных лекарств и являющаяся стандартным методом лечения ВИЧ- инфекции. Излечивает ли АРВ-терапия от ВИЧ-инфекции? Нет. Сегодня еще не существует препаратов, которые излечивают от ВИЧ-инфекции. АРВ-препараты замедляют размножение вируса в организме. Это позволяет сохранить большее число клеток CD4 и избежать дальнейшего повреждения иммунной системы.
69
Когда начинать лечение? 1.Не существует четких правил относительно того, когда лучше всего начинать АРТ. Разные страны используют различные стандарты. 2.Согласно рекомендациям ВОЗ, ВААРТ необходимо начинать: Любому пациенту с симптомами СПИД (так называемые критерии, определяющие СПИД); Любому пациенту, у которого показатель количества клеток CD4 ниже 200 клеток на один кубический миллиметр крови (200/мм3); Любому пациенту, у которого уровень РНК ВИЧ копии/мл крови выше


Препараты для лечения ВИЧ-инфекции Класс препаратов для лечения ВИЧ Общее название (генерики или непатентованные препараты) Фирменное название (патентованные препа-раты) Нуклеозидные игибиторы обратной транскриптазы (НИОТ) AZT, зидовудин ddi, диданозин ЗТС, ламивудин d4T, ставудин абакавир Ретровир Видекс Эливир, Ламивир Зерит, Ставир Зиаген Ненуклеозидные ингибиторы обр. транскриптазы (ННИОТ) эфавиренц невирапин Стокрин, Сустива Вирамун, Невимун Ингибиторы протеазы (ИП) лопинавир/ритонавир индинавир нельфинавир саквинавир ритонавир Калетра Криксиван Вирасепт Инвираза Фортоваза Норвир


Согласно рекомендациям Всемирной организации здравоохранения и протоколам BHIVA, самым лучшим вариантом для начала терапии является следующая комбинация АРВ: 2 НИОТ + 1 ННИОТ Зидовудин+ламивудин+эфавиренц Зидовудин+ламивудин+невирапин Эта комбинация, как правило, рекомендуется людям, которые принимают АРВ-терапию впервые. 3 НИОТ Зидовудин + ламивудин + абакавир Особенно рекомендуется людям, которые не уверены, что смогут принимать много таблеток в день, или в силу различных причин не могут использовать указанные выше режимы 2 НИОТ + 1 ИП Зидовудин + ламивудин + лопинавир/ритонавир Зидовудин + ламивудин + индинавир/ритонавир Зидовудин+ ламивудин + саквинавир/ритонавир Зидовудин + ламивудин + нелфинавир Режимы, которые включают ИП, принимать сложнее всего из-за больших доз и большого числа таблеток, которые необходимо принять за день. Комбинации с ритонавиром были изобретены специально для снижения дозировки и количества таблеток, которые необходимо принять в день. Они называются «усиленными» комбинациями ИП.

Побочные эффекты антиретровирусных препаратов В период адаптации (первые 3-4 недели) –Головная боль –Тошнота, рвота, слабость и др. –Боль в животе –Понос Побочные эффекты –Сыпь –Гепатотоксичность –Панкреатит –Лактацидоз –Гипергликемия –Липодистрофия, перераспределение жировых отложений –Полинейропатия –Анемия, нейтропения

Низкая эффективность Нестойкость эффекта Субоптимальная фармакокинетика Плохая переносимость Неудобство приема Резистентность Вирус Препарат Больной Несоблюдение режима приема Побочные эффекты или неудобство приема Препятствия эффективной антиретровирусной (АРВ) терапии Высокая скорость репликации Высокая частота мутаций - резистентность Латентные резервуары ВИЧ ВРАЧ Тестирование пациента до начала терапии Подбор схемы лечения Поддержка пациента в процессе лечения

Какие анализы крови надо делать, чтобы подтвердить эффективность АРТ? Вирусная нагрузка. Этот анализ показывает количество вируса в вашей крови. Иммунный статус. Этот анализ проверяет количество CD4-клеток и говорит о том, насколько сильна ваша иммунная система.

Нормативно-правовая база 1.Основы законодательства Российской Федерации об охране здоровья граждан, принятые Верховным Советом Российской Федерации и подписаны Президентом Российской Федерации г Приказ Минздрава России от г. 170 О мерах по совершенствованию профилактики и лечения ВИЧ-инфекции в Российской Федерации Министерство здравоохранения и медицинской промышленности Российской Федерации (Утвержден Минюстом). 3.Федеральный закон от г. 38-ФЗ О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека». 4.Федеральный закон от г. 2-ФЗ «О санитарно- эпидемиологическом благополучии населения». 5.Приказ Министерства здравоохранения и социального развития РФ Об утверждении перечня лекарственных средств от г. 601 г. Москва. Зарегистрирован в Минюсте РФ г., регистрационный Приказ Федеральной службы по надзору в сфере здравоохранения и социального развития «Об утверждении Перечня торговых наименований лекарственных средств» 2578 от г.

Нормативно-правовая база 1.Основы законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 г. N устанавливают, что для любого медицинского вмешательства необходимо информированное добровольное согласие пациента. Это, в частности, означает, что забор крови не может быть на законных основаниях произведен принудительно. 2.Исключение сделано для пациентов, чье состояние здоровья не позволяет им выразить свою волю (в этом случае решение принимает медицинский консилиум), и для подростков младше 15 лет (решение принимают законные представители). 3.Существуют также 4 ситуации, в которых предоставление результатов тестирования на ВИЧ является обязательным (но не насильственным - каждый может просто отказаться от участия): 1) донорство крови, других биологических жидкостей и органов; 2) при устройстве на работу медицинского работника или другого специалиста в учреждение, которое непосредственно обрабатывает или принимает материалы, заведомо содержащие ВИЧ; 3) для иностранных граждан - получение виз для проживания на территории России сроком более 3 месяцев; 4) тестирование лиц, находящихся в местах лишения свободы в случае наличия клинических показаний (и в этом случае обследование может быть проведено только с согласия пациента).

Профилактика ВИЧ Специфическая иммунопрофи- лактика ВИЧ-инфекции не раз- работана. К профилактическим меропри- ятиям относятся: - обследование доноров; - обследование всех беременных; - контроль деторождения у инфицированных женщин и отказ от грудного вскармли- вания детей.

Внутренние болезни: конспект лекций Алла Константиновна Мышкина
ЛЕКЦИЯ № 1. Предмет внутренних болезней, история и задачи
Внутренние болезни – область клинической медицины, изучающая этиологию, патогенез, семиотику, лечение, прогноз и профилактику заболеваний внутренних органов.
Внутренняя медицина представляет важнейший раздел практической медицины, охватывающий большинство заболеваний человека. Термин «внутренние болезни» вошел в практику в XIX в. и вытеснил более общий термин «терапия».
С точки зрения врача-клинициста любая болезнь представляет собой изменение нормальной жизнедеятельности организма, характеризующееся нарушением функциональной активности той или иной системы, ограничением приспособительных, компенсаторных и резервных возможностей организма в целом и снижением его трудоспособности.
Болезнь представляет собой динамический процесс, в котором динамичность определяется сосуществованием реакций повреждения и восстановления. Соотношение между этими реакциями отражает направленность болезни в сторону или выздоровления, или прогрессирования. Выяснение этой направленности дает возможность оценивать исход болезни, прогнозировать судьбу больного.
Диагноз болезни (от греч. diagnosis – «распознавание») – краткое определение сущности патологического процесса, отражающее причину его возникновения, основные механизмы, приведшие к развитию изменений в организме, и характеристику этих изменений. Каждый диагноз, который ставит врач, является (в конечном счете) дифференциальным диагнозом – взвешиванием каждого отдельного симптома, оценкой и дифференцированием его.
На ранних этапах развития медицина не была наукой и представляла собой чисто эмпирические знания, основанные только на наблюдениях. Впервые представитель древнегреческой медицины Гиппократ при осмотре больного использовал ощупывание, выслушивание и составил описание многих симптомов и синдромов болезней. Учение о пульсе было создано представителем александрийской школы Герофилом, описание некоторых признаков плеврита, язвы желудка, менингита было представлено таджикским ученым Абу-Али Ибн-Сина (Авиценна).
В XVIII–XIX вв. вопросы внутренней медицины детально разрабатывались Ауенбруггером, Лаэннеком, Г. И. Сокольским, М. Я. Мудровым, Г. А. Захарьиным.
Научная клиническая школа внутренней медицины была создана С. П. Боткиным, впоследствии разрабатываемая многими блестящими клиницистами: И. М. Сеченовым, В. П. Образцовым, Н. Д. Стражеско, Б. Е. Вотчалом, А. М. Мясниковым, Н. С. Молчановым, Е. М. Тареевым, В. Х. Василенко и др.
На современном этапе развития внутренней медицины большой вклад внесли отечественные ученые Е. И. Чазов, П. Е. Лукомский, Ф. И. Комаров, Г. И. Дорофеев, А. Г. Чучалин, А. И. Воробьев и др.
Окончательный диагноз заболевания должен включать сведения об этиологии (диагноз этиологический), его патогенезе (диагноз патогенетический), морфологических изменениях (диагноз морфологический) и функциональном состоянии (диагноз функциональный) пораженного органа или системы. В заключительной диагностической формуле аккумулируются все виды диагнозов, и отражается представление врача о патологическом процессе путем выделения основного заболевания, осложнений и сопутствующих заболеваний. В дальнейшем врачом определяется направленность развития патологического процесса, возможные исходы и последствия заболевания. Оценка всех этих изменений проводится в результате наблюдения за больным, использования специальных дополнительных исследований, применяемого лечения.
Из книги Военная токсикология, радиобиология и медицинская защита автора Эдуард Петрович ПетренкоЗанятие 1: «Предмет и задачи военной токсикологии, радиологии и медицинской защиты» Введение.Несмотря на то, что позитивные процессы постепенно завоевывают позиции на мировой арене, положение в мире остается сложным и непредсказуемым. Угроза развязывания вооруженных
Из книги Безопасность жизнедеятельности автора Виктор Сергеевич Алексеев47. История создания гражданской обороны, ее предназначение и основные задачи по защите населения В Советском Союзе фундамент гражданской обороны – до 1961 г. она именовалась местной противовоздушной обороной (МПВО) – начал закладываться в первые же годы установления
Из книги Госпитальная педиатрия: конспект лекций автора Н. В. ПавловаЛЕКЦИЯ № 9. Дифференциальный диагноз диффузных болезней соединительной ткани у детей. Клиника, диагностика, лечение Классификация ревматических болезней.1. Ревматизм.2. Ювенильный ревматоидный артрит.3. Анкилозирующий спондилит.4. Другие
Из книги Психиатрия автора А. А. Дроздов1. Предмет и задачи психиатрии Психиатрия – медицинская дисциплина, изучающая диагностику и лечение, этиологию, патогенез и распространенность психических заболеваний, а также организацию психиатрической помощи населению.Психиатрия – специальность медицины, которая
Из книги Фармакология: конспект лекций автора1. Введение. Предмет фармакологии, ее история и задачи Фармакология – наука о действии лекарственных веществ на живые организмы и о путях изыскания новых лекарственных средств. Она является одной из самых древних наук. Известно, что в Древней Греции (III в. до н. э.)
Из книги Психиатрия: конспект лекций автора А. А. Дроздов1. Предмет и задачи психиатрии. История развития Психиатрия – медицинская дисциплина, изучающая диагностику и лечение, этиологию, патогенез и распространенность психических заболеваний, а также организацию психиатрической помощи населению.Психиатрия в буквальном
Из книги Фармакология автора Валерия Николаевна Малеванная1. Предмет фармакологии, ее история и задачи. Клиническая фармакология и виды фармакотерапии Фармакология – наука о действии лекарственных веществ на живые организмы и о путях изыскания новых лекарственных средств. Она является одной из самых древних наук. Известно, что
Из книги Внутренние болезни автора Алла Константиновна Мышкина1. ПРЕДМЕТ ВНУТРЕННИХ БОЛЕЗНЕЙ, ИСТОРИЯ И ЗАДАЧИ Внутренние болезни – область клинической медицины, изучающая этиологию, патогенез, семиотику, лечение, прогноз и профилактику заболеваний внутренних органов.Внутренняя медицина представляет важнейший раздел
Из книги Детские болезни: конспект лекций автора Н. В. ГавриловаЛЕКЦИЯ № 1. История отечественной педиатрии, организация охраны материнства. Периоды детского возраста Выделение педиатрии в самостоятельную медицинскую дисциплину в России произошло в XIX в. Первая в мире детская больница была открыта в Париже (1802 г.), первая детская
Из книги Практическая гомеопатия автора Виктор Иосифович ВаршавскийХАРАКТЕРИСТИКА ОСНОВНЫХ ГОМЕОПАТИЧЕСКИХ ЛЕКАРСТВ (ПОЛИХРЕСТОВ), ПРИМЕНЯЕМЫХ ПРИ ЛЕЧЕНИИ ВНУТРЕННИХ БОЛЕЗНЕЙ АКТЕЯ РАЦЕМОЗА. ACTEA RACEMOSA (CIMICIFUGA) - ВОРОНЕЦ ВЫСОКИЙ Специфическое действие-на нервную систему, в связи с женской половой гормональной сферой.Симптомы. Головная
Из книги Судебная медицина. Шпаргалка автора В. В. Баталина1. Предмет, задачи и методы судебной медицины. Понятие о судебно-медицинской экспертизе Судебная экспертиза – это процессуальное действие, которое состоит из проведения исследований и дачи заключения экспертом по вопросам, разрешение которых требует специальных
Из книги Правда о тазобедренном суставе. Жизнь без боли автора Сергей Михайлович БубновскийИстория моей болезни. К счастью, уже история! Я припарковал машину практически ко входу в здание. До своего кабинета оставалось 20 шагов, но до этого надо было еще выбраться из машины. Хорошо, что кресло в машине ортопедическое и я подогнал его под контуры своего тела. С
Из книги Психиатрия. Руководство для врачей автора Борис Дмитриевич ЦыганковВВЕДЕНИЕ. ПРЕДМЕТ ПСИХИАТРИИ, ЕЕ СОДЕРЖАНИЕ И ЗАДАЧИ Психиатрия (от греч. psyche - душа, iatreo - лечение) изучает болезненные изменения в нервно-психической сфере, их причины, разрабатывает методы лечения, профилактики и реабилитации психически больных.В настоящее время
Из книги Обман в науке автора Бен Голдакр Собственно з аболеваемость (первичная заболеваемость) - частота новых, нигде ранее не учтенных и впервые в данном календарном году выявленных среди населения заболеваний (по статистическим талонам уточненных диагнозов со знаком «+»).
Собственно з аболеваемость (первичная заболеваемость) - частота новых, нигде ранее не учтенных и впервые в данном календарном году выявленных среди населения заболеваний (по статистическим талонам уточненных диагнозов со знаком «+»).
 Распространенность (общая заболеваемость или болезненность) - частота всех имеющихся среди населения заболеваний, как впервые выявленных в данном календарном году, так и зарегистрированных в предыдущие годы, по поводу которых больной вновь обратился за медицинской помощью в данном году(все статистические талоны уточненных диагнозов).
Распространенность (общая заболеваемость или болезненность) - частота всех имеющихся среди населения заболеваний, как впервые выявленных в данном календарном году, так и зарегистрированных в предыдущие годы, по поводу которых больной вновь обратился за медицинской помощью в данном году(все статистические талоны уточненных диагнозов).
 П атологическая пораженность - частота патологии среди населения, устанавливаемая при проведении единовременных медицинских осмотров (обследований), в результате которых учитываются все заболевания, а также преморбидные формы и состояния.
П атологическая пораженность - частота патологии среди населения, устанавливаемая при проведении единовременных медицинских осмотров (обследований), в результате которых учитываются все заболевания, а также преморбидные формы и состояния.

 Общая заболеваемость (по обращаемости). Единицей наблюдения при изучении общей заболеваемости является первичное обращение больного в текущем календарном году по поводу данного заболевания.
Общая заболеваемость (по обращаемости). Единицей наблюдения при изучении общей заболеваемости является первичное обращение больного в текущем календарном году по поводу данного заболевания.
 Показатель общей заболеваемости определяется числом первичных обращений за медицинской помощью в лечебно-профилактические учреждения в данном году на 1000 или 10000 жителей. Общий показатель - это отношение числа заболевших за год к общей численности населения.
Показатель общей заболеваемости определяется числом первичных обращений за медицинской помощью в лечебно-профилактические учреждения в данном году на 1000 или 10000 жителей. Общий показатель - это отношение числа заболевших за год к общей численности населения.
 Первичная заболеваемость — это заболеваемость, выявленная впервые в жизни и регистрируемая в течение года.
Первичная заболеваемость — это заболеваемость, выявленная впервые в жизни и регистрируемая в течение года.
 Инфекционная и неэпидемическая заболеваемость (по обращаемости). Заболеваемость инфекционными болезнями изучается путем учета каждого инфекционного заболевания или подозрения на него. Учетным документом является экстренное извещение об инфекционном заболевании (ф. -058/у). Экстренное извещение составляется на каждое инфекционное заболевание или подозрение на заболевание и направляется в центр ГСЭН. Экстренное извещение до отправления регистрируется в журнале инфекционных заболеваний (ф. -060/у). На основе записей в этом журнале составляется отчет о динамике инфекционных заболеваний за каждый месяц, квартал, полугодие и год.
Инфекционная и неэпидемическая заболеваемость (по обращаемости). Заболеваемость инфекционными болезнями изучается путем учета каждого инфекционного заболевания или подозрения на него. Учетным документом является экстренное извещение об инфекционном заболевании (ф. -058/у). Экстренное извещение составляется на каждое инфекционное заболевание или подозрение на заболевание и направляется в центр ГСЭН. Экстренное извещение до отправления регистрируется в журнале инфекционных заболеваний (ф. -060/у). На основе записей в этом журнале составляется отчет о динамике инфекционных заболеваний за каждый месяц, квартал, полугодие и год.
 Заболеваемость неэпидемическими заболеваниями (туберкулез, венерические заболевания, новообразования, трихофития и др.), зарегистрированными впервые в данном году, рассчитывается на 1 0 0000 жителей (уровень, структура). Единицей наблюдения при изучении неэпидемической заболеваемости является каждый больной с впервые в жизни установленным диагнозом одного из указанных заболеваний. Учет заболеваний ведется в диспансерах.
Заболеваемость неэпидемическими заболеваниями (туберкулез, венерические заболевания, новообразования, трихофития и др.), зарегистрированными впервые в данном году, рассчитывается на 1 0 0000 жителей (уровень, структура). Единицей наблюдения при изучении неэпидемической заболеваемости является каждый больной с впервые в жизни установленным диагнозом одного из указанных заболеваний. Учет заболеваний ведется в диспансерах.
 Методы изучения заболеваемости Основной статистический документ 1. Заболеваемость по данным обращаемости Талон для регистрации заключительных (уточненных) диагнозов (учетная форма № 025 -2/у-04) В том числе: заболеваемость острыми инфекционными болезнями, пищевыми, острыми профессиональными отравлениями Экстренное извещение об острозаразном заболевании, пищевом, остром профессиональном отравлениях (уч-ная форма № 058/у) заболеваемость важнейшими неэпидемическими болезнями (туберкулез, вен. болезни, рак и др.) Извещение о важнейших неэпидемических заболеваниях (учетные формы № 089/у-00; 090/у) заболеваемость с ВУТ Листок нетрудоспособности госпитализированная заболеваемость Карта выбывшего из стационара (учетная форма № 066/у) 2. Заболеваемость по данным медицинских осмотров (дети, призывники, работающие и т. д.) Контрольная карта диспансерного наблюдения (уч. форма № 030/у-04). 3. Заболеваемость по данным о причинах смерти Врачебное свидетельство о смерти (учетная форма № 106/у-84)
Методы изучения заболеваемости Основной статистический документ 1. Заболеваемость по данным обращаемости Талон для регистрации заключительных (уточненных) диагнозов (учетная форма № 025 -2/у-04) В том числе: заболеваемость острыми инфекционными болезнями, пищевыми, острыми профессиональными отравлениями Экстренное извещение об острозаразном заболевании, пищевом, остром профессиональном отравлениях (уч-ная форма № 058/у) заболеваемость важнейшими неэпидемическими болезнями (туберкулез, вен. болезни, рак и др.) Извещение о важнейших неэпидемических заболеваниях (учетные формы № 089/у-00; 090/у) заболеваемость с ВУТ Листок нетрудоспособности госпитализированная заболеваемость Карта выбывшего из стационара (учетная форма № 066/у) 2. Заболеваемость по данным медицинских осмотров (дети, призывники, работающие и т. д.) Контрольная карта диспансерного наблюдения (уч. форма № 030/у-04). 3. Заболеваемость по данным о причинах смерти Врачебное свидетельство о смерти (учетная форма № 106/у-84)
 Заболеваемость с временной утратой трудоспособности (по обращаемости). Единицей наблюдения при изучении заболеваемости с ВУТ является каждый случай временной нетрудоспособности в связи с заболеванием или травмой в данном году. Учетным документом служит листок нетрудоспособности, который является не только медицинским статистическим, но и юридическим документом, удостоверяющим временное освобождение от работы, и финансовым, на основании которого производится выплата пособия из средств социального страхования.
Заболеваемость с временной утратой трудоспособности (по обращаемости). Единицей наблюдения при изучении заболеваемости с ВУТ является каждый случай временной нетрудоспособности в связи с заболеванием или травмой в данном году. Учетным документом служит листок нетрудоспособности, который является не только медицинским статистическим, но и юридическим документом, удостоверяющим временное освобождение от работы, и финансовым, на основании которого производится выплата пособия из средств социального страхования.
 Оценка заболеваемости с ВУТ проводится как по общепринятой методике на основании отчетов о временной нетрудоспособности (форма № 16 -ВН), так и по углубленной методике с помощью полицевого метода.
Оценка заболеваемости с ВУТ проводится как по общепринятой методике на основании отчетов о временной нетрудоспособности (форма № 16 -ВН), так и по углубленной методике с помощью полицевого метода.
 Ч исло случаев временной нетрудоспособности на 100 работающих: рассчитывается как отношение числа случаев заболеваний (травм) к средней численности работающих, умноженное на 100 (в среднем около 80- 100 случаев на 100 работающих).
Ч исло случаев временной нетрудоспособности на 100 работающих: рассчитывается как отношение числа случаев заболеваний (травм) к средней численности работающих, умноженное на 100 (в среднем около 80- 100 случаев на 100 работающих).
 Ч исло дней ЗВУТ на 100 работающих: отношение дней заболеваемости (травм) к численности работающих, умноженное на 100 (около 800 - 1200 на 100 работающих);
Ч исло дней ЗВУТ на 100 работающих: отношение дней заболеваемости (травм) к численности работающих, умноженное на 100 (около 800 - 1200 на 100 работающих);
 С редняя длительность одного случая ЗВУТ: отношение общего числа дней нетрудоспособности к числу случаев нетрудоспособности (около 10 дней).
С редняя длительность одного случая ЗВУТ: отношение общего числа дней нетрудоспособности к числу случаев нетрудоспособности (около 10 дней).
 Г рупп ы здоровья работающих: 1) здоровые (не имевшие ни одного случая нетрудоспособности в году); 2) практически здоровые (имевшие в году 1- 2 случая нетрудоспособности по поводу острых форм заболеваний); 3) имевшие в году 3 и более случаев утраты трудоспособности по поводу острых форм заболеваний; 4) имеющие хронические заболевания, но не имевшие случаев утраты трудоспособности; 5) имеющие хронические заболевания и имевшие по поводу этих заболеваний случаи утраты трудоспособности.
Г рупп ы здоровья работающих: 1) здоровые (не имевшие ни одного случая нетрудоспособности в году); 2) практически здоровые (имевшие в году 1- 2 случая нетрудоспособности по поводу острых форм заболеваний); 3) имевшие в году 3 и более случаев утраты трудоспособности по поводу острых форм заболеваний; 4) имеющие хронические заболевания, но не имевшие случаев утраты трудоспособности; 5) имеющие хронические заболевания и имевшие по поводу этих заболеваний случаи утраты трудоспособности.
 Показатели госпитальной заболеваемости (по обращаемости). Заболеваемость госпитализированных больных - это учет лиц, лечившихся в стационаре в течение года.
Показатели госпитальной заболеваемости (по обращаемости). Заболеваемость госпитализированных больных - это учет лиц, лечившихся в стационаре в течение года.
 Материалы о заболеваемости населения в практической деятельности врача необходимы для: оперативного руководства работой учреждений здравоохранения; оценки эффективности проводимых лечебно-оздоровительных мероприятий, в том числе диспансеризации; оценки здоровья населения и выявления факторов риска, способствующих снижению заболеваемости; планирования объема профилактических осмотров; определения контингента для диспансерного наблюдения, госпитализации, санаторно-курортного лечения, трудоустройства определенного контингента больных и т. д. ; текущего и перспективного планирования кадров, сети различных служб и подразделений здравоохранения; прогноза заболеваемости.
Материалы о заболеваемости населения в практической деятельности врача необходимы для: оперативного руководства работой учреждений здравоохранения; оценки эффективности проводимых лечебно-оздоровительных мероприятий, в том числе диспансеризации; оценки здоровья населения и выявления факторов риска, способствующих снижению заболеваемости; планирования объема профилактических осмотров; определения контингента для диспансерного наблюдения, госпитализации, санаторно-курортного лечения, трудоустройства определенного контингента больных и т. д. ; текущего и перспективного планирования кадров, сети различных служб и подразделений здравоохранения; прогноза заболеваемости.
 Международная статистическая классификация болезней и проблемы, связанные со здоровьем Международная классификация болезней (МКБ) - это система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ является основным нормативным документом при изучении состояния здоровья населения в странах-членах ВОЗ.
Международная статистическая классификация болезней и проблемы, связанные со здоровьем Международная классификация болезней (МКБ) - это система группировки болезней и патологических состояний, отражающая современный этап развития медицинской науки. МКБ является основным нормативным документом при изучении состояния здоровья населения в странах-членах ВОЗ.
 В МКБ все болезни разделены на классы, классы - на блоки, блоки - на рубрики (шифруются тремя знаками), рубрики - на подрубрики (шифруются четырьмя и более знаками).
В МКБ все болезни разделены на классы, классы - на блоки, блоки - на рубрики (шифруются тремя знаками), рубрики - на подрубрики (шифруются четырьмя и более знаками).
 МКБ-10 состоит из 3 томов. Первый том (в издании на русском языке - в двух книгах) содержит полный перечень трехзначных рубрик и четырехзначных подрубрик, перечень рубрик, по которым страны подают информацию о заболеваниях и причинах смерти в ВОЗ, а также специальные перечни для статистической разработки данных смертности и заболеваемости. В первом томе содержатся также определения основных терминов МКБ-10, преимущественно для детской и материнской смертности.
МКБ-10 состоит из 3 томов. Первый том (в издании на русском языке - в двух книгах) содержит полный перечень трехзначных рубрик и четырехзначных подрубрик, перечень рубрик, по которым страны подают информацию о заболеваниях и причинах смерти в ВОЗ, а также специальные перечни для статистической разработки данных смертности и заболеваемости. В первом томе содержатся также определения основных терминов МКБ-10, преимущественно для детской и материнской смертности.
 Второй том включает в себя описание МКБ-10, ее цели, области применения, инструкции, правила по пользованию МКБ-10 и правила кодирования причин смерти и заболеваний, а также основные требования к статистическому представлению информации. Для специалистов может оказаться интересным и раздел истории МКБ.
Второй том включает в себя описание МКБ-10, ее цели, области применения, инструкции, правила по пользованию МКБ-10 и правила кодирования причин смерти и заболеваний, а также основные требования к статистическому представлению информации. Для специалистов может оказаться интересным и раздел истории МКБ.
 Третий том состоит из алфавитного перечня заболеваний и характера повреждений (травм), перечня внешних причин повреждений и таблиц лекарств и химикатов (около 5, 5 тыс. на именований).
Третий том состоит из алфавитного перечня заболеваний и характера повреждений (травм), перечня внешних причин повреждений и таблиц лекарств и химикатов (около 5, 5 тыс. на именований).
 Каковы же основные нововведения в МКБ десятого пере смотра? По сравнению с девятым пересмотром в МКБ-10 увеличено число классов (с 17 до 21). Класс болезней нервной системы и органов чувств разделен на классы VI «Болезни нервной системы», VII «Болезни глаза и его придаточного аппарата» и VIII «Болезни уха и сосцевидного отростка». Вспомогательный Е-код заменен на самостоятельный класс XX «Внешние причины заболеваемости и смертности», а V -код - на класс XXI «Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения».
Каковы же основные нововведения в МКБ десятого пере смотра? По сравнению с девятым пересмотром в МКБ-10 увеличено число классов (с 17 до 21). Класс болезней нервной системы и органов чувств разделен на классы VI «Болезни нервной системы», VII «Болезни глаза и его придаточного аппарата» и VIII «Болезни уха и сосцевидного отростка». Вспомогательный Е-код заменен на самостоятельный класс XX «Внешние причины заболеваемости и смертности», а V -код - на класс XXI «Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения».
Нет человека, который был бы как остров, сам по себе, каждый человек есть часть Материка, часть Суши; и если Волной снесет в море береговой Утёс, меньше станет Европы, и также, если
смоет край Мыса или разрушит Замок твой или Друга твоего; смерть каждого Человека умоляет и меня, ибо я един со всем человечеством, а по тому не спрашивай никогда,
по ком звонит Колокол; он звонит по тебе.
Основы инфекционной патологии | ||
Острые кишечные инфекции | ||
Физиология водно-электролитного обмена. Холера | ||
Стрептококковая ангина. Диагностика. Лечение. Особенности современной | ||
дифтерии |
||
Брюшной тиф | ||
Грипп и ОРВИ | ||
Геморрагическая лихорадка с почечным синдромом (ГЛПС) | ||
Менингококковая инфекция | ||
Иерсиниоз | ||
Рожа (рожистая инфекция) | ||
Ботулизм | ||
Вирусные гепатиты. Острые вирусные гепатиты | ||
Острые вирусные гепатиты (продолжение) | ||
Хронические вирусные гепатиты | ||
Сибирская язва | ||
Риккетсиозы | ||
Столбняк | ||
Лептоспироз (болезнь Васильева-Вейля) | ||
Гельминтозы | ||
Бруцеллез | ||
Атипичная пневмония |
IX семестр
Лекция №1 (08.09.2005)
Лектор – заведующий кафедрой инфекционных болезней, д.м.н., профессор Фазылов Вильдан Хайруллаевич
История кафедры инфекционных болезней. Основы инфекционной патологии Кафедра организована в 1923 году. Основатель – Б.А. Вальтер (1923-1957), А.Е. Резник (19571979), Диляра Шакировна Яналеева (1979-1995), Фазылов Вильдан Хайруллаевич (с 1995).
Основы инфекционной патологии Инфекционные болезни – обширная группа заболеваний, вызываемая патогенными и условно
патогенными микроорганизмами. Сущность инфекционных болезней заключается во взаимодействии двух самостоятельных биологических систем (макро- и микроорганизма), каждая из которых обладает собственной биологической активностью.
Инфекция (от лат. infectio – загрязняю, заражаю; inficio – загрязнять, заражать) – широкое общебиологическое понятие, характеризующее проникновение возбудителя в другой более высокоорганизованный (растительный или животный) организм и их последующее взаимодействие в определенных условиях внешней и социальной среды.
Инфекционный процесс – совокупность физиологических, защитных и патологических реакций макроорганизма, проявляющихся на молекулярном, субклеточном, клеточном, тканевом, органном и организменном уровнях в ответ на внедрение в него возбудителя и их взаимодействия в определенных условиях внешней и социальной среды (т.е. в ответ на «инфекцию»).
Инфекционная болезнь – такая степень (фаза) развития инфекционного процесса, когда у макроорганизма появляются те или иные патологические признаки, сопровождающиеся изменениями (нарушением) патофизиологичского, биохимического, иммунологического, анатомического и другого порядка.
На сегодняшний день насчитывается более 1200 нозологических форм инфекционных болезней.
Классификация инфекционных болезней по Л.В. Грамашевскому (см. учебник)
В основе классификации лежат механизм и пути передачи инфекционного начала. Выделяют группы кишечных, респираторных, гемоконтактных, раневых инфекций, инфекционные болезни, передающиеся различными механизмами и путями.
Особенности инфекционных болезней в отличие от неинфекционных заболеваний:
1. Наличие специфического возбудителя
2. Контагиозность (заразительность) многих из них
3. Склонность многих из них к эпидемическому распространению (от локальных эпидемических вспышек до пандемий, например, грипп)
4. Цикличность течения инфекционного процесса, который проявляется в клинике инфекционных болезней периодами, каждый из которых характеризуется специфическим для этого периода симптомами, синдромами и симптомокомплексами.
5. Формирование специфического иммунного ответа
Особенности специфического возбудителя. Патогенность – видовой признак микроорганизма, закрепленный генетически и характеризующий его способность вызывать заболевание. Различают патогенные, условно патогенные и непатогенные микроорганизмы (сапрофиты).
Факторы, определяющие патогенность:
1. Вирулентность – степень (мера) патогенности индивидуально присущая конкретному штамму патогенного возбудителя.
2. Токсигенность – способность к выработке и выделению токсинов (экзо- и эндотоксинов), которые обладают тропностью к определенным тканям органов и систем на клеточном уровне.
3. Инвазивность (агрессивность) – способность к проникновению в ткани и органы макроорганизма и распространению в них.
Различают высококонтагиозные, контагиозные, малоконтагиозные и неконтагиозные заболевания.
Цикличность инфекционного процесса
1. I фаза. Проникновение возбудителя в макроорганизм: мобилизация защитных сил макроорганизма через активацию неспецифических и специфических факторов иммунной защиты (инкубационный , латентныйпериод : от момента заражения до начала болезни)
3. III фаза. Нарушение обменных процессов и функций жизненно важных органов и систем (период разгара болезни с органической патологией и специфическими клиническими признаками).
4. IV фаза. Усугубление вышеизложенных нарушений продуктами нарушенного обмена (неспецифическая интоксикация). Денатурация тканевых структур, образование аутоантигенов и аутоантител с формированием аутоиммунных комплексов (аутоиммунная агрессия), присоединение вторичной микрофлоры. В клинической картине – развитие осложнений. При адекватной терапии фазы может и не быть.
правленных на ликвидацию «антигенных возмущений» (т.е. восстановление антигенного постоянства организма).
Восстановление нарушенных функций жизненно важных органов и систем с освобождением организма от возбудителя (период выздоровления , реконвалесценция)
Частичное или полное восстановление нарушенных функций жизненно важных органов
и систем, но с сохранением в организме возбудителя (хроническая инфекция) Диагностика инфекционных заболеваний
2. Клиническая картина: выделение ведущих клинических синдромов, специфичных для конкретного инфекционного заболевания (на основании объективного осмотра пациента с учетом развития заболевания).
3. Специфическая и неспецифическая лабораторная, инструментальная, морфологическая диагностика.
Ведущие клинические синдромы инфекционной патологии
Общий инфекционно-токсический синдром (синдром интоксикации)
Катаральный (респираторный) синдром
Синдром поражения ЖКТ (диарейный, диспепсический) его варианты: гастритический, гастроэнтеретический, гастроэнтероколитический, колитический
Синдром обезвоживания (эксикоза)
Менингеальный, энцефалитический, менингоэнцефалитический синдромы; синдром энцефалопатии
Синдром желтухи (холестаза)
Синдром лимфаденопатии (лимфопролиферативный)
Гепатолиенальный
Синдром тонзиллита (ангина)
Синдром неотложных состояний (респираторный дистресс синдром, синдром острой сосудистой недостаточности – инфекционно-токсический , гиповолемический , анафилактического шока, острой почечной недостаточности, острой печеночно-почечной недостаточности, острой печеночной энцефалопатии и др.)
Специфические лабораторные методы
Иммунологический или серологический (реакция агглютинации, реакция связывания комплемента, реакция непрямой гемагглютинации, иммуноферментный анализ, реакции иммунной агглютинации и др. – РА, РСК, РНГА, ИФА, РИА и др. соответственно)
Биологический
Молекулярно-биологический (полимеразная цепная реакция – ПЦР)
Иммунологический
Экспресс методы
Бактериоскопия мазка
Методы иммунофлюоресценции
Специфические кожно-аллергические пробы Неспецифические лабораторные методы
Клинический анализ крови
Клинический анализ мочи, анализы мочи по Зимницкому, Нечипоренко, КаковскомуАддису
Биохимическое исследование крови (ФПП, мочевина, креатинин, глюкоза, α-амилаза, кислотно-основное состояние, K+ , Na+ , Mg2+ , Ca2+ , Cl– и др.)
Исследование иммунного и цитокинового статуса: макрофаги, лимфоциты и их фенотипы CD3, CD4, CD8, CD16, CD22, HLA-DR и др. Фагоцитарные реакции (ФАН, ФН, ФР, НСТ-тест), неспецифические гуморальные факторы (фибронектин, лизоцим, β-лизин и др., а также IgA, M, G, ЦИК, Со), цитокины (IL-1, 2, 6, 8, 10, TNF и др.)
Дополнительные методы неспецифической диагностики
Эндоскопия (ректороманоскопия, ФГДС и др.)
Рентгеноскопия
УЗИ, РКТ, МРТ
Прижизненная биопсия (печени, лимфатических узлов и др. органов с морфологическим и гистологическим исследованием биоптата)
Принципы терапии
1. Принцип этиотропной (специфической) терапии – разрушение инфекционного агента, элиминация его и его токсинов
2. Принцип патогенетической терапии, которая направлена на коррекцию и восстановление нарушенных функций жизненно важных органов и систем. Пути реализации:
Дезинтоксикация
Дегидратация
Регидратация
Десенсибилизация
Иммунокоррекция
Коррекция гемостаза
Лекция №2 (15.09.2005)
Лектор – к.м.н., доцент Малова Альбина Азатовна Острые кишечные инфекции (ОКИ)
Для острых кишечных инфекций характерно:
1. Широкое распространение (на 2 месте после ОРЗ и гриппа)
2. Трудности диагностики:
Сходство клинических симптомов
Низкий процент этиологической расшифровки
Высокий процент диагностических ошибок (10-15% в современных условиях)
3. Отсутствие единых подходов к терапии при огромном многообразии препаратов на фармацевтическом рынке.
4. Тяжесть течения и частота неблагоприятных исходов у лиц с неблагоприятным преморбидным фоном. Группы риска: старики, дети раннего возраста, онкологические больные, асоциальные лица.
5. Способность давать вспышки – эпидемическое распространение.
По определению ВОЗ ОКИ – диарейные болезни. Они характеризуются ведущим острым диарейным синдромом. Число ОКИ – 30 нозологических единиц.
Микробиологический перечень возбудителей ОКИ
Бактерии |
||
Семейство | ||
Escherichia, Shigella, Salmonella, Citrobacter, |
||
Enterobacteriaceae | Klebsiella, Enterobacter, Hafnia, Serratia, Pro- |
|
teus, Yersinia, Edwardsiella, Erwinia |
||
Bacillus (B. cereus), Clostridium |
||
Lactobacillaceae | ||
Pseudomonadaceae | Pseudomonas aeruginosa |
|
Vibrio cholerae asiatica, El Tor, НАГ- |
||
вибрионы |
||
Ротавирус |
||
Норвалк, Сноу-Маунтин |
||
Энтеровирусы Коксаки и ECHO, калициви- |
||
Диагностика ОКИ основывается на клинико-эпидемиологических данных. 2 основных ведущих синдрома:
1. Синдром интоксикации
2. Диарейный синдром
Для ОКИ характерна совыраженность и одномоментность их возникновения. Дифференциальная диагностика с острой хирургической патологией, например, при остром аппендиците отмечаются «ножницы»: диарея регрессирует, но нарастает интоксикация.
Выраженность диареи обуславливает синдром обезвоживания. Диарейный синдром подразделяют по уровню поражения ЖКТ: гастрит, энтерит, колит и смешанные формы.
Клиническая классификация подразумевает выделение клинического варианта течения различных ОКИ.
Характеристика стула при энтерите и колите.
Объем стула при энтерите обильный, при колите скудный, колиту характерен «ректальный плевок». Характеристика стула: водянистый, жидкий, кашицеобразный, полуоформленный, оформленный. Желательно не применять гастрономические термины: колбасовидный, горохообразный, сметаноподобный, малиновое желе и т.п. Эпидемиологический анамнез. Характеристика продукта (вкус, срок хранения, способ приго-
товления); санитарно-гигиеническая грамотность, условия жизни, уровень умственного развития.
Патогенез развития ОКИ на примере острой дизентерии Механизм заражения: фекально-оральный, 3 основных пути: алиментарный, водный, контакт- но-бытовой.
После проглатывания шигеллы попадают в желудок, где частично гибнут (соляная кислота – фактор неспецифической защиты).
I фаза проходит в тонком кишечнике, где сохранившиеся шигеллы вырабатывают цито- и энтеротоксины, при гибели шигелл высвобождаются эндотоксины, что приводит к усилению моторики, нарушается секреция и всасывание. В результате чего образуется большое количество жидкости; всасывание токсинов приводит к интоксикации (шигелла выделяет до 30 токсинов). Далее микробы попадают в дистальные отделы толстой кишки – наступает инвазивная (II) фаза. Здесь бактерии также выделяют токсины, активно внедряются в стенку толстой кишки, в результате чего нарушается перистальтика, главным образом, формируется спазм , поэтому стулскудный , все это ведет к воспалению толстого кишечника с развитием инфильтрации, абсцессов, язвенно-некротических изменений, интоксикация прогрессирует.
Все возбудители ОКИ подразделяются на 2 патогенетические группы
Энтеротоксигенные (секреторная диарея) | Энтероинвазивные (экссудативная диарея) |
Энтеротоксигенные E. coli | |
Ротавирусы | Энтероинвазивные E. coli |
Энтеровирусы | |
Сальмонеллы могут вызывать оба варианта диареи, это определяется количеством микробов, защитными свойствами макроорганизма и др.
Характеристика стула при секреторной диарее: водянистый, обильный, угроза развития гиповолемического шока.
Характеристика стула при экссудативной диарее: скудный, колитический, слизь, кровь. Системные осложнения: при тяжелых гипертоксических формах – инфекционно-токсический шок; местные осложнения: трещины заднего прохода, выпадение прямой кишки, обострение геморроя и т.д.
Лабораторная диагностика Выделяют специфическую и неспецифическую диагностику.
Специфическая диагностика выявляет возбудителя или следы его пребывания (АТ, Аг, Т- лимфоциты).
1. Бактериологическое исследование фекалий, рвотных масс, промывных вод желудка на выделение чистой культуры возбудителя (к экзамену вспомнить этапы бактериологического посева). Диагностика ретроспективна, позволяет судить о структуре причин возникновения ОКИ, не влияя на терапию.
2. Серологическая диагностика. Берут парные сыворотки: первую в момент поступления (титр отрицательный), через 5-7 дней в динамике надо взять вторую сыворотку и проверить; при нарастании титра в 4 раза – расшифровка этиологии. РПГА с различными диагностикумами. Ретроспективная диагностика.
3. Экспресс диагностика: ИФА, РИФ
4. ПЦР
Неспецифические методы диагностики позволяют уточнить степень тяжести, наличие осложнений, провести дифференциальную диагностику.
Общий анализ крови: умеренный лейкоцитоз, нейтрофилез, невысокий сдвиг лейкоцитарной формулы влево, гематокрит (степень обезвоживания). Общий анализ мочи. Копрологический метод исследования (микроскопия фекалий). Копрограмма выявляет наличие колита (лейкоциты, эритроциты в большом количестве, что важно, когда колит скрытый); ферментативная состоятельность ЖКТ по соотношению переваренных и не переваренных мышечных волокон (креаторея), переваренной и не переваренной клетчатки, зерен крахмала, жиров (стеаторея); яйца глист и простейших (в данном случае анализ является специфическим методом исследования).
Ректороманоскопия назначается в тяжелых случаях для дифференциальной диагностики онкологических заболеваний с местными нарушениями. Сейчас чаще проводят колоноскопию для дифференциальной диагностики неспецифического язвенного колита и болезни Крона.
Лечение Необходимые условия для правильного назначения адекватной терапии кишечных инфекций:
1. Установить инфекционную природу заболевания (2 синдрома + эпидемиологический анамнез)
2. Предположить возможную этиологию и определить патогенетическую группу (инвазивная или секреторная диарея)
3. Установить тяжесть болезни и ведущий синдром
4. Определить фазу болезни и характер течения
5. Оценить возраст, преморбидный фон больного и факторы риска неблагоприятного течения ОКИ
6. Решить вопросы о месте терапии (амбулатория, стационар)
Показания для госпитализации делятся на 2 группы:
1. Клинические (среднетяжелая и тяжелая степени болезни); отягощенный преморбидный фон; возраст (дети, старики) и др.
2. Эпидемиологические показания (пациент может быть опасен в плане распространения инфекции). Выделяют декретированную группу: пищевики, работники банно-
прачечного хозяйства, лица, проживающие в общежитии, работники детских дошкольных учреждений.
Принципы рациональной терапии
1. Комплексность
Диетотерапия
Этиотропная терапия
Патогенетическая терапия
Симптоматическая терапия
2. Индивидуальный подход
3. Принципы минимальной достаточности для решения задачи:
В острую фазу – борьба с возбудителем, выведение продуктов его метаболизма, купирование синдромов
В период репарации и реконвалесценции – восстановление функции ЖКТ.
4. Избегать полипрагмазии!
Назначение антибиотиков или химиопрепаратов Абсолютные показания к назначению антибиотиков:
1. Дизентерия
2. Амебиаз
3. Брюшной тиф
4. Холера
Показания к антибиотикотерапии
1. При инвазивных ОКИ в острую фазу болезни
Тяжелые формы
Среднетяжелые формы – дети до 2 лет, старики, больные группы риска при шигеллезах, гемоколитах.
2. Всем больным с генерализованными формами болезни (септические заболевания), при легких формах болезни – только детям групп риска и при гемоколитах.
Противопоказания к антибиотикотерапии
1. Все больные с секреторными диареями
2. Больные с легкими и среднетяжелыми формами инвазивных ОКИ (за исключением детей раннего возраста из групп риска и с гемоколитами)
3. Всем с субклиническими ОКИ
4. При постинфекционных функциональных диареях
Морфологическое заживление наступает через 4-5 недель после перенесенного ОКИ. Кишечные антисептики
1. Препараты хинолинового ряда: интестоген, интетрикс (3-5 дней), энтероседин, 5-НОК, нитроксолин
2. Препараты нитрофуранового ряда: эрсефурил, фуразалидон, хиноксидин
3. Хинолоны:
I поколения: налидиксовая кислота
Фторхинолоны: ципрофлоксацин (по 250-500 мг 3-5 дней 2 раза в день), офлоксацин, пефлоксацин, норфлоксацин и др.
4. Сорбенты: активированный уголь, карбоген, карболонг, полифепан, реабан (аттакульпить), энтеродез, энтеросгель
5. Препараты смешанного действия: Смекта
Патогенетическая терапия: дезинтоксикационная терапия, регидратационная терапия. Растительные антисептики, обволакивающие, вяжущие вещества: кора дуба, ольха, отвар плодов черемухи, корочки граната.
Период восстановления и регенерации: назначаются ферменты в течение 1 недели: абомин, ораза, сомилаза, панкреатин, панзинорм, фестал, дигестал, энзистал, мезим форте, креон, панцитрат. Поливитамины. Назначение пробиотиков в течение 2-3 недель в период реконвалесценции: бифидумбактерин мульти (3 вида бифидобактерий, экстракт топинамбура, который стимулирует рост бактерий в кишечнике).
Назначение лоперамида (Имодиум, Лопедиум) противопоказано при диарее с интоксикацией, т.к. это может привести к ее усугублению, а отсутствие диареи и нарастание интоксикации может привести к диагностическим ошибкам и направлению больного в хирургическое отделение.
Лекция №3 (22.09.2005)
Лектор – к.м.н., доцент Малова Альбина Азатовна Физиология водно-электролитного обмена. Холера
Вода составляет 70% организма взрослого человека. Из них 60-70% внутриклеточная вода, 3040% внеклеточная вода. Межклеточная вода делится на интерстициальную и внутрисосудистую (7%, плазма, лимфа, ликвор). Потребность организма вводе определяется его потерями. Диурез в среднем 1,5 л, дыхание – 400 мл, пот, испражнения – 600 мл. Суммарная суточная потребность: 2-2,5 л. Примерно 600 мл компенсируется за счет внутреннего метаболизма, остальная часть воды должна поступать экзогенно. Водный обмен один из самых интенсивных обменов. Поступление воды в клетки происходит по законам осмоса и с помощью ферментных систем. В полость кишечника ежедневно поступает 7-8 л жидкости: с пищей 2 л, желудочный сок 2,5 л, слюна 1 л, кишечный сок 1 л, желчь 0,5 л. С калом теряется 200-300 мл. Остальная часть жидкости всасывается. 70% жидкости всасывается в тонком кишечнике. Основная клетка – энтероцит. Площадь всасывания – 100 м2 (за счет складчатости, протяженности, ворсинок и микроворсинок). Вода всасывается преимущественно пассивным путем за счет осмоса.Стимуляция всасывания достигается за счет глюкозы и аминокислот . Основная клетка толстого кишечника – колоноцит, там всасывается остальные 30% жидкости, всасывание, в основном, идет с помощью активного транспорта.
Возбудитель холеры – Vibrio cholerae (семейство Vibrionaceae, род Vibrio). Для человека патогенна серогруппа О1 (О139 Бенгальский?). Биовары: классический (азиатский) и El Tor. Серовары: Инаба, Огава, Гикошима. Вибрион подвижен, имеет жгутик, форма запятой, спор не образует, облигатный аэроб.
Единственный токсин холерного вибриона (экзотоксин – холероген) определяет всю патогенетическую картину.
Патогенез холеры
1. Проникновение возбудителя через рот (механизм передачи фекально-оральный, путь водный)
2. Размножение его в тонком кишечнике с выделение холерогена.
3. Холероген, во-первых, активирует аденилатциклазу энтероцита, происходит накопление цАМФ, что ведет к блокаде всасывания; во-вторых, активирует секреторные клетки тонкого кишечника (вторично), приводя к усилению секреции кишечного сока. Происходит обильная секреция изотонической жидкости в ЖКТ (диарея и рвота) и нарушение всасывания.
4. Развивается гиповолемия, гипокалиемия, гипохлоремия, метаболический ацидоз, респираторный алкалоз (вторично)
С каждым литром испражнений при диарее теряется 5 г Na + , 4 г HCO3 - , 1 г К+ . Вода теряется за счет интерстициальной жидкости.
Дифференциальная диагностика (клиника – …)
1. Отсутствие интоксикационного синдрома (эндотоксин не всасывается)
2. Выраженная диарея (до 3 л за 1 раз)
3. Начало заболевания всегда происходит с диареи, а потом присоединяется рвота, т.к. «поле битвы» тонкий кишечник, интенсивность секреции настолько высока, что жидкость не успевает полностью эвакуироваться через кишечник и попадает в желудок, возникает рвота (патогенез рвоты механический).
4. Рвота всегда фонтаном и без тошноты (нет воспаления, нет гастрита).
5. Быстрое нарастание обезвоживания.
Степени обезвоживания по В.И. Покровскому и их клиническая характеристика
1. I степень – компенсированная, 1-3% от массы тела. Жажда, сухость во рту; АД, пульс в норме.
2. II степень – субкоменсированная, 4-6% от массы тела. Сухость языка, сухие слизистые, АД снижено (САД 80-90 мм рт. ст.), у гипотоников оно больше 60 мм рт. ст., тахикардия, может быть синюшность губ, небольшое снижение диуреза (порог для почек САД 60 мм рт. ст.).
3. III степень – декомпенсированная, 7-10% от массы тела. Слабость, голос слабый, проявляются нарушения гемодинамики, САД < 60 мм рт. ст., тахикардия, акроцианоз, анурия, компенсаторная одышка, складка кожи не расправляется (на животе или спине), снижен тургор кожи, у детей западает родничок, могут западать глаза.
4. IV степень – терминальная, более 10% от массы тела.
Потеря воды более 12% не совместима с жизнью. Такое состояние при холере может быть достигнуто за 6 часов.
Лабораторные показатели обезвоживания: гематокрит, относительная плотность плазмы, вязкость крови, осмолярность плазмы – показатели выраженности гемоконцентрации. Показатели электролитного обмена: K+ , Na+ , Cl– . Для холеры характерно изотоническое обезвоживание. При рвоте, в основном, теряется K+ (характерно для пищевых токсикоинфекций). Дополнительные лабораторные показатели: выраженность нарушения кислотно-основного состояния – рН (кислотность), рСО2 (напряжение углекислого газа в крови), рО2 (напряжение кислорода в крови). ВЕ (base excess – избыток оснований), BD (base deficit – недостаток оснований).
Специфическая диагностика холеры Забор испражнений на форму 30, осуществляется бактериологический метод – посев на 1%
пептонную воду (предположительно положительный результат через 12 часов, окончательно положительный через 24 часа, окончательно отрицательный через 36 часов). Реакция слайд агглютинации с О1 холерным диагностикумом: положительный результат – холера, отрицательный результат – неагглютинируемые вибрионы (НАГ-вибрионы). ПЦР – выделение Тох гена из генома холерного вибриона.
Лечение Цель – борьба с обезвоживанием. Регидратационная терапия – патогенетическая терапия – ве-
 Корпускулярные и волновые свойства частиц
Корпускулярные и волновые свойства частиц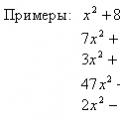 Уравнения онлайн X 5 0 решение
Уравнения онлайн X 5 0 решение Предельные монокарбоновые кислоты
Предельные монокарбоновые кислоты