Bubooniline katk: haiguste ja epideemiapuhangute ajalugu. Sõda musta surma vastu: kaitsest rünnakuni
Meditsiiniteaduste kandidaat V. GANIN (Irkutski Siberi ja Kaug-Ida katkuvastane uurimisinstituut).
Laastavad pandeemiad ja katkud on jätnud inimkonna ajalukku laastava jälje. Viimase kahe sajandi jooksul on arstid töötanud selle nimel, et luua ennetav ja terapeutiline vaktsiin surmava infektsiooni vastu. Mõnikord maksab uute ravimite testimine pühendunutele elu. Kahekümnenda sajandi teisel poolel ilmusid uued tõhusad vaktsiinid ja antibakteriaalsed ravimid, mis andsid inimestele lootust mustast surmast täielikuks vabanemiseks. Kuid tegelikult on pinnas uuteks katkuepideemiateks endiselt olemas.
Aasia rotikirp Xenopsylla chepsis edastab katkubatsillid rottidelt inimestele.
Mikroskoobi all olevad mikroorganismid - Yersina pestis katku tekitajad.
Maailma esimese katkuvaktsiini looja Vladimir Khavkin vaktsineerib kohalikke elanikke. Calcutta, 1893.
Mõnikord oli "Must surm" luuletajate jaoks inspiratsiooniallikaks, nagu katku ajal pidusöögi juhataja, kes laulis hümni kohutava haiguse auks. V. A. Favorsky illustratsioon A. S. Puškini "Pidu katku ajal" jaoks, 1961.
Nii kujutas 19. sajandi Šveitsi kunstnik Arnold Böcklin musta surma.
Khavkini katkuvastase vaktsiini tootmine. Bombay, 1890. aastate lõpp.
Katku patogeeni närilistelt inimestele edasikandumise skeem.
Katku levik üle maailma, 1998.
Epideemiate ajalugu
Esimene usaldusväärne katkupandeemia, mis on kirjandusse kantud Justinianuse nime all, tekkis 6. sajandil Ida-Rooma impeeriumi kultuuri õitseajal, keiser Justinianuse valitsusajal, kes ise sellesse haigusesse suri. Katk tuli Egiptusest. Ajavahemikul 532–580 hõlmas see paljusid riike. Epideemia levis kahes suunas: läänes - Aleksandria suunas, piki Aafrika rannikut ja idas - läbi Palestiina ja Süüria Lääne-Aasiasse. Katk levis mööda kaubateid: algul mööda mererandu, seejärel sügavale mererannikuga piirnevatesse osariikidesse. See saavutas haripunkti, kui tungis aastatel 541–542 Türgisse ja Kreekasse ning seejärel praeguse Itaalia (543), Prantsusmaa ja Saksamaa (545–546) territooriumile. Siis suri üle poole Ida-Rooma impeeriumi elanikkonnast – ligi 100 miljonit inimest.
Teine pandeemia, tuntud kui must surm, saabus 14. sajandil (1348–1351). Mitte ükski Euroopa riik pole pääsenud nakkuse rünnakust, isegi mitte Gröönimaa. See pandeemia on paljudes autorite allikates hästi dokumenteeritud. See juhatas sisse epideemiate perioodi, mis ei jätnud Euroopat viieks sajandiks üksi. Teise pandeemia ajal, mis mõjutas peaaegu kõiki maailma riike, suri kogu maailmas umbes 40 miljonit inimest. Mustus, vaesus, elementaarsete hügieenioskuste puudumine ja rahvarohke elanikkond olid haiguse pidurdamatu leviku põhjuseks. Katk "liikus" hobuse kiirusega – tolleaegne põhitransport.
Giovanni Boccaccio maalis esimeses Dekameroni novellis traagilise pildi katkuepideemiast Itaalias 1348. aastal: „Kuulsusrikast Firenzet, Itaalia parimat linna, külastas hävitav katk... Seda ei aidanud ega ravinud ei arstid ega ravimid. haigus... Kuna suure hulga surnute jaoks iga kell kirikutesse toodud surnukehad ei olnud piisavalt pühitsetud maad, siis kirikute juures asuvates ülerahvastatud kalmistutes kaevati tohutud augud ja sadu laipu lasti sisse. Firenzes, nagu öeldakse, suri 100 tuhat inimest... Kui palju aadlisuguvõsasid, rikkaid pärandiid, tohutuid varandusi, mis jäid ilma seaduslike pärijateta! Kui palju tugevaid mehi, kauneid naisi, võluvaid noori mehi, keda oleks isegi Galenil, Hippokratesel ja Aesculapiusel tunnistati täiesti terveks, sõid hommikul koos sugulaste, seltsimeeste ja sõpradega hommikusööki ning õhtustasid koos esivanematega järgmises maailmas.
Tõepoolest, teise pandeemia aastatel suri haigusesse palju kuulsaid inimesi: Louis IX (pühak), Jeanne of Bourbon – Valois’ Philipi naine, Navarra Jeanne – Louis X tütar, Hispaania Alphonse, Saksa keiser Gunther, Rootsi kuninga vennad, kunstnik Tizian.
Haiguse olemus jäi teadmata, kuid juba siis mõistsid arstid, et haiguse leviku peatamiseks on vaja eraldada haiged ja terved. Nii leiutati karantiin. Sõna "karantiin" pärineb itaaliakeelsest sõnast "quaranta" - nelikümmend. Veneetsias ehitati 1343. aastal külastajatele spetsiaalsed majad, milles neid hoiti nelikümmend päeva, mitte mingil juhul õue minemata. Ka ohtlikest kohtadest saabunud meretranspordile anti korraldus neljakümneks päevaks reidile jääda. Karantiinist sai üks esimesi nakatumise takistusi.
Kolmas katkupandeemia algas 19. sajandi lõpus Hiina Yunnani provintsis. Levinud mööda Hiina lõunarannikut, jõudis see 1894. aastaks esmalt Kantoni linna ja seejärel Hongkongi. Pandeemia kogus kiiresti hoogu. Kuue kuu jooksul suri umbes 174 tuhat inimest. 1896. aastal tabas India linn Bombay. Ainuüksi Indias suri aastatel 1896–1918 katku 12,5 miljonit inimest. Purjekate kaubalaevade asendamine suurema võimsuse ja kiirusega aurumootoriga laevadega võimaldas nakkusel kiiresti levida teistele mandritele, põhjustades puhanguid sadamalinnades suurte rahvusvaheliste laevaliinide ääres. Suured katkuepideemiad esinesid Lõuna-Aafrikas, Lõuna- ja Põhja-Ameerikas.
"Hiina" pandeemia erines oluliselt kõigist varasematest katkupuhangutest. Esiteks oli see “sadama katk”, mis valdaval enamusel juhtudel mandri sisemusse ei tunginud. Teiseks oli see “rotikatk”, kuna selle leviku allikaks olid laeva- ja sadamarotid. Kolmandaks oli see peamiselt "muhklik" katk. Sekundaarse kopsukatku tüsistusi täheldati harva. Mõistes, et rotid levitavad kuidagi "sadamate katku", nõudsid karantiiniarstid, et kõigil sadamates ja laevadel asuvatel sildumisköitel oleks metallist kettad, mis olid nende näriliste rändele ületamatuks takistuseks.
Must Surm ei säästnud ka Venemaad. 13.–14. sajandi jooksul külastas ta Kiievis, Moskvas, Smolenskis ja Tšernigovis. Smolenskis jäi kõigist linnaelanikest ellu viis inimest, kes väljusid linnast, sulgesid linnaväravad ja lahkusid. 14. sajandil hävitas katk Pihkvas ja Novgorodis kaks kolmandikku elanikkonnast, Gluhhovis ja Belozerskis surid kõik elanikud välja. Nii kirjeldas muistne kroonik 1352. aastal Pihkva katkuepideemiat: "Ja vanad ja noored, mehed ja naised surid kõik rauaga. Ja kes kellelt midagi võtab, sureb sel tunnil ravimatult. Paljud tahavad teenida surijaid ja varsti parandamatult suremas ja paljude põgenevate inimeste huvides teenige surejaid. Kui kroonikaid uskuda, siis kahe aastaga nõudis katk Pihkva ja Novgorodi maadel 250 652 inimese elu.
N. M. Karamzin kirjutas oma teoses “Vene riigi ajalugu”: “1349. aastal tuli Skandinaaviast nakkus Pihkvasse ja Novgorodi. Haigus tuvastati pehmetes kehaosades olevate näärmete järgi. Mees köhis verd ja suri järgmisel või kolmandal päeval. Nii kohutavaid vaatepilte ei kujuta ettegi: noormehed ja vanemad, abikaasad ja lapsed lamasid kõrvuti kirstudes, ühe päevaga kadus arvukalt perekondi. Iga preester leidis hommikul oma kirikust kolmkümmend või enamgi surnut ; nad matsid kõik koos ja kalmistutel ei olnud enam ruumi uute haudade jaoks: nad maeti linnast välja metsadesse... Ühesõnaga, nad arvasid, et kõik peavad surema. 14. sajandi musta surma epideemia tappis paljud kroonitud pead, ajaloolised tegelased ja aristokraadid. Unustuse hõlma vajunud suurvürst Simeon Ioanovitš Proud koos oma venna Georgi ja seitsme lapsega, Novgorodi peapiiskop Vassili, suurvürst Vassili Vladimirovitš, vürst Jaroslav, tema printsess ja poeg, Moskva tsaari asetäitja Boyar Pronski, Kaasani metropoliit Kornili ja Astrahani peapiiskop Pachomius.
1718. aastal andis Peeter I, mõistes katku ohtu, välja dekreedi: „Katkuga nakatunud külad tuleks ümbritseda eelpostidega ja jätta ilma igasugusest suhtlusest teistega ning majad, milles nad välja surid, tuleks põletada kogu oma eluga. rämps, isegi hobused ja kariloomad... "võllapuu ja kes salaja sisse hiilib, poos üles ilma mahakandmiseta. Võtke kulleritelt kirju läbi tule, kirjutage kolm (!) korda ümber ja saatke ainult viimane eksemplar ettenähtud sihtkohta; toimetage teave haigete kohta, keda ähvardab elu ja vara äravõtmine." Surmanuhtluse alusel oli keelatud siseneda nakatunud majadesse ja võtta haigetelt asju.
1770. aasta talve alguseks oli haigus levinud Moskvasse. Moskva epideemia ajal suri 130 tuhat inimest. Keset katkuepideemiat loodi “Katku ja nakkavate haavandite ennetamise ja ravi komisjon”. Epideemia lõppedes andis komisjon ühele oma liikmele, Peamaa haigla vanemarstile Afanasy Shafonskyle ülesandeks koostada üksikasjalik aruanne. A. Šafonski täitis talle pandud ülesande ja 1775. aastal ilmus raamat “Pealinnas Moskvas aastatel 1770–1772 toimunud katku kirjeldus koos kõigi tollal loodud asutuste lisadega selle lõpetamiseks”.
Ja 19. sajandil külastas katk korduvalt Venemaa lõunaalasid - Astrahani provintsi, Odessat, Kaukaasiat -, kuid ei levinud kohalikest ajutistest koldetest keskpiirkondadesse. Viimaseks katkuepideemiaks Venemaal peetakse selle kopsupõletiku puhangut Primorski territooriumil 1921. aastal, mis pärines Hiinast. Alates eelmise sajandi 30. aastatest on katku haigestumine järsult vähenenud: vähenenud on nii haigestumiste arv kui ka riikide arv, kus katku juhtumeid on registreeritud.
Kuid haigus ei kadunud täielikult. WHO aastaaruannete kohaselt teatati aastatel 1989–2003 38 310 katku juhtumist 25 riigis Aasias, Aafrikas ja Ameerikas. Kaheksas riigis (Hiina, Mongoolia, Vietnam, Kongo Demokraatlik Vabariik, Tansaania Ühendvabariik, Madagaskar, Peruus ja Ameerika Ühendriigid) esineb inimestel peaaegu igal aastal katku juhtumeid.
Põhjust otsides
Pikka aega ei teadnud arstid, kuidas patsienti mustast surmast päästa. Haigus ei säästnud ei nälgivat, räsitud rahvahulka ega privilegeeritud ja jõukaid klasse. Paastumine ja palved ei aidanud. Haiguse põhjus jäi teadmata.
1894. aastal saadeti Hiinast alanud kolmanda katku pandeemia vastu võitlema paljude maailma riikide parimad meditsiinijõud. Jaapani valitsus saatis Hiinasse arsti Shibasaburo Kitazato ja Prantsuse valitsus Alexandre Yersini. Selleks ajaks olid koolera, tuberkuloosi, siberi katku ja mõnede teiste nakkuste tekitajad juba avastatud, kuid katku põhjustanud mikroorganism jäi teadmata. Kitazato eraldas surnud patsiendi kudedest mikroorganismid, mida ta pidas katku tekitajateks. Jaapani arstist sõltumatult avastas Yersen, saades katku poolt tapetute hulgast mikroorganismide kultuuri, samal ajal surnud rottide surnukehadest katkubatsilli. Pikka aega usuti meditsiiniringkondades, et teadlaste avastatud mikroorganismid on identsed. Kuid kaks aastat hiljem tegid Jaapani bakterioloogid K. Nakamura ja M. Ogata koos patoloog M. Yamagawaga kindlaks, et katku tegelik põhjustaja oli ikkagi A. Yersini isoleeritud mikroob ja S. Kitazato isoleeritud mikroorganism kuulus sellega kaasnevasse mikrofloorat. Ogata tegi selle kohta ettekande rahvusvahelisel kongressil Moskvas 1896. aastal.
Katku põhjustav mikroorganism, katkubatsill, on oma taksonoomilist nomenklatuuri korduvalt muutnud: Bakter pestis- enne 1900. Bacillus pestis- kuni 1923. aastani, Pasteurella pestis- kuni 1970. aastani ja lõpuks Yersinia pestis kui tunnustust prantsuse teadlase prioriteedile.
Niisiis leiti katku tekitaja, kuid selgusetuks jäi, kuidas haigus levib.
Enne kolmanda katku pandeemia algust Hiinas (Kantonis) täheldati rottide massilist rännet, kes lahkusid oma pesadest. Ilma nähtava põhjuseta koperdasid nad päevavalguses nagu purjus, tegid sagedasi kõrgeid hüppeid tagajalgadele, justkui üritaksid kuskilt välja hüpata, siis tegid ühe-kaks tahtmatut ringikujulist liigutust, köhisid verd ja surid. "Inimeste" katkuepideemia lõpuks olid peaaegu kõik linna rotid välja surnud. Arstid mõistsid, et näriliste haiguse ja inimeste seas leviva katku pandeemia vahel on otsene seos.
1899. aastal kirjutas kuulus vene epidemioloog ja mikrobioloog D. K. Zabolotny: "Erinevad näriliste tõud esindavad looduses suure tõenäosusega keskkonda, kus katkubakterid püsivad." See oletus leidis kinnitust 1911. aastal, kui Zabolotnõi juhitud Vene ekspeditsioon saadeti Mandžuuriasse kopsukatku epideemiat uurima ja likvideerima. Lõpututes steppides polnud ühtki sadamarotti. Sellest hoolimata uskusid mongolid, et katk kandub edasi närilistelt inimestele. Katku mongooliakeelne nimetus "tarbagane-ubuchi" viitas otseselt haiguse seosele marmottide, tarbaganidega.
1911. aasta juunis märkas Sharasuni jaama lähedal Zabolotny rühmas töötav üliõpilane L. M. Isaev suurt marmoti, tarbagani, liikumas raskustega. Isaev püüdis ta kinni, mähkis ta mantlisse ja tõi laborisse. Katku mikroob eraldati looma elunditest. Venemaa teadlaste teaduslik avastus oli ülemaailmse tähtsusega. See tähistas epizootoloogia ja katku loodusliku fookuse teooria algust. Zabolotny valem: "näriliste episootia - inimene - epideemia" - selgitas paljude katkupuhangute põhjuseid.
Esimene objektiivne kinnitus, et katku mikroob võib närilistelt inimesele edasi kanduda, saadi 1912. aastal. Seejärel hakkasid Kaspia mere loodeosas D. K. Zabolotny ja I. I. Mechnikovi juhtimisel tööle mobiilsed laborid. Ekspeditsiooni liige, arst I. A. Deminsky eraldas katkumikroobi gopheri organitest. Saadud tüvega töötades nakatus I. A. Deminsky katku ja suri.
Sai selgeks, et närilised on justkui katku patogeeni looduslik reservuaar. Inimene võib nakatuda katkubatsilli “peremeestest” otse loomakorjuste lõikamisel ja “vahendajate” – kirpude – kaudu, nagu juhtus Hiina “sadamakatku” ajal. Rottide massilise surma korral lahkuvad kirbud näriliste surnukehadest, otsides uusi peremehi. Inimkeskkonda ilmub kümneid tuhandeid surmavat haigust kandvaid putukaid.
Indias, Hiinas ja Madagaskaril kannavad katku sünantroopsed rotid (Ratus ratus ja Ratus norvegicus). Mongoolias, Taga-Baikaalias ja Altai katku "varamuks" osutusid marmotid – tarbaganid (Marmota sibirica) ning Kaspia mere loodepiirkonna katkupuhangute süüdlane oli väike tiiblane (Citellus pigmaeus).
Vaktsiin, mis päästis inimkonna
Alates esimestest katkuepideemiatest on arstid vaielnud selle üle, kas patsiendilt on võimalik katku nakatuda või mitte, ja kui, siis mil viisil. Oli vastakaid arvamusi. Ühelt poolt väideti, et haigete ja nende asjade puudutamine on ohtlik. Seevastu haigete inimeste lähedust ja nakatunud piirkonnas viibimist peeti ohutuks. Selget vastust polnud, kuna patsiendi mäda naha sisse hõõrumine või riiete kandmine ei põhjustanud alati infektsiooni.
Paljud arstid nägid seost katku ja malaaria vahel. Esimese katse katku eneseinfektsiooni kohta viis 1802. aastal Aleksandria linnas läbi inglise arst A. White. Ta tahtis tõestada, et katk võib põhjustada malaariarünnaku. White ekstraheeris katkuhaige bubo mädase sisu ja hõõrus selle vasakusse reide. Isegi kui tema enda reiele tekkis karbunkel ja lümfisõlmed hakkasid suurenema, väitis arst jätkuvalt, et tal on malaaria. Alles kaheksandal päeval, kui sümptomid ilmnesid, diagnoosis ta endal katku ja viidi haiglasse, kus ta suri.
Nüüdseks on selge, et katk levib inimeselt inimesele peamiselt õhus olevate tilkade kaudu, nii et patsiendid, eriti katku kopsupõletiku vormis, kujutavad endast suurt ohtu teistele. Samuti võib katku tekitaja sattuda inimkehasse vere, naha ja limaskestade kaudu. Kuigi haiguse põhjus jäi pikka aega ebaselgeks, on arstid pikka aega otsinud võimalusi selle kohutava haiguse eest kaitsta. Ammu enne antibiootikumide ajastut, mille abil katku praegu üsna edukalt ravitakse, ja vaktsiinide ennetamist pakkusid nad välja erinevaid viise, kuidas tõsta organismi vastupanuvõimet katkule.
Austria arsti A. Rosenfeldi 1817. aastal läbiviidud eksperiment lõppes traagiliselt. Ta kinnitas, et luupulbrist ja katku surnute jäänustest võetud kuivatatud lümfisõlmedest valmistatud ravim kaitseb suu kaudu manustatuna haiguse eest täielikult. Ühes Konstantinoopoli haiglas lukustas Rosenfeld end kahekümne katkupatsiendiga palatisse, olles varem tarvitanud enda reklaamitud ravimit. Algul läks kõik hästi. Eksperimendiks määratud kuus nädalat oli lõppemas ja teadlane oli haiglast lahkumas, kui ta ootamatult haigestus muhkkatku, millesse ta suri.
Edukamalt lõppes vene arsti Danila Samoilovitši eksperiment. Tema kolleeg fumigeeris mürgiste pulbritega katku surnud mehe aluspesu. Pärast seda protseduuri pani Samoilovitš aluspesu oma alasti kehale ja kandis seda päeva. Samoilovitš uskus õigustatult, et "elav haavandiline printsiip" (see tähendab tänapäevases keeles katku tekitaja) peaks fumigatsiooni tõttu surema. Katse õnnestus, Samoilovitš ei jäänud haigeks. Nii sai teadus sada aastat enne Yersini avastust kaudse kinnituse, et katku põhjustajaks oli elus mikroorganism.
Jätkus katku ennetamise ja ravi vahendite otsimine. Esimese terapeutilise katkuvastase seerumi valmistas Yersen. Patsientidele seerumi süstimise järel edenes katk kergemal kujul ja surmajuhtumite arv vähenes. Enne antibakteriaalsete ravimite avastamist oli see vaktsiin peamine raviaine katku ravis, kuid see ei aidanud haiguse kõige raskema, kopsuhaiguse korral.
Aastatel 1893-1915 töötas Novorossija ülikooli lõpetanud Vladimir Havkin Indias. 1896. aastal korraldas ta Bombays labori, kus ta lõi maailma esimese tapetud katkuvastase vaktsiini ja katsetas seda enda peal. Uuel vaktsiinil oli nii terapeutiline kui ka ennetav toime. Pärast vaktsineerimist vähenes haigestumus poole võrra ja suremus nelja võrra. Haffkine'i vaktsiiniga vaktsineerimine on Indias laialt levinud. Kuni 20. sajandi 40. aastateni jäi Haffkine’i vaktsiin sisuliselt ainsaks katku raviks. 1956. aastal möödus 60 aastat katkuvastase labori (alates 1925. aastast - Khavkini bakterioloogiainstituut) loomisest. Sellega seoses märkis India president Prasad: "Me oleme Indias dr Vladimir Khavkinile väga tänu võlgu. Ta aitas Indial vabaneda katku ja koolera epideemiatest."
Meie riigis alustati elusvaktsiinide väljatöötamist katku vastu 1934. aastal, kui Stavropoli katkuvastases uurimisinstituudis valmistas M. P. Pokrovskaja uue vaktsiinitüve, töödeldes katku patogeeni kultuuri bakteriofaagidega. Pärast vaktsiini katsetamist loomadel süstisid Pokrovskaja ja tema kaastöötaja endale subkutaanselt 500 miljonit mikroobi sellest nõrgestatud katkubatsilli kultuurist. Katsetajate keha reageeris järsult "võõraste" mikroorganismide sissetoomisele temperatuuri tõusuga, üldise seisundi halvenemisega ja reaktsiooniga süstekohas. Kuid kolme päeva pärast kadusid kõik haiguse sümptomid. Olles seega saanud "elu alguse", hakati vaktsiini edukalt kasutama katkupuhangu likvideerimiseks Mongoolias.
Samal ajal töötasid Java ja Madagaskari saartel ka prantsuse teadlased L. Otten ja G. Girard elusvaktsiini loomisega. Girardil õnnestus isoleerida katku mikroobi tüvi, mis kaotas spontaanselt virulentsuse, st lakkas olemast inimestele ohtlik. Teadlane andis sellel tüvel põhinevale vaktsiinile nime Madagaskaril surnud tüdruku initsiaalide järgi, kellest see eraldati – EV. Vaktsiin osutus kahjutuks ja väga immunogeenseks, mistõttu kasutatakse EV tüve katkuvastase elusvaktsiini valmistamiseks tänaseni.
Uue katkuvastase vaktsiini lõi Siberi ja Kaug-Ida Irkutski katkuvastase uurimistöö instituudi teadur V. P. Smirnov, kes osales väljaspool meie riiki 24 lokaalse katkupuhangu likvideerimisel. Arvukate laboriloomadega tehtud katsete põhjal kinnitas ta katku mikroobi võimet silma sidekesta kaudu nakatudes põhjustada haiguse kopsuvormi. Need katsed moodustasid aluse sidekesta ja kombineeritud (subkutaanse-konjunktiivi) vaktsineerimismeetodite väljatöötamisele katku vastu. Tema pakutud meetodi tõhususe kontrollimiseks süstis Smirnov endale uut vaktsiini ja nakatas end samal ajal katku kõige ohtlikuma, kopsupõletiku vormi virulentse tüvega. Eksperimendi puhtuse huvides keeldus teadlane ravist kategooriliselt. 16. päeval pärast eneseinfektsiooni lahkus ta eralduspalatist. Arstliku komisjoni järelduse kohaselt põdes Smirnov katku naha buboonilist vormi. Eksperdid väitsid, et V. P. Smirnovi pakutud vaktsineerimismeetodid osutusid tõhusaks. Seejärel vaktsineeriti Mongoolia Rahvavabariigis katkupuhangu likvideerimise ajal nendel meetoditel 115 333 inimest, kellest vaid kaks haigestusid.
Tervishoid katku vastu
Katkuvastase süsteemi kujunemine Venemaal algas 19. sajandi lõpus. 1880. aastal asus Peterburis, Aptekarski saarel, akadeemik D. K. Zabolotny ja professor A. A. Vladimirovi eestvõttel katkuvastane labor. Katku mikroobide kultuuridega töötamine oli ohtlik ja nõudis isoleerimist. Nendest kaalutlustest lähtudes viidi labor 1899. aastal linnast välja, eemal asuvasse kindlusesse "Aleksandr I".
Peterburi labori osakonnad tegelesid katku mikroobi mikrobioloogia, erinevate loomaliikide vastuvõtlikkuse uurimisega, katkuvastaste vaktsiinide ja seerumite valmistamisega ning arstide ja parameedikute koolitamisega. 18 aasta jooksul kirjutati selle seinte vahel artikleid katku mikrobioloogiast, mille autorid olid katkuarstid D. K. Zabolotnõi, S. I. Zlatogorov, V. I. Isajev, M. G. Tartakovski, V. I. Turchinovitš-Võžnikovitš, I. Z. Šurupov, M. F.
1901. aastal ilmus Astrahanis selleks ajaks hästi varustatud katkuvastane labor. Seda juhtis N. N. Klodnitski. 1914. aastal toimus Samaras katku ja katkuvastase võitluse kongress, kus tõstatati küsimus katkuvastase kallutatusega bakterioloogilise instituudi korraldamise kohta. Selline instituut avati 1918. aastal Saratovis, kuhu labor Kroonlinna kindlusest üle viidi. Nüüd on see Venemaa katkuvastane uurimisinstituut "Mikroob". Tänaseni on "Mikroob" Venemaa eriti ohtlike nakkuste nõuande- ja metoodiline keskus.
NSV Liidus loodi võimas katkuvastaste asutuste võrgustik koos alluvate jaamade ja osakondadega uurimisinstituutidega, mis toimib tänaseni. Iga-aastased looduslike katkukollete vaatlused tagavad riigi epidemioloogilise heaolu. Suurte meresadamate spetsiaalsed laborid uurivad laevarottidest isoleeritud tüvesid laevadel, mis sõidavad riikidest, kus üksikuid katkujuhtumeid veel täheldatakse.
Kahjuks langes ühtsest katkuvastasest süsteemist välja Kesk-Aasia Uurimisvastane Katkuvastane Instituut koos katkutõrjejaamade võrguga Kasahstani aktiivsetes puhangutes ja teiste endise NSV Liidu vabariikide katkutõrjeteenistus. Ja Vene Föderatsioonis on katkukollete kontrollimise ulatus märgatavalt vähenenud. Mahajäetud kolhoosi- ja sovhoosimaadel kasvab umbrohi ning näriliste – potentsiaalsete katkukandjate – arv suureneb. Kuid looduslike katkukollete perioodilise ärkamise ja väljasuremise põhjused on siiani teadmata. Arvestada tuleb ka tõsiasjaga, et üldarstivõrgu uus põlvkond ei ole katkuhaigeid näinud ja on selle nakkusega tuttav vaid kirjanduslikest allikatest.
Üldjoontes on pinnas epideemiliste tüsistuste tekkeks olemas ja tuleb teha kõik, et kaugest minevikust pärit “must surm” ei muutuks tulevaste põlvkondade haiguseks.
"Teadus ja elu" vaktsiinide kohta:
Turbin A. Vaktsiin. - 1982, nr 7.
Marchuk G., Petrov R. Immunoloogia ja meditsiini progress. - 1986, nr 1.
Zverev V. - 2006, nr 3.
Vanim muhkkatku tüüp avastati Samara piirkonnas. Ogonyok sai teada, kuidas Venemaast sai kohutava haiguse sünnikoht ja mida see tähendab.
Katku otsitakse tavaliselt hammastest.
See on mööduv haigus: erinevalt süüfilisest või tuberkuloosist ei ole tal aega luustikule jälgi jätta. Ja hamba pulbis on palju veresooni ja seal on suur tõenäosus leida bakterijäänuseid. Lisaks on hammas inimese keha kõige tihedam osa. See säilib suurepäraselt ka pärast surma, nii et välised saasteained ei segune sees sisalduva bioloogilise materjaliga,” selgitab iidse katku avastaja, Kaasani föderaalülikooli (KFU) biokeemia ja biotehnoloogia osakonna vanemõppejõud Rezeda Tukhbatova.
Vaatamata oma vanusele (vaevu 30) ja asjaolule, et Reseda on endiselt vaid bioloogiateaduste kandidaat, on ta üks juhtivaid iidsete haiguste eksperte Vene Föderatsioonis. Ta on huvitatud süüfilisest ja tuberkuloosist, kuid tema erialaks on katk. Pärast seda, kui Rezeda Tukhbatova leidis tõendeid katkuepideemia kohta keskaegses Bulgaarias, saadeti talle proovid kogu Volga piirkonnast. Tema laborisse jääb hammaste ja muude luude kogu 5 tuhande eksemplari jaoks. Kas on ime, et järgmised Samarast toodud hambad andsid sensatsioonilise tulemuse? Nad avastasid vanimad teadaolevad muhkkatku proovid, mis on 3800 aastat vanad!
Massilise nakatumise vahendid
Teeme kohe reservatsiooni: teadlased teavad ka vanemat tüüpi katku. Armeeniast leitud proovid on 5 tuhat aastat vanad. Kuid see oli vähem nakkav haigus, see ei põhjustanud bubode ilmumist ega suutnud põhjustada sellist massilist suremust nagu keskaja endiselt hirmutavad epideemiad. Lihtsamalt öeldes ei ole bakter veel putukahammustuste kaudu edasi kandunud.
Selle “õppimiseks” pidi katkubatsill Yersinia pestis omandama mitmeid evolutsioonilisi mehhanisme, mis võimaldavad tal kasutada putukaid. Kirbul on kõhu ees nn struuma. Bakterid paljunevad selles ja spetsiaalse ensüümi (see on peamine evolutsiooniline omandamine) abil blokeerivad söögitoru läbipääsu ja miski ei lähe makku kaugemale. Purjus veri sinna ei satu, struuma saab täis ja kirp reurgiteerib vere koos katkubatsilliga tagasi haava, nakatades kannatanu. Ja kuna ta pole kunagi piisavalt söönud, otsib see kiiresti kedagi, keda näksida. Enne nälga suremist suudab putukas mitu inimest surmava haigusega nakatada. Samal ajal tapab see katku ja kirpe. Ja hammustuse kohast liigub infektsioon lähimatesse lümfisõlmedesse, mis muutuvad põletikuliseks ja suurenevad - need on mullid.
Sellise "massilise nakatumise mehhanismi" käivitamiseks oli vaja mitmeid geneetilisi muutusi, mis kokkuvõttes tuvastati kõigepealt Samara lähedalt võetud proovides.
Kuid iidsemate armeenia tüvede puhul sellist asja pole.
Tõenäoliselt oli iidne õhus levivate tilkade kaudu leviv haigus, nagu enamik külmetushaigusi, selgitab Rezeda Tuhbatova.“Ilmselt eksisteerisid mõlemad katku variatsioonid paralleelselt palju aastaid.
Selle aasta juunis lugupeetud teadusajakirjas Nature avaldatud artiklis koostas Vene-Saksa teadlaste meeskond selle bakteri täieliku genealoogia. Kõik järgnevad sordid – nii 14. sajandil Euroopat laastanud must surm kui ka praegune katk, millesse, muide, inimesi sureb siiani – on autorite sõnul pärit Samara leiu tüvest. Saksa poolelt töötas projekti kallal Max Plancki Inimkonna Ajaloo Uurimise Instituudi juht Johannes Krause.
See professor, kes pole veel 40-aastane, on paljude sensatsioonide autor ja kõik need on pärit haiguste arengu ajaloost. Alles tänavu tõestas ta geeniuuringute abil, et Euroopa on pidalitõve sünnimaa ning B-hepatiidi viirus on inimesi saatnud juba vähemalt 7 tuhat aastat. Londoni keskaegselt katkukalmistult pärit Yersinia pestis'e genoomi dešifreeris Johannes Krause juba 2011. aastal. Ja samal ajal tõestas ta katkubatsilli päritolu palju rahumeelsemast pseudotuberkuloosi patogeenist. Pole üllatav, et kui Rezeda Tukhbatova otsustas 2014. aastal Bulgaaria Volga pealinnas katkuepideemia olemasolu tõestada, läks ta Krause laborisse. Ja paljude aastate koostöö viis avastuseni.
Kaasani ja Saksa teadlaste töö on üles ehitatud nii: meie pool kogub ja valmistab proove, Saksamaal isoleerivad genoomi. Ja asi pole selles, et meil pole vajalikku varustust: paljudel teaduskeskustel on seadmed olemas. Asi on selles, kuidas nad sellega töötavad.
Laboratoorsed tööd
Me vajame mitte ainult steriilseid, vaid ülisteriilseid tingimusi. Panime selga spetsiaalse ülikonna ja mitte ühes kihis. Ruumis tuleb hoida positiivset rõhku, et vältida midagi väljast sissetoomist. Nõuded on karmimad kui operatsioonisaalidele," ütleb Rezeda Tuhbatova. "Kahjuks Venemaal midagi sarnast veel pole.
Kogu oma kujul ei püsi katkubatsillid nii kaua, nii et teadlased ei saa nakatuda. Kuid nad peavad paljudest hajutatud fragmentidest kokku panema bakteri täieliku genoomi.
Huvi teema vastu on viimasel ajal olnud suur ja meie ettekujutused iidsetest haigustest muutuvad kiiresti," räägib Rezeda Tukhbatova. "Hiljuti arvati, et must surm ilmus alles 14. sajandil. Siis selgus, et justinuse katku põhjustas sama bakter. Ja nüüd näeme, et see on peaaegu 4 tuhat aastat vana.
Tänapäeval on teada kolm katkuepideemiat. Bütsantsi keisri Justinianus I valitsemisajal tekkinud katk (hõlmas kogu tolle ajastu tsiviliseeritud maailma territooriumi ja avaldus puhangutena aastatel 541–750), must surm, mis nõudis 25–50 miljoni inimese elu. ainuüksi Euroopas 14. sajandi keskel ja viimane epideemia, mis algas Hiinas 19. sajandi keskel. Kuid teiste ajaloost tuntud haiguste puhul katku versioon kinnitust ei leidnud. "Antoniuse katk" 2. sajandil pKr. osutus rõugeteks, 4. sajandi eKr Ateena katkuks – leetriteks.
Mõistatuse vastus
Samara oblastis Kinelski rajoonis asuv Mihhailovski kalmemägi, kust katk leiti, ei paista esmapilgul teiste seast silma. See pärineb 17. sajandist eKr, see on hilispronksiaeg, puitkarkasskultuur (nii on nimetatud matmismeetodi tõttu).
Selle esindajad kaevasid hauakaevu ja paigaldasid sinna raami. Siis kaeti see palkidega ja kaeti mullaga. Tulemuseks oli selline maa-alune maja,” selgitab Volga piirkonna arheoloogiamuuseumi direktor Pavel Kuznetsov.
Nendes osades on palju sarnaseid künkaid. Sageli kaevatakse need välja siis, kui künga nõlvad tuleb künda või ehitada. Nii oli ka seekord. 2015. aastal leiti matmispaigast üheksa luustikku ja 2016. aastal saatis arheoloog Aleksandr Hohlov igaühelt ühe hamba Kaasani paleogeneetikutele. Kahest proovist leiti katkubaktereid.
Srubnaja kultuuri elanikkonna kõrge suremus jäi ajaloolastele mõistatuseks. Eriti palju suri lapsi," ütleb Khokhlov. "Ja nüüd on meil vastus: võib-olla on see katk."
Epideemial võivad olla ka globaalsemad ajaloolised tagajärjed. 17.–16. sajandil eKr, st varsti pärast seda, kui Mihhailovski matmispaiga leiud kuulusid, kolisid puitkalme kultuuri inimesed sellest piirkonnast läände, Dnepri piirkonda. Kuidas teada saada, kas katk on neid liigutanud? Teadlased on aga oma järeldustes ettevaatlikud.
Ei leitud ühtki küla, kus oleks olnud jälgi haigusest tingitud massilisest väljasuremisest. Miks me selles kindlad oleme? Sest massiepideemia ajal lihtsustatakse matusekombeid: väheneb matuste sügavus, tekivad kollektiivmatused. Puitkarkassi kultuuris me seda ei näe," nendib Pavel Kuznetsov. "Võib-olla polnudki haigus nii kohutav.
Oluline on märkida, et vaatamata väljakaevamistele teame srubnaja kultuuri inimestest siiski väga vähe. Ilmselt olid need iraani keelt kõnelevad hõimud, sarmaatlaste esivanemad ja võib-olla ka sküüdid. Nad elasid istuvat elu. Aleksander Khokhlovi sõnul tegelesid nad põllumajanduse ja karjakasvatusega. Pavel Kuznetsov ei nõustu: nad on kõik karjakasvatajad ega kasvatanud taimi. Olgu kuidas on, kuni me ei mõista, kuidas inimesed pronksiajal haigeks jäid ja milleni iidsed epideemiad viisid, peavad teadlased ikka veel kaevama ja kaevama.
Peaasi, et inimesed ei satuks katku tõttu paanikasse ja hakkaksid väljakaevamisi segama. Elus baktereid seal ei leidu,” ütleb Aleksander Hohlov.
Muide, isegi pärast Musta Surma genoomi dešifreerimist ei suutnud Johannes Krause meeskond selgitada, miks sellesse nii palju inimesi suri. Praegused katkubatsilli sordid on väga sarnased fossiilse omaga. Kuid nende suremus on palju madalam, isegi kui haigust ei ravita.
Patogeensete bakterite evolutsiooni uurimine annab võimaluse ennustada teiste ohtlike haiguste patogeenide edasist arengut. Ja lõpuks aidata arstidel neile vastu seista, on professor Krause kindel. Kuid juba praegu on selge, et Venemaa ja Saksa teadlaste rühma avastamine annab võimaluse uueks lugemiseks mitmetele salapärastele lehekülgedele inimkonna ajaloos.
Need kuuluvad ka iidsesse maailma. Nii kirjeldas Efesosest pärit Rufus, kes elas keiser Traianuse ajal, viidates iidsematele arstidele (kelle nimed pole meieni jõudnud), mitmeid kindlalt muhkkatku juhtumeid Liibüas, Süürias ja Egiptuses.
Vilistid ei rahunenud ja vedasid kolmandat korda sõjatrofee ja koos sellega ka katku Ascaloni linna. Sinna kogunesid hiljem kõik vilistite valitsejad – Vilisti viie linna kuningad – ja nad otsustasid laeka iisraellastele tagasi anda, sest mõistsid, et see on ainus viis haiguse leviku ärahoidmiseks. Ja 5. peatükk lõpeb hukule määratud linnas valitsenud atmosfääri kirjeldusega. "Ja need, kes ei surnud, said võsast nii, et linna kisa tõusis taevasse" (1. Sam.). 6. peatükis on kujutatud kõigi vilistite valitsejate nõukogu, kuhu kutsuti preestrid ja ennustajad. Nad soovitasid tuua Jumalale üleastumise ohver – panna kingitused laeva, enne kui see iisraellastele tagastada. „Vilistite valitsejate arvu järgi laastavad maad viis kuldset kasvu ja viis kuldset hiirt; sest hukkamine on üks teile kõigile ja neile, kes teid valitsevad” (1. Sam.). See piiblilegend on huvitav mitmes mõttes: see sisaldab varjatud sõnumit epideemia kohta, mis suure tõenäosusega pühkis läbi kõik viis Vilisti linna. Rääkida võiks muhkkatkust, mis tabas noori ja vanu inimesi ning millega kaasnes valulike kasvajate ilmumine kubemesse – muhk. Kõige tähelepanuväärsem on see, et vilisti preestrid seostasid seda haigust ilmselt näriliste esinemisega: sellest tulenevad kuldsed hiirte skulptuurid, mis "laastavad maad".
Piiblis on veel üks lõik, mida peetakse järjekordseks katkujuhtumiks. Neljas kuningate raamat (2 Kings) räägib Assüüria kuninga Sanheribi sõjakäigust, kes otsustas Jeruusalemma hävitada. Suur armee piiras linna ümber, kuid ei võtnud seda kontrolli alla. Ja peagi taganes Sanherib ilma võitluseta armee jäänustega, milles "Issanda ingel" lõi üleöö 185 tuhat sõdurit (2 kuningat).
Katkuepideemiad ajaloolisel ajal
Katk kui bioloogiline relv
Katkutekitaja kasutamisel bioloogilise relvana on sügavad ajaloolised juured. Eelkõige näitasid sündmused Vana-Hiinas ja keskaegses Euroopas, kuidas hunnid, türklased ja mongolid kasutasid nakatunud loomade (hobuste ja lehmade) surnukehi veeallikate ja veevarustussüsteemide saastamiseks. On ajaloolisi teateid nakatunud materjali väljasaatmise juhtudest mõne linna piiramise ajal (Kaffa piiramine).
Praegune seis
Igal aastal on katku nakatunute arv umbes 2,5 tuhat inimest, ilma trendita.
Kättesaadavate andmete kohaselt registreeriti Maailma Terviseorganisatsiooni andmetel aastatel 1989–2004 umbes 40 tuhat haigusjuhtu 24 riigis, kusjuures suremus on ligikaudu 7% juhtude arvust. Paljudes Aasia riikides (Kasahstan, Hiina, Mongoolia ja Vietnam), Aafrikas (Kongo, Tansaania ja Madagaskar) ning läänepoolkeral (USA, Peruu) registreeritakse peaaegu igal aastal inimeste nakatumise juhtumeid.
Samal ajal ohustab Venemaa territooriumil looduslike koldeid (kogupindalaga üle 253 tuhande km²) igal aastal üle 20 tuhande inimese. Venemaa jaoks muudab olukorra keeruliseks uute juhtumite iga-aastane tuvastamine Venemaa naaberriikides (Kasahstan, Mongoolia, Hiina) ning konkreetse katku kandja - kirpude - importimine transpordi- ja kaubavoogude kaudu Kagu-Aasia riikidest. . Xenopsylla cheopis .
Aastatel 2001–2006 registreeriti Venemaal 752 katku patogeeni tüve. Praegu asuvad kõige aktiivsemad looduslikud kolded Astrahani piirkonna, Kabardi-Balkari ja Karatšai-Tšerkessi vabariikide, Altai, Dagestani, Kalmõkkia ja Tõva vabariikide territooriumidel. Eriti murettekitav on Inguši ja Tšetšeenia vabariikides esinevate puhangute aktiivsuse süstemaatilise jälgimise puudumine.
2016. aasta juulis viidi Venemaal Altai Vabariigis Kosh-Agatši rajoonis haiglasse muhkkatku põdev kümneaastane poiss.
Aastatel 2001-2003 registreeriti Kasahstani Vabariigis 7 katkujuhtumit (ühe surmaga), Mongoolias - 23 (3 surma), Hiinas aastatel 2001-2002 haigestus 109 inimest (9 surma). Episootilise ja epideemia olukorra prognoos Venemaa Föderatsiooniga külgneva Kasahstani Vabariigi, Hiina ja Mongoolia looduskolletes on jätkuvalt ebasoodne.
2014. aasta augusti lõpus toimus Madagaskaril taas katkupuhang, mis 2014. aasta novembri lõpuks oli nõudnud 40 inimelu 119 juhtumist.
Prognoos
Kaasaegse ravi korral ei ületa suremus buboonilises vormis 5-10%, kuid teistel vormidel on varakult ravi alustamisel paranemisprotsent üsna kõrge. Mõnel juhul on võimalik haiguse mööduv septiline vorm, mis on intravitaalseks diagnoosimiseks ja raviks halvasti vastuvõetav ("katku fulminantne vorm").
Infektsioon
Katku põhjustaja on madalate temperatuuride suhtes vastupidav, säilib hästi rögas, kuid temperatuuril 55 ° C sureb see 10–15 minuti jooksul ja keetmisel peaaegu koheselt. Nakkuse värav on kahjustatud nahk (reeglina kirbuhammustusega, Xenopsylla cheopis), hingamisteede limaskestad, seedetrakt, sidekesta.
Põhikandja põhjal jagunevad looduslikud katkukolded maa-oravateks, marmotideks, liivahiiredeks, hiirteks ja pikadeks. Lisaks metsikutele närilistele hõlmab episootiline protsess mõnikord ka niinimetatud sünantroopseid närilisi (eriti rotte ja hiiri), aga ka mõningaid jahiobjektiks olevaid metsloomi (jänesed, rebased). Koduloomadest põevad katku kaamelid.
Loodusliku haiguspuhangu korral tekib nakatumine tavaliselt varem haige närilisega toitunud kirbu hammustuse kaudu. Nakatumise tõenäosus suureneb oluliselt, kui episootia hulka kuuluvad sünantroopsed närilised. Nakatumine toimub ka näriliste küttimisel ja nende edasisel töötlemisel. Inimeste massilised haigused tekivad siis, kui haige kaamel tapetakse, nülgitakse, tapetakse või töödeldakse. Nakatunud inimene on omakorda potentsiaalne katkuallikas, kellelt haigusetekitaja võib olenevalt haiguse vormist õhupiiskade, kontakti või edasikandumise teel edasi kanduda teisele inimesele või loomale.
Kirbud on katku patogeeni spetsiifilised kandjad. Selle põhjuseks on kirpude seedesüsteemi iseärasused: vahetult enne magu moodustub kirbu söögitoru paksenemine - struuma. Nakatunud looma (rotti) hammustamisel settib katkubakter kirbu viljasaaki ja hakkab intensiivselt paljunema, ummistades selle täielikult (nn katkuplokk). Veri ei pääse makku, mistõttu kirp regurgiteerib vere koos patogeeniga tagasi haava. Ja kuna sellist kirbu piinab pidevalt näljatunne, liigub ta omanikult omanikule lootuses saada oma osa verest ja suudab enne surma nakatada suure hulga inimesi (sellised kirbud ei elavad kauem kui kümme päeva, kuid katsed närilistega on näidanud, et üks kirp võib nakatada kuni 11 peremeest).
Kui inimest hammustavad katkubakteritega nakatunud kirbud, võib hammustuse kohale ilmuda hemorraagilise sisuga (nahavorm) täidetud paapul või mäda. Seejärel levib protsess läbi lümfisoonte ilma lümfangiidi ilmnemiseta. Bakterite paljunemine lümfisõlmede makrofaagides põhjustab nende järsu suurenemise, sulandumise ja konglomeraadi ("bubo") moodustumise. Infektsiooni edasine üldistamine, mis ei ole tingimata vajalik, eriti kaasaegse antibakteriaalse ravi tingimustes, võib viia septilise vormi tekkeni, millega kaasneb peaaegu kõigi siseorganite kahjustus. Epidemioloogilisest aspektist on oluline, et areneks katkubaktereemia, mille tagajärjel haige inimene ise muutub kontakti või edasikandumise teel nakkusallikaks. Kõige olulisemat rolli mängib aga kopsukoesse nakatumise “väljasõelumine” koos haiguse kopsuvormi kujunemisega. Katkukopsupõletiku arenemise hetkest kandub haiguse kopsuvorm juba inimeselt inimesele – äärmiselt ohtlik, väga kiire kulgemisega.
Sümptomid
Katku buboonilist vormi iseloomustab teravalt valulike konglomeraatide ilmumine, kõige sagedamini ühel küljel asuvates kubeme lümfisõlmedes. Inkubatsiooniperiood on 2-6 päeva (harvemini 1-12 päeva). Mitme päeva jooksul suureneb konglomeraadi suurus ja selle kohal olev nahk võib muutuda hüpereemiliseks. Samal ajal ilmneb teiste lümfisõlmede rühmade suurenemine - sekundaarsed mullid. Primaarse fookuse lümfisõlmed pehmenevad, punktsioonil saadakse mädane või hemorraagiline sisu, mille mikroskoopilisel analüüsil ilmneb suur hulk bipolaarse värvusega gramnegatiivseid vardaid. Antibakteriaalse ravi puudumisel avatakse mädanevad lümfisõlmed. Seejärel toimub fistuli järkjärguline paranemine. Patsientide seisundi raskusaste tõuseb järk-järgult 4-5. päevaks, temperatuur võib tõusta, mõnikord tekib kohe kõrge palavik, kuid esialgu jääb patsientide seisund sageli üldiselt rahuldavaks. See seletab tõsiasja, et muhkkatku põdev inimene võib end terveks pidades lennata ühest maailma otsast teise.
Kuid igal ajal võib katku bubooniline vorm põhjustada protsessi üldistamist ja muutuda sekundaarseks septiliseks või sekundaarseks kopsuvormiks. Sellistel juhtudel muutub patsientide seisund väga kiiresti äärmiselt tõsiseks. Mürgistuse sümptomid suurenevad iga tunniga. Temperatuur pärast tugevaid külmavärinaid tõuseb kõrge palavikuga tasemeni. Märgitakse kõik sepsise nähud: lihasvalu, tugev nõrkus, peavalu, pearinglus, teadvuse ummistus kuni selle kaotuseni, mõnikord ärrituvus (patsient tormab voodis), unetus. Kopsupõletiku tekkega suureneb tsüanoos, ilmneb köha koos vahuse, verise röga vabanemisega, mis sisaldab tohutul hulgal katkubatsille. Just sellest rögast saab inimeselt inimesele nakatumise allikas, kui areneb praegu esmane kopsukatk.
Katku septilised ja pneumoonilised vormid esinevad, nagu iga raske sepsis, koos dissemineerunud intravaskulaarse hüübimissündroomi ilmingutega: nahal võivad ilmneda väikesed hemorraagiad, võimalikud verejooksud seedetraktist (veriste masside oksendamine, melena), raske tahhükardia, kiire ja mis vajavad korrigeerimist (dopamiin), vererõhu langus. Auskultatsioon näitab kahepoolse fokaalse kopsupõletiku pilti.
Kliiniline pilt
Primaarse septilise ehk primaarse kopsuvormi kliiniline pilt ei erine põhimõtteliselt sekundaarsetest vormidest, kuid primaarsetel vormidel on sageli lühem peiteaeg - kuni mitu tundi.
Diagnoos
Kaasaegsetes tingimustes mängib diagnoosimisel kõige olulisemat rolli epidemioloogiline anamnees. Saabumine katku endeemsetest tsoonidest (Vietnam, Birma, Boliivia, Ecuador, Karakalpakstan jne) või katkuvastastest jaamadest, kui patsient, kellel on ülalkirjeldatud buboonilise vormi tunnused või kõige raskema - hemorraagiaga ja verine röga - raske lümfadenopaatiaga kopsupõletik on esimese kontakti arsti jaoks piisavalt tõsine argument, et võtta kõik meetmed kahtlustatava katku lokaliseerimiseks ja selle täpseks diagnoosimiseks. Eriti tuleb rõhutada, et tänapäevase uimastiennetuse tingimustes on köhiva katku haigega mõnda aega kokku puutunud töötajate haigestumise tõenäosus väga väike. Praegu ei ole meditsiinitöötajate seas esmase kopsukatku juhtumeid (st inimeselt inimesele nakatumise juhtumeid). Täpne diagnoos tuleb teha bakterioloogiliste uuringute abil. Nende materjaliks on mädase lümfisõlme punkt, röga, patsiendi veri, eritis fistulidest ja haavanditest.
Laboratoorseks diagnoosimiseks kasutatakse fluorestseeruvat spetsiifilist antiseerumit, mida kasutatakse haavandite, täppide lümfisõlmede ja vereagaril saadud kultuuride määrimiseks.
Ravi
Keskajal katku praktiliselt ei ravitud, tegevus taandus peamiselt katkububode väljalõikamisele või katkule. Keegi ei teadnud haiguse tegelikku põhjust, mistõttu polnud aimugi, kuidas seda ravida. Arstid püüdsid kasutada kõige veidramaid vahendeid. Üks selline ravim sisaldas 10-aastase melassi, peeneks hakitud madude, veini ja 60 muu koostisosa segu. Teise meetodi järgi pidi patsient kordamööda magama vasakul, siis paremal küljel. Alates 13. sajandist on katkuepideemiat püütud piirata karantiinide kaudu.
Katkuravis jõuti pöördepunkti 1947. aastal, kui Nõukogude arstid hakkasid esimestena maailmas kasutama streptomütsiini katku raviks Mandžuurias. Selle tulemusel paranesid kõik streptomütsiiniga ravitud patsiendid, sealhulgas kopsukatku põdev patsient, keda peeti juba lootusetuks.
Katkuhaigete ravimisel kasutatakse praegu antibiootikume, sulfoonamiide ja meditsiinilist katkuvastast seerumit. Võimalike haiguspuhangute ennetamine seisneb sadamalinnades spetsiaalsete karantiinimeetmete võtmises, kõikide rahvusvahelistel lendudel sõitvate laevade deratiseerimises, spetsiaalsete katkuvastaste institutsioonide loomises steppide piirkondades, kus närilisi leidub, katku episootikute tuvastamises näriliste seas ja nende vastu võitlemises. .
Katkuvastased sanitaarmeetmed Venemaal
Katku kahtluse korral teavitatakse koheselt piirkonna sanitaar- ja epidemioloogiajaama. Teatise täidab nakkust kahtlustav arst ja selle edastamise tagab selle asutuse ülemarst, kust patsient leiti.
Patsient tuleb viivitamatult hospitaliseerida nakkushaiglasse. Raviasutuse arst või parameedik on haige või katkukahtlusega patsiendi avastamisel kohustatud katkestama patsientide edasise vastuvõtu ning keelama raviasutusse sisenemise ja sealt väljumise. Kabinetis või palatis viibides peab meditsiinitöötaja teavitama peaarsti talle kättesaadaval viisil patsiendi tuvastamisest ning nõudma katkuvastaseid ülikondi ja desinfektsioonivahendeid.
Kopsukahjustusega patsiendi vastuvõtmisel on meditsiinitöötajal kohustus enne täieliku katkuvastase ülikonna selga panemist ravida streptomütsiini lahusega silmade, suu ja nina limaskesti. Kui köha pole, võite piirduda käte töötlemisega desinfitseeriva lahusega. Pärast meetmete võtmist haige tervest eraldamiseks koostatakse raviasutuses või kodus patsiendiga kokku puutunud isikute nimekiri, kuhu märgitakse perekonnanimi, eesnimi, isanimi, vanus, töökoht, elukutse, Kodu aadress.
Kuni katkuvastase asutuse konsultant saabub, püsib tervishoiutöötaja haiguspuhangus. Selle isoleerimise küsimus otsustatakse igal konkreetsel juhul eraldi. Konsultant viib materjali bakterioloogilisele uuringule, misjärel võib alata patsiendi spetsiifiline ravi antibiootikumidega.
Patsiendi tuvastamisel rongis, lennukis, laevas, lennujaamas või raudteejaamas jäävad meditsiinitöötajate tegevused samaks, kuigi organisatsioonilised meetmed on erinevad. Oluline on rõhutada, et kahtlase patsiendi isoleerimine teistest peaks algama kohe pärast tuvastamist.
Asutuse peaarst, saanud teate katkukahtlusega patsiendi tuvastamise kohta, rakendab abinõusid haiglaosakondade ja kliinikukorruste vahelise suhtluse peatamiseks ning keelab lahkuda hoonest, kust patsient leiti. Samal ajal korraldab hädaabiteadete edastamist kõrgemale organisatsioonile ja katkuvastasele asutusele. Teabe vorm võib olla meelevaldne järgmiste andmete kohustusliku esitamisega: perekonnanimi, eesnimi, isanimi, patsiendi vanus, elukoht, elukutse ja töökoht, avastamise kuupäev, haiguse alguse aeg, objektiivsed andmed, esialgne diagnoos, haiguspuhangu lokaliseerimiseks võetud esmased abinõud, amet ja patsiendile diagnoosi pannud arsti nimi. Koos teabega palub juhataja konsultante ja vajalikku abi.
Mõnes olukorras võib siiski olla sobivam haiglaravi (enne täpse diagnoosi panemist) läbi viia asutuses, kus patsient viibib katku oletamise ajal. Ravimeetmed on lahutamatud töötajate nakatumise vältimisest, kes peab koheselt panema selga 3-kihilised marli maskid, jalatsikatted, 2 kihist marlist valmistatud salli, mis katab täielikult juukseid, ja kaitseprillid, et vältida rögapritsmete sattumist. silmade limaskest. Vastavalt Vene Föderatsioonis kehtestatud reeglitele peavad töötajad kandma katkuvastast ülikonda või kasutama spetsiaalseid sarnaste omadustega nakkusvastaseid kaitsevahendeid. Kõik patsiendiga kokku puutunud töötajad jäävad talle edasist abi osutama. Spetsiaalne meditsiinipost isoleerib kambri, kus patsient ja teda ravivad töötajad asuvad, kokkupuutest teiste inimestega. Eraldatud sektsioon peaks sisaldama tualetti ja raviruumi. Kõik töötajad saavad koheselt profülaktilist antibiootikumiravi, jätkates kogu isolatsioonis veedetud päeva.
Katku ravi on keeruline ja hõlmab etiotroopsete, patogeneetiliste ja sümptomaatiliste ainete kasutamist. Katku ravis on kõige tõhusamad streptomütsiini seeria antibiootikumid: streptomütsiin, dihüdrostreptomütsiin, pasomütsiin. Sel juhul kasutatakse kõige laialdasemalt streptomütsiini. Katku buboonilise vormi korral manustatakse patsiendile intramuskulaarselt streptomütsiini 3-4 korda päevas (päevane annus 3 g), tetratsükliini antibiootikume (vibromütsiin, morfotsükliin) intramuskulaarselt 4 g päevas. Mürgistuse korral manustatakse intravenoosselt soolalahuseid ja hemodezi. Buboonilises vormis vererõhu langust tuleks iseenesest pidada protsessi üldistamise märgiks, sepsise märgiks; sel juhul on vaja elustamismeetmeid, dopamiini manustamist ja püsiva kateetri paigaldamist. Katku pneumooniliste ja septiliste vormide korral suurendatakse streptomütsiini annust 4-5 g-ni päevas ja tetratsükliini annust 6 g-ni Streptomütsiini suhtes resistentsete vormide korral võib klooramfenikoolsuktsinaati manustada kuni 6-8 g intravenoosselt. Seisundi paranemisel vähendatakse antibiootikumide annust: streptomütsiin - kuni 2 g / päevas, kuni temperatuur normaliseerub, kuid vähemalt 3 päeva, tetratsükliinid - kuni 2 g / päevas suukaudselt, klooramfenikool - kuni 3 g / päevas. päeval, kokku 20-25 g.Katku ravis kasutatakse suure eduga ka biseptooli.
Kopsu-, septilise vormi, hemorraagia tekke korral hakkavad nad koheselt leevendama dissemineerunud intravaskulaarse hüübimissündroomi: viiakse läbi plasmaferees (vahelduvat plasmafereesi kilekottides saab läbi viia mis tahes spetsiaalse või õhkjahutusega tsentrifuugis mahuga 0,5 l või rohkem) eemaldatud plasmas 1-1,5 liitrit, kui see asendatakse sama koguse värskelt külmutatud plasmaga. Hemorraagilise sündroomi esinemise korral ei tohi värske külmutatud plasma igapäevane manustamine olla väiksem kui 2 liitrit. Kuni sepsise ägedate ilmingute leevenemiseni tehakse plasmafereesi iga päev. Hemorraagilise sündroomi tunnuste kadumine ja vererõhu stabiliseerumine, tavaliselt sepsise korral, on põhjuseks plasmafereesiseansside peatamiseks. Samal ajal täheldatakse plasmafereesi mõju haiguse ägedal perioodil peaaegu kohe, joobeseisundi nähud vähenevad, dopamiini vajadus vererõhu stabiliseerimiseks väheneb, lihasvalu taandub ja õhupuudus väheneb.
Kopsupõletiku või katku septilise vormiga patsienti ravivasse meditsiinipersonali peab kuuluma intensiivravi spetsialist.
Vaata ka
- Inkvisitsioon
- Katk (rühm)
Märkmed
- Haiguse ontoloogia väljalase 2019-04-18 - 2019-04-18 - 2019.
- Jared Diamond, Relvad, pisikud ja teras. Inimühiskondade saatused.
- , Koos. 142.
- Katk
- , Koos. 131.
- Katk - arstidele, üliõpilastele, patsientidele, meditsiiniportaal, kokkuvõtted, petulehed arstidele, haiguste ravi, diagnoosimine, ennetamine
- , Koos. 7.
- , Koos. 106.
- , Koos. 5.
- Papagrigorakis, Manolis J.; Yapijakis, Christos; Synodinos, Philippos N.; Baziotopoulou-Valavani, Effie (2006). “Iidse hambapulbi DNA-uuring tunnistab tüüfuse tõenäoliseks Ateena katku põhjuseks International Journal of Infectious Diseases. 10 (3): 206-214.
Bubooniline katk tappis 60 miljonit inimest. Lisaks ulatus mõnes piirkonnas hukkunute arv kahe kolmandikuni elanikkonnast. Haiguse ettearvamatuse, aga ka tollase ravi võimatuse tõttu hakkasid inimeste seas vohama religioossed ideed. Usk kõrgemasse jõudu on muutunud igapäevaseks. Samal ajal algas nn mürgitajate, nõidade, nõidade tagakiusamine, kes usufanaatikute sõnul saatsid epideemia inimestele.
See periood jäi ajalukku kui kannatamatute inimeste aeg, keda valdasid hirm, vihkamine, usaldamatus ja arvukad ebausud. Tegelikult on muhkkatku puhangule muidugi teaduslik seletus.
Müüt muhkliku katku kohta
Kui ajaloolased otsisid võimalusi, kuidas haigus Euroopasse tungida, jäid nad arvamusele, et katk ilmus Tatarstanis. Täpsemalt tõid tatarlased.
1348. aastal viskasid krimmitatarlased eesotsas khaan Dzhanybekiga Genua kindluse Kafa (Feodosia) piiramise ajal sinna varem katku surnud inimeste laipu. Pärast vabanemist hakkasid eurooplased linnast lahkuma, levitades haigust kogu Euroopas.
Kuid niinimetatud "katk Tatarstanis" osutus vaid inimeste spekulatsiooniks, kes ei tea, kuidas seletada "musta surma" äkilist ja surmavat puhkemist.
Teooria kukkus läbi, kuna sai teatavaks, et pandeemia ei kandunud inimeste vahel edasi. See võib nakatuda väikenärilistelt või putukatelt.
See "üldine" teooria eksisteeris üsna pikka aega ja sisaldas palju mõistatusi. Tegelikult algas 14. sajandi katkuepideemia, nagu hiljem selgus, mitmel põhjusel.

Pandeemia loomulikud põhjused
Lisaks Euraasia dramaatilistele kliimamuutustele eelnesid muhkkatku puhangule mitmed muud keskkonnategurid. Nende hulgas:
- ülemaailmne põud Hiinas, millele järgnes laialdane nälg;
- Henani provintsis toimub massiline jaaniussi invasioon;
- Pekingis valitsesid pikka aega vihm ja orkaanid.
Nagu Justinianuse katk, nagu ajaloo esimest pandeemiat nimetati, tabas must surm inimesi pärast tohutuid looduskatastroofe. Ta järgis isegi sama teed nagu tema eelkäija.
Inimeste immuunsuse vähenemine, mis on põhjustatud keskkonnateguritest, on toonud kaasa massilise haigestumuse. Katastroof saavutas sellised mõõtmed, et kirikujuhid pidid avama ruume haigetele elanikele.
Keskajal katkul olid ka sotsiaalmajanduslikud eeldused.

Muhkkatku sotsiaal-majanduslikud põhjused
Looduslikud tegurid ei suutnud iseseisvalt sellist tõsist epideemiapuhangut esile kutsuda. Neid toetasid järgmised sotsiaal-majanduslikud eeldused:
- sõjalised operatsioonid Prantsusmaal, Hispaanias, Itaalias;
- mongoli-tatari ikke domineerimine osa Ida-Euroopa üle;
- suurenenud kaubavahetus;
- hüppeliselt kasvav vaesus;
- liiga kõrge asustustihedus.
Teine oluline tegur, mis kutsus esile katku sissetungi, oli usk, mis viitas sellele, et terved usklikud peaksid pesema võimalikult vähe. Tollaste pühakute sõnul viib enda alasti keha üle mõtisklemine inimese kiusatusse. Mõned kiriku järgijad olid sellest arvamusest nii immutatud, et ei sukeldunud kogu oma täiskasvanuea jooksul vette.
14. sajandi Euroopat ei peetud puhtaks võimuks. Elanikkond ei jälginud jäätmekäitlust. Jäätmeid loobiti otse akendest, teele valati nõlvad ja kamberpottide sisu, kuhu voolas kariloomade veri. See kõik lõppes hiljem jõkke, kust inimesed võtsid vett toidu valmistamiseks ja isegi joomiseks.
Nagu Justinianuse katk, põhjustas musta surma suur hulk närilisi, kes elasid inimestega tihedas kontaktis. Tolleaegsest kirjandusest leiab palju märkmeid selle kohta, mida teha loomahammustuse korral. Nagu teate, on rotid ja marmotid haiguse kandjad, nii et inimesed kartsid isegi ühte nende liikidest. Püüdes närilistest jagu saada, unustasid paljud kõik, sealhulgas oma pere.

Kuidas see kõik algas
Haiguse päritolu oli Gobi kõrb. Vahetu puhangu asukoht pole teada. Eeldatakse, et läheduses elanud tatarlased kuulutasid välja katkukandjate marmottide jahi. Nende loomade liha ja karusnahk oli kõrgelt hinnatud. Sellistes tingimustes oli nakatumine vältimatu.
Põua ja muude negatiivsete ilmastikutingimuste tõttu lahkusid paljud närilised oma varjupaigast ja kolisid inimestele lähemale, kust võis leida rohkem toitu.
Esimesena kannatas Hebei provints Hiinas. Seal suri vähemalt 90% elanikkonnast. See on veel üks põhjus, mis andis alust arvata, et katku puhkemise kutsusid esile tatarlased. Nad võivad viia haiguse mööda kuulsat Siiditeed.
Seejärel jõudis katk Indiasse, misjärel see liikus Euroopasse. Üllataval kombel mainib haiguse tegelikku olemust vaid üks tolleaegne allikas. Arvatakse, et inimesi mõjutas katku bubooniline vorm.
Riikides, mida pandeemia ei mõjutanud, tekkis keskajal tõeline paanika. Võimude juhid saatsid haiguse kohta teabe saamiseks käskjalad ja sundisid spetsialiste leiutama selle vastu ravi. Mõne osariigi elanikkond, jäädes teadmatusesse, uskus meelsasti kuulujutte, et saastunud maadel sadas madusid, puhus tuline tuul ja taevast langevad happepallid.

Muhkkatku kaasaegsed omadused
Madalad temperatuurid, pikaajaline viibimine väljaspool peremehe keha ega sulatamine ei suuda musta surma põhjustajat hävitada. Kuid päikese käes viibimine ja kuivatamine on selle vastu tõhusad.

Katku sümptomid inimestel
Bubooniline katk hakkab arenema hetkest, kui teda hammustatakse nakatunud kirbu käest. Bakterid sisenevad lümfisõlmedesse ja alustavad oma elutegevust. Järsku võtavad inimesest üle külmavärinad, kehatemperatuur tõuseb, peavalu muutub väljakannatamatuks ja näojooned muutuvad tundmatuks, silmade alla tekivad mustad laigud. Teisel päeval pärast nakatumist ilmub bubo ise. Seda nimetatakse laienenud lümfisõlmeks.
Katku nakatunu saab kohe tuvastada. “Must surm” on haigus, mis muudab näo ja keha tundmatuseni. Villid muutuvad märgatavaks juba teisel päeval ja patsiendi üldist seisundit ei saa nimetada piisavaks.
Keskaegse inimese katku sümptomid on üllatavalt erinevad tänapäeva patsiendi omadest.

Keskaja muhkkatku kliiniline pilt
"Must surm" on haigus, mida keskajal tuvastati järgmiste märkide järgi:
- kõrge palavik, külmavärinad;
- agressiivsus;
- pidev hirmutunne;
- tugev valu rinnus;
- hingeldus;
- köha koos verise eritisega;
- veri ja jääkained muutusid mustaks;
- keelel oli näha tumedat katet;
- kehale ilmunud haavandid ja mullid eritasid ebameeldivat lõhna;
- teadvuse hägustumine.
Neid sümptomeid peeti peatse ja peatse surma märgiks. Kui inimene sai sellise karistuse, teadis ta juba, et tal on jäänud väga vähe aega. Keegi ei püüdnud selliste sümptomitega võidelda, neid peeti Jumala ja kiriku tahteks.

Buboonilise katku ravi keskajal
Keskaegne meditsiin ei olnud kaugeltki ideaalne. Patsienti uurima tulnud arst pööras rohkem tähelepanu sellele, kas ta on üles tunnistanud, kui tema otsesele ravile. See oli tingitud elanikkonna usulisest hullumeelsusest. Hinge päästmist peeti palju olulisemaks ülesandeks kui keha tervendamist. Seetõttu kirurgilist sekkumist praktiliselt ei praktiseeritud.
Katku ravimeetodid olid järgmised:
- kasvajate lõikamine ja kuuma rauaga kauteriseerimine;
- antidootide kasutamine;
- roomaja naha kandmine bubodele;
- haiguste väljatõmbamine magnetite abil.
Keskaegne meditsiin polnud aga lootusetu. Mõned tolleaegsed arstid soovitasid patsientidel kinni pidada õigest toitumisest ja oodata, kuni keha hakkab katkuga ise toime tulema. See on kõige adekvaatsem raviteooria. Muidugi olid tolleaegsetes tingimustes üksikud paranemisjuhtumid, kuid need siiski toimusid.
Haiguse ravi võtsid enda peale vaid keskpärased arstid või üliriskantsel moel kuulsust koguda soovinud noored. Nad kandsid maski, mis nägi välja nagu linnupea, millel oli selgelt väljendunud nokk. Kuid selline kaitse ei päästnud kõiki, mistõttu paljud arstid surid pärast oma patsiente.
Valitsusasutused soovitasid inimestel epideemiaga võitlemisel järgida järgmisi meetodeid:
- Pikamaa põgenemine. Samas oli vaja väga kiiresti läbida võimalikult palju kilomeetreid. Tuli jääda haigusest ohutusse kaugusesse nii kaua kui võimalik.
- Sõida hobusekarju läbi saastunud alade. Usuti, et nende loomade hingus puhastab õhku. Samal eesmärgil soovitati majadesse lubada erinevaid putukaid. Tuppa, kus inimene oli hiljuti katku surnud, pandi alustass piimaga, kuna arvati, et see imeb haiguse endasse. Populaarsed olid ka sellised meetodid nagu ämblike kasvatamine majas ja suure hulga tulekahjude põletamine eluruumide läheduses.
- Tehke kõik, mis on vajalik katku lõhna hävitamiseks. Usuti, et kui inimene ei tunne nakatunud inimestest levivat haisu, on ta piisavalt kaitstud. Seetõttu kandsid paljud kaasas lillekimpe.
Samuti soovitasid arstid pärast koitu mitte magada, mitte pidada intiimsuhteid ning mitte mõelda epideemiale ja surmale. Tänapäeval tundub see lähenemine hullumeelne, kuid keskajal leidsid inimesed sellest lohutust.
Muidugi oli religioon epideemia ajal oluline eluolu mõjutav tegur.

Religioon muhkkatku epideemia ajal
"Must surm" on haigus, mis hirmutas inimesi oma ebakindlusega. Seetõttu tekkisid sellel taustal mitmesugused usulised veendumused:
- Katk on karistus tavaliste inimeste pattude, sõnakuulmatuse, halva suhtumise eest lähedastesse, soovi kiusatusele järele anda.
- Katk tekkis usu hooletusse jätmise tagajärjel.
- Epideemia sai alguse sellest, et moodi tulid terava varbaga kingad, mis vihastas Jumalat väga.
Preestrid, kes olid kohustatud kuulama surevate inimeste pihtimusi, nakatusid sageli ja surid. Seetõttu jäid linnad sageli ilma kirikuteenijatest, sest nad kartsid oma elu pärast.
Pingelise olukorra taustal tekkisid erinevad rühmad või sektid, millest igaüks selgitas epideemia põhjust omal moel. Lisaks olid elanikkonna seas laialt levinud mitmesugused ebausud, mida peeti puhtaks tõeks.

Ebausk muhkkatku epideemia ajal
Igas, isegi kõige tähtsusetumas sündmuses nägid inimesed epideemia ajal omapäraseid saatuse märke. Mõned ebausud olid üsna üllatavad:
- Kui täiesti alasti naine künnab maja ümber maad ja ülejäänud pereliikmed on sel ajal siseruumides, lahkub katk ümbruskonnast.
- Kui teete katku sümboliseeriva kuju ja põletate selle, haigus taandub.
- Haiguse ründamise vältimiseks peate endaga kaasas kandma hõbedat või elavhõbedat.
Katku kuvandi ümber arenes palju legende. Inimesed tõesti uskusid neisse. Nad kartsid oma maja ust uuesti lahti teha, et mitte katkuvaimu sisse lasta. Isegi sugulased võitlesid omavahel, kõik püüdsid päästa ennast ja ainult iseennast.

Olukord ühiskonnas
Rõhutud ja hirmunud rahvas jõudis lõpuks järeldusele, et katku levitavad nn heidikud, kes soovisid kogu elanikkonna surma. Algas kahtlusaluste jälitamine. Nad tiriti jõuga haiglasse. Paljud kahtlustatavatena tunnistatud inimesed sooritasid enesetapu. Euroopat on tabanud enesetapuepideemia. Probleem on saavutanud sellised mõõtmed, et võimud on ähvardanud enesetapu sooritajaid nende surnukehade avalikule väljapanekuga.
Kuna paljud inimesed olid kindlad, et neil on elamiseks jäänud väga vähe aega, läksid nad pingutama: sattusid alkoholisõltuvusse, otsides meelelahutust kergete vooruslike naistega. Selline elustiil süvendas epideemiat veelgi.
Pandeemia saavutas sellised mõõtmed, et surnukehad viidi öösel välja, visati spetsiaalsetesse aukudesse ja maeti.
Mõnikord juhtus, et katkuhaiged ilmusid ühiskonda teadlikult, püüdes nakatada võimalikult palju vaenlasi. Selle põhjuseks oli ka see, et usuti, et katk taandub, kui see kellelegi teisele edasi kandub.
Tolleaegses õhkkonnas võis mürgitajaks pidada iga inimest, kes mingil põhjusel massist silma paistis.

Musta surma tagajärjed
Mustal surmal olid märkimisväärsed tagajärjed kõigis eluvaldkondades. Kõige olulisemad neist:
- Veregruppide suhe on oluliselt muutunud.
- Ebastabiilsus poliitilises eluvaldkonnas.
- Paljud külad olid inimtühjad.
- Pandi alus feodaalsuhetele. Paljud inimesed, kelle töökodades nende pojad töötasid, olid sunnitud palkama väliseid käsitöölisi.
- Kuna tootmissektoris töötamiseks ei jätkunud meessoost tööjõuressurssi, hakkasid naised seda tüüpi tegevust valdama.
- Meditsiin on liikunud uude arenguetappi. Hakati uurima igasuguseid haigusi ja leiutati nende vastu ravimeid.
- Sulased ja elanikkonna alumised kihid hakkasid inimeste vähesuse tõttu endale paremat positsiooni nõudma. Paljud maksejõuetud inimesed osutusid rikaste surnud sugulaste pärijateks.
- Tootmist püüti mehhaniseerida.
- Eluaseme- ja üürihinnad on oluliselt langenud.
- Elanikkonna eneseteadvus, kes ei tahtnud pimesi valitsusele alluda, kasvas tohutus tempos. Selle tulemuseks olid mitmesugused mässud ja revolutsioonid.
- Kiriku mõju elanikkonnale on oluliselt nõrgenenud. Inimesed nägid preestrite abitust võitluses katkuga ja lakkasid neid usaldamast. Taas tulid kasutusele rituaalid ja uskumused, mis varem olid kiriku poolt keelatud. “Nõidade” ja “nõidade” ajastu on alanud. Preestrite arv on oluliselt vähenenud. Sageli võeti sellistele ametikohtadele inimesi, kes olid harimatud ja vanuselt ebasobivad. Paljud ei mõistnud, miks surm ei võta mitte ainult kurjategijaid, vaid ka häid, lahkeid inimesi. Sellega seoses kahtles Euroopa Jumala väes.
- Pärast nii ulatuslikku pandeemiat ei lahkunud katk elanikkonnast täielikult. Aeg-ajalt puhkesid erinevates linnades epideemiad, mis viisid inimeste elusid endaga kaasa.
Tänapäeval kahtlevad paljud teadlased, et teine pandeemia leidis aset just muhkkatku näol.

Arvamused teise pandeemia kohta
On kahtlusi, et "must surm" on sünonüüm muhkliku katku õitsengu perioodiga. Sellele on selgitused:
- Katkuhaigetel esines harva selliseid sümptomeid nagu palavik ja kurguvalu. Tänapäeva teadlased märgivad aga, et tolleaegsetes narratiivides on palju vigu. Pealegi on mõned teosed väljamõeldud ja pole vastuolus mitte ainult teiste lugudega, vaid ka iseendaga.
- Kolmas pandeemia suutis tappa vaid 3% elanikkonnast, samas kui must surm pühkis välja vähemalt kolmandiku Euroopast. Kuid ka sellel on seletus. Teise pandeemia ajal valitsesid kohutavad ebasanitaarsed tingimused, mis põhjustasid rohkem probleeme kui haigusi.
- Inimese haigestumisel tekkivad mullid asuvad kaenla all ja kaela piirkonnas. Oleks loogiline, kui need tekiksid jalgadele, sest sinna pääseb kirbul kõige kergemini. See fakt pole aga veatu. Selgub, et koos rotikirbuga on katku levitajaks ka inimtäi. Ja selliseid putukaid oli keskajal palju.
- Epideemiale eelneb tavaliselt rottide massiline surm. Seda nähtust keskajal ei täheldatud. Selle fakti võib vaidlustada ka inimtäide olemasolu arvestades.
- Haiguse kandjaks olev kirp tunneb end kõige paremini soojas ja niiskes kliimas. Pandeemia õitses isegi kõige külmematel talvedel.
- Epideemia leviku kiirus oli rekordiline.
Uurimistöö tulemusena selgus, et tänapäevaste katkutüvede genoom on identne keskaja haigusega, mis tõestab, et just selle patoloogia bubooniline vorm sai tolleaegsete inimeste jaoks “mustaks surmaks”. aega. Seetõttu teisaldatakse kõik muud arvamused automaatselt valesse kategooriasse. Kuid selle probleemi üksikasjalikum uurimine alles käib.
Katk on nakkushaigus, mida põhjustab bakter Yersinia Pestis. Sõltuvalt kopsuinfektsiooni olemasolust või sanitaartingimustest võib katk levida õhu kaudu, otsekontakti kaudu või väga harva saastunud kuumtöödeldud toidu kaudu. Katku sümptomid sõltuvad koondunud nakkuspiirkondadest: lümfisõlmedesse ilmub buboonkatk, veresoontesse septitseemiline katk ja kopsudesse kopsukatk. Katk on ravitav, kui see avastatakse varakult. Katk on mõnes maailma kaugemas osas endiselt suhteliselt levinud haigus. Kuni 2007. aasta juunini oli katk üks kolmest epideemilisest haigusest, millest Maailma Terviseorganisatsioonile konkreetselt teatati (ülejäänud kaks olid koolera ja kollapalavik). Bakter on oma nime saanud Prantsuse-Šveitsi bakterioloogi Alexandre Yersini järgi.
Arvatakse, et Euraasias levinud tohutud katkupandeemiad on seotud väga kõrge suremuse ja suurte kultuuriliste muutustega. Suurim neist oli Justinianuse katk aastatel 541–542, must surm 1340, mis jätkus teatud ajavahemike järel ka teise katkupandeemia ajal, ja kolmas pandeemia, mis algas 1855. aastal ja mida on peetud passiivseks alates 1959. aastast. Mõistet "katk" kasutatakse praegu mis tahes raske lümfisõlme põletiku kohta, mis on põhjustatud Y. pestis'e infektsioonist. Ajalooliselt on terminit "katk" meditsiinis kasutatud nakkuspandeemiate kohta üldiselt. Sõna "katk" seostatakse sageli muhkkatkuga, kuid seda tüüpi katk on vaid üks selle ilmingutest. Selle haiguse kirjeldamiseks on kasutatud ka teisi nimetusi, nagu must katk ja must surm; viimast terminit kasutavad nüüd peamiselt teadlased haiguse teise ja kõige laastavama pandeemia kirjeldamiseks. Arvatakse, et sõna "katk" pärineb ladinakeelsetest sõnadest plāga ("löök, haav") ja plangere (lööma), vrd. German Plage ("nakatus").
Põhjus
Y. pestis'e ülekandumine nakatumata isikule on võimalik mis tahes järgmiste meetoditega.
Õhu kaudu levimine – teise inimese köhimine või aevastamine
Otsene füüsiline kontakt – nakatunud inimese puudutamine, sealhulgas seksuaalkontakt
Kaudne kokkupuude – tavaliselt saastunud pinnase või saastunud pinna puudutamisel
Õhus levimine – kui mikroorganism suudab pikka aega õhus püsida
Fekaal-suukaudne ülekanne – tavaliselt saastunud toidust või veest – toimub putukate või muude loomade kaudu.
Katkubatsill ringleb nakkuse kandjate, eriti näriliste, kehas looduslikes nakkuskolletes, mis paiknevad kõigil mandritel peale Austraalia. Looduslikud katkukolded paiknevad laial troopiliste ja subtroopiliste laiuskraadide vööndis ning parasvöötme soojadel aladel üle kogu maakera, paralleelide 55. põhjalaiuskraadi ja 40. lõunalaiuskraadi vahel. Vastupidiselt levinud arvamusele ei olnud rotid muhkkatku leviku alguses otseselt seotud. Haigus kandus peamiselt kirpude (Xenopsylla cheopis) kaudu rottidele, mistõttu rotid ise olid katku esimesed ohvrid. Inimestel tekib nakkus siis, kui inimest hammustab kirp, mis oli nakatunud närilise hammustamisel, kes ise oli nakatunud haigust kandva kirbu hammustusest. Bakterid paljunevad kirbu sees ja kleepuvad kokku, moodustades ummiku, mis blokeerib kirbu mao ja põhjustab selle nälgimist. Seejärel hammustab kirp peremeest ja jätkab toitmist, isegi ei suuda oma nälga maha suruda ja oksendab seetõttu bakteritega nakatunud verd hammustushaavasse tagasi. Buboonkatku bakter nakatab uue ohvri ja kirp sureb lõpuks nälga. Tõsised katkupuhangud vallandavad tavaliselt närilistel esinevad muud haiguspuhangud või näriliste arvukuse suurenemine.  1894. aastal eraldasid kaks bakterioloogi, prantslane Alexandre Yersin ja jaapanlane Kitasato Shibasaburo, sõltumatult Hongkongis kolmanda pandeemia eest vastutava bakteri. Kuigi mõlemad teadlased teatasid oma tulemustest, viisid Shibasaburo mitmed segased ja vastuolulised avaldused lõpuks selleni, et Yersin tunnistati organismi peamiseks avastajaks. Yersin pani bakterile nimeks Pasteurella pestis Pasteuri Instituudi järgi, kus ta töötas, kuid 1967. aastal viidi bakter üle uude perekonda ja nimetati Yersini auks ümber Yersinia pestiseks. Yersin märkis ka, et roti katku ei täheldatud mitte ainult katkuepideemiate ajal, vaid ka sageli eelnes sellistele epideemiatele inimestel ning et paljud kohalikud elanikud arvasid, et katk on rottide haigus: Hiina ja India külaelanikud väitsid, et suur hulk inimesi sureb. rotid tõid kaasa katkupuhangu. 1898. aastal kehtestas prantsuse teadlane Paul-Louis Simon (kes tuli ka Hiinasse kolmanda pandeemia vastu võitlemiseks) roti-kirpude vektori, mis kontrollib haigust. Ta märkis, et haiged inimesed ei tohiks omavahel tihedalt kokku puutuda, et mitte haigust omandada. Hiinas Yunnani provintsis põgenesid elanikud oma kodudest kohe, kui nägid surnud rotte, ja Formosa saarel (Taiwan) arvasid elanikud, et kokkupuude surnud rottidega on seotud katku haigestumise suurenenud riskiga. Need tähelepanekud panid teadlase kahtlustama, et kirp võib olla katku edasikandumise vahepealne tegur, kuna inimesed said katku alles siis, kui nad puutusid kokku hiljuti surnud rottidega, kes olid surnud vähem kui 24 tundi varem. Klassikalises katses demonstreeris Simon, kuidas terve rott suri katku pärast seda, kui nakatunud kirbud hüppasid talle hiljuti katku surnud rottidelt.
1894. aastal eraldasid kaks bakterioloogi, prantslane Alexandre Yersin ja jaapanlane Kitasato Shibasaburo, sõltumatult Hongkongis kolmanda pandeemia eest vastutava bakteri. Kuigi mõlemad teadlased teatasid oma tulemustest, viisid Shibasaburo mitmed segased ja vastuolulised avaldused lõpuks selleni, et Yersin tunnistati organismi peamiseks avastajaks. Yersin pani bakterile nimeks Pasteurella pestis Pasteuri Instituudi järgi, kus ta töötas, kuid 1967. aastal viidi bakter üle uude perekonda ja nimetati Yersini auks ümber Yersinia pestiseks. Yersin märkis ka, et roti katku ei täheldatud mitte ainult katkuepideemiate ajal, vaid ka sageli eelnes sellistele epideemiatele inimestel ning et paljud kohalikud elanikud arvasid, et katk on rottide haigus: Hiina ja India külaelanikud väitsid, et suur hulk inimesi sureb. rotid tõid kaasa katkupuhangu. 1898. aastal kehtestas prantsuse teadlane Paul-Louis Simon (kes tuli ka Hiinasse kolmanda pandeemia vastu võitlemiseks) roti-kirpude vektori, mis kontrollib haigust. Ta märkis, et haiged inimesed ei tohiks omavahel tihedalt kokku puutuda, et mitte haigust omandada. Hiinas Yunnani provintsis põgenesid elanikud oma kodudest kohe, kui nägid surnud rotte, ja Formosa saarel (Taiwan) arvasid elanikud, et kokkupuude surnud rottidega on seotud katku haigestumise suurenenud riskiga. Need tähelepanekud panid teadlase kahtlustama, et kirp võib olla katku edasikandumise vahepealne tegur, kuna inimesed said katku alles siis, kui nad puutusid kokku hiljuti surnud rottidega, kes olid surnud vähem kui 24 tundi varem. Klassikalises katses demonstreeris Simon, kuidas terve rott suri katku pärast seda, kui nakatunud kirbud hüppasid talle hiljuti katku surnud rottidelt.
Patoloogia
Muhkkatk
Kui kirp inimest hammustab ja haava verega saastab, kanduvad kudedesse katku edasikandvad bakterid. Y. pestis võib rakus paljuneda, nii et isegi kui rakud on fagotsütoositud, võivad nad siiski ellu jääda. Organismi sattudes võivad bakterid siseneda lümfisüsteemi, mis pumpab välja interstitsiaalset vedelikku. Katkubakterid toodavad mitmeid toksiine, millest üks põhjustab teadaolevalt eluohtlikku beeta-adrenergilise blokaadi. Y. pestis levib läbi nakatunud inimese lümfisüsteemi, kuni jõuab lümfisõlme, kus see stimuleerib tõsist hemorraagilist põletikku, mis põhjustab lümfisõlmede suurenemist. Lümfisõlmede suurenemine on selle haigusega seotud iseloomuliku "bubo" põhjus. Kui lümfisõlm on ülekoormatud, võib infektsioon levida verre, põhjustades sekundaarset septitseemilist katku, ja kui kopsud on külvatud, võib see põhjustada sekundaarset kopsukatku.
Septitseemiline katk
Lümfisüsteem voolab lõpuks verre, mistõttu võivad katkubakterid sattuda vereringesse ja sattuda peaaegu igasse kehaossa. Septitseemilise katku korral põhjustavad bakteriaalsed endotoksiinid dissemineeritud intravaskulaarset koagulatsiooni (DIC), mille tulemuseks on väikeste verehüüvete moodustumine kogu kehas ja trombide isheemiline nekroos (koesurm vereringe/perfusiooni puudumise tõttu sellesse koesse). DIC tühjendab keha hüübimisressursid ja keha ei suuda enam verejooksu kontrollida. Järelikult tekib veritsus nahasse ja teistesse organitesse, mis võib põhjustada punase ja/või musta täpilist löövet ja hemoptüüsi/hemateeesi (vere köhimine/oksendamine). Nahal on punnid, mis näevad välja nagu mitmed putukahammustused; need on tavaliselt punased ja mõnikord keskel valged. Kui septitseemiline katk seda ei ravita, on see tavaliselt surmav. Varajane ravi antibiootikumidega vähendab suremust 4–15 protsenti. Inimesed, kes surevad sellesse katku vormi, surevad sageli samal päeval, kui sümptomid ilmnevad.
Pneumooniline katk
Katku pneumooniline vorm tekib kopsupõletiku tagajärjel. See põhjustab köhimist ja aevastamist ning tekitab seega õhus lendlevaid tilka, mis sisaldavad bakterirakke, mis võivad sissehingamisel kedagi nakatada. Kopsupõletiku peiteaeg on lühike, tavaliselt kestab kaks kuni neli päeva, kuid mõnikord vaid paar tundi. Esialgseid sümptomeid ei saa eristada mitmetest teistest hingamisteede haigustest; nende hulka kuuluvad peavalu, nõrkus ja vereköha või hematemees (vere sülitamine või oksendamine). Haiguse kulg on kiire; kui diagnoosi ei panda ja ravi ei viida läbi piisavalt kiiresti, tavaliselt mõne tunni jooksul, sureb patsient ühe kuni kuue päeva jooksul; ravimata juhtudel on suremus peaaegu 100%.
Neelu katk
Meningeaalne katk
See katku vorm tekib siis, kui bakterid läbivad hematoentsefaalbarjääri, põhjustades nakkusliku meningiidi.
Muud kliinilised vormid
On mitmeid teisi haruldasi katku ilminguid, sealhulgas asümptomaatiline katk ja katkendlik katk. Tsellulokutaanne katk põhjustab mõnikord naha ja pehmete kudede infektsioone, sageli kirbuhammustuskoha ümbruses.
Ravi
Esimene inimene, kes leiutas ja katsetas 1897. aastal muhkkatku vastast vaktsiini, oli Indias Bombays töötanud arst Vladimir Khavkin. Varase diagnoosimise korral reageerivad katku erinevad vormid antibiootikumravile tavaliselt väga hästi. Tavaliselt kasutatavad antibiootikumid on streptomütsiin, klooramfenikool ja tetratsükliin. Uuema põlvkonna antibiootikumide hulgas on gentamütsiin ja doksütsükliin osutunud tõhusaks katku monoteraapias. Katkubakter võib välja arendada ravimiresistentsuse ja muutuda taas tõsiseks terviseohuks. 1995. aastal avastati Madagaskaril üks selle bakteri ravimiresistentse vormi juhtum. Veel ühest haiguspuhangust Madagaskaril teatati 2014. aasta novembris.
Vaktsiin katku vastu
Kuna inimeste katk on enamikus maailma osades haruldane, on rutiinne vaktsineerimine vajalik ainult inimestele, kellel on eriti suur nakkusoht või inimesed, kes elavad piirkondades, kus ensootiline katk esineb regulaarselt prognoositava sagedusega populatsioonides ja teatud piirkondades, nagu näiteks USA lääneosa. Enamikule reisijatele ei pakuta isegi vaktsineerimist riikidesse, kus on teadaolevad hiljutised haigusjuhtumid, eriti kui nende reisimine piirdub kaasaegsete hotellidega linnapiirkondadega. Haiguste tõrje keskused soovitavad seetõttu vaktsineerida ainult: (1) kõiki labori- ja välitöötajaid, kes töötavad antimikroobikumiresistentsete Y. pestis organismidega; (2) inimesed, kes osalevad Y. pestisega aerosoolikatsetes; ja (3) inimesed, kes tegelevad välioperatsioonidega ensootilise katkuga piirkondades, kui kokkupuute vältimine ei ole võimalik (nt mõnes katastroofipiirkonnas). Cochrane Collaborationi süstemaatilises ülevaates ei leitud ühtegi piisavalt kvaliteetset uuringut, mis annaks vaktsiini tõhususe kohta arvamust.
Epidemioloogia
Epideemia Suratis, Indias, 1994
1994. aastal puhkes Indias Surati linnas kopsukatk, mis tappis 52 inimest ja põhjustas ligikaudu 300 000 elaniku ulatusliku siserände, kes põgenesid karantiini kartuses. Tugevate mussoonvihmade ja ummistunud kanalisatsiooni kombinatsioon põhjustas ebasanitaarsete tingimuste ja tänavatel risustavate loomakorjuste tõttu ulatuslikke üleujutusi. Arvatakse, et see olukord on epideemiat kiirendanud. Laialdaselt kardeti, et inimeste äkiline väljaränne sellest piirkonnast võis levida epideemia mujale Indias ja maailmas, kuid see stsenaarium suudeti vältida, tõenäoliselt India rahvatervise ametivõimude tõhusa reageerimise tulemusena. Mõned riigid, eriti naabruses asuvas Pärsia lahe piirkonnas, on astunud sammu, tühistades mõned lennud ja kehtestanud lühiajalise keelu Indiast pärit saadetistele. Sarnaselt mustale surmale, mis levis üle keskaegse Euroopa, on mõned 1994. aasta Surati epideemiaga seotud küsimused endiselt vastuseta. Varased küsimused selle kohta, kas tegemist on katkuepideemiaga, tekkisid seetõttu, et India tervishoiuasutused ei suutnud katkubatsilli kasvatada, kuid see võib olla tingitud halva kvaliteediga laboriprotseduuridest. Siiski on mitmeid tõendeid, mis viitavad sellele, et tegemist oli katkuepideemiaga: Yersinia vereanalüüsid olid positiivsed, Yersinia vastaste antikehade ilmnenud isikute arv ja haigete kliinilised sümptomid olid katkuga ühilduvad.
Muud kaasaegsed juhtumid
31. augustil 1984 teatas haiguste tõrje ja ennetamise keskus (CDC) kopsukatku juhtumist Californias Claremonis. CDC usub, et veterinaararst haigestus katku hulkuvast kassist. Kuna kass ei olnud lahkamiseks kättesaadav, ei saa seda kinnitada. Aastatel 1995–1998 täheldati Madagaskaril Mahajangas iga-aastaseid katkupuhanguid. Katk kinnitati USA-s 9 lääneosariigis 1995. aastal. Praegu haigestub USA-s katku igal aastal hinnanguliselt 5–15 inimest, tavaliselt lääneosariikides. Hiiri peetakse haiguse reservuaariks. USA-s on alates 1970. aastast umbes pooled katku surmajuhtumitest toimunud New Mexicos. 2006. aastal suri osariigis 2 katkusurma, esimesed surmajuhtumid viimase 12 aasta jooksul. 2002. aasta veebruaris toimus India põhjaosas Himachal Pradeshis Shimla piirkonnas väike kopsukatku puhang. 2002. aasta sügisel nakatus paar New Mexicos vahetult enne New Yorki külastamist. Mõlemat meest raviti antibiootikumidega, kuid mees nõudis täielikuks paranemiseks mõlema jala amputeerimist, kuna tal oli bakterite poolt ära lõigatud jalgade verevool. 19. aprillil 2006 teatasid CNN News ja teised uudisteväljaanded Californias Los Angeleses katkujuhtumist, millesse oli kaasatud Nirvana laboritehnik Kowlessar, mis on esimene juhtum selles linnas pärast 1984. aastat. 2006. aasta mais teatas KSL Newsradio surnud põldhiirte ja vöötohatise juhtumist Natural Bridges National Wildlife Refuge'is, mis asub umbes 40 miili (64 km) Blandingist läänes Utahi osariigis San Juani maakonnas. 2006. aasta mais teatas Arizona meedia katku juhtumist kassil. 2006. aasta juunis teatati Kongo Demokraatliku Vabariigi idaosas Ituri piirkonnas sada kopsukatku põhjustatud surmajuhtumist. Katku ohjeldamine osutus jätkuva konflikti tõttu keeruliseks. 2006. aasta septembris teatati, et kolm katkuga nakatunud hiirt on ilmselt kadunud New Jersey meditsiini- ja hambaraviülikooli ülikoolilinnakus asuva rahvatervise uurimisinstituudi laborist, mis tegeleb bioterrorismivastase võitlusega. USA valitsus. 16. mail 2007 suri Denveri loomaaias 8-aastane kaputsiin ahv muhkkatku. Loomaaiast leiti surnuna ka viis oravat ja jänes, kelle haigusproovid olid positiivsed. 5. juunil 2007 tekkis New Mexico osariigis Torrance'i maakonnas 58-aastasel naisel muhkkatk, mis arenes välja kopsukatkuks. 2. novembril 2007 leiti oma kodust Grand Canyoni rahvuspargis surnuna 37-aastane loodusbioloog Eric York, kes töötab Mountain Lion'i rahvuspargi kaitseprogrammi ja Felidi kaitsefondiga. 27. oktoobril tegi York lahkamise mägilõvil, kes oli ilmselt haigusele alla jäänud, ja kolm päeva hiljem teatas York gripilaadsetest sümptomitest ja võttis haiguse tõttu töölt vabaks. Teda raviti kohalikus kliinikus, kuid tal ei diagnoositud ühtegi tõsist haigust. Tema surm põhjustas väikese paanika, ametnike sõnul suri ta tõenäoliselt katku või hantaviirustega kokkupuutumise tõttu ning 49 Yorkiga kokku puutunud inimest said agressiivse antibiootikumiravi. Ükski neist ei jäänud haigeks. 9. novembril avaldatud lahkamistulemused kinnitasid Y. pestis'e esinemist tema kehas, kinnitades, et tema surma tõenäoline põhjus on katk. 2008. aasta jaanuaris suri Madagaskaril muhkkatku vähemalt 18 inimest. 16. juunil 2009 teatasid Liibüa võimud muhkkatku puhangust Liibüas Tobrukis. Teatati 16–18 juhtumist, sealhulgas üks surm. 2. augustil 2009 panid Hiina võimud pärast kopsukatku puhangut karantiini Ziketani küla Xinghai maakonnas, Hainani Tiibeti autonoomses prefektuuris Hiinas Qinghai provintsis (Loode-Hiina). 13. septembril 2009 suri dr Malcolm Casadaban pärast juhuslikku laboratoorset kokkupuudet katkubakteri nõrgestatud tüvega. Selle põhjuseks oli tema diagnoosimata pärilik hemokromatoos (raua ülekoormus). Ta oli Chicago ülikooli molekulaargeneetika ning rakubioloogia ja mikrobioloogia abiprofessor. 1. juulil 2010 teatati Peruus Chicama piirkonnas kaheksast inimestel esinenud muhkkatku juhtumist. Vigastada sai üks 32-aastane mees, samuti kolm poissi ja neli tüdrukut vanuses 8-14 aastat. Epideemia peatamiseks fumigeeriti 425 maja ning 1210 merisiga, 232 koera, 128 kassi ja 73 küülikut raviti kirpude vastu. 3. mail 2012 andis Californias San Diegos asuvas Palomari mäe populaarses laagripaigas lõksu jäänud maa-orav rutiinse testimise käigus katku bakterite suhtes positiivse tulemuse. 2. juunil 2012 sai Oregoni osariigis Crooki maakonnas hammustada ja septitseemilist katku meest, kes üritas päästa hiirega lämbunud kassi. 16. juulil 2013 andis Angelese rahvusmetsas laagriplatsil kinni püütud orava katkuproov positiivseks, mistõttu laagriplats suleti, samal ajal kui teadlased katsetasid teisi oravaid ja võtsid meetmeid katkukirpude vastu. 26. augustil 2013 suri Põhja-Kõrgõzstanis muhkkatku teismeline Temir Isakunov. 2013. aasta detsembris teatati Madagaskari 112-st 5 piirkonnast kopsukatku epideemiast, mille põhjustasid arvatavasti suured võsapõlengud, mis sundisid rotte linnadesse põgenema. 13. juulil 2014 diagnoositi Colorado mehel kopsukatk. 22. juulil 2014 suleti Hiinas Yumeni linn ja 151 inimest pandi karantiini pärast seda, kui üks mees suri muhkkatku. 21. novembril 2014 teatas Maailma Terviseorganisatsioon 40 surmast ja 80 muust nakkusest Madagaskari saarel, kusjuures esimene teadaolev haiguspuhang juhtum leidis aset 2014. aasta augusti lõpus.
Lugu
Antiikaeg
Y. pestis plasmiide on leitud seitsmest pronksiaegsest isikust pärit arheoloogilistest hambaproovidest, mis pärinevad 5000 aastat tagasi (3000 eKr), Afanasjevskaja kultuurist Siberis Afanasjevost, Eestist lahingukirve kultuurist, Venemaalt Sintashta kultuurist, Unetitsa kultuurist. Poolas ja Andronovo kultuur Siberis. Y. pestis eksisteeris Euraasias pronksiajal. Kogu Y. pestis'e ühine esivanem on hinnanguliselt 5783 aastat enne tänapäeva. Yersinia hiiretoksiin (YMT) võimaldab bakteritel nakatada kirpe, mis võivad seejärel edasi kanda muhkkatku. Y. pestis'e varasematel versioonidel puudub YMT geen, mida leiti ainult 951 kalibreeritud isendis, mis pärinevad ajast eKr. Amarna arhiiv ja Mursili II katkupalved kirjeldavad haiguspuhangut hetiitide seas, kuigi mõned kaasaegsed allikad väidavad, et see võis olla tulareemia. Esimeses Kuningate raamatus kirjeldatakse võimalikku katkupuhangut Filistias ja Septuaginta versioonis öeldakse, et selle põhjustas "hiirte laastamine". Peloponnesose sõja teisel aastal (430 eKr) kirjeldas Thucydides epideemiat, mis väidetavalt sai alguse Etioopiast, kulges läbi Egiptuse ja Liibüa ning jõudis seejärel Kreeka maailma. Ateena katku ajal kaotas linn võib-olla kolmandiku oma elanikkonnast, sealhulgas Perikles. Kaasaegsed ajaloolased on eriarvamusel, kas katk oli sõja ajal rahvastikukaotuse kriitiline tegur. Kuigi seda epideemiat on pikka aega peetud katkupuhanguks, usuvad paljud kaasaegsed teadlased, et ellujäänute kirjeldustes on tõenäolisem tüüfus, rõuged või leetrid. Hiljutine uuring katkuohvrite hambapulpist leitud DNA kohta viitab sellele, et tüüfus oli tegelikult seotud. Esimesel sajandil pKr kirjeldas Kreeka anatoom Rufus Ephesus katkupuhangut Liibüas, Egiptuses ja Süürias. Ta märgib, et Aleksandria arstid Dioscorides ja Posidonius kirjeldasid sümptomeid, sealhulgas ägedat palavikku, valu, agitatsiooni ja deliiriumi. Patsientidel tekkisid põlvede all, küünarnukkide ümber ja “tavalistes kohtades” mubud - suured, kõvad ja mitte mädased. Surmajuhtumite arv nakatunute seas oli väga kõrge. Rufus kirjutas ka, et sarnaseid bubosid kirjeldas Dionysius Curtus, kes võis kolmandal sajandil eKr Aleksandrias meditsiiniga tegeleda. Kui see on õige, võis Vahemere idaosa maailm muhkkatkuga nii varajases staadiumis tuttavaks saada. Teisel sajandil pühkis üle maailma Antonine katk, mis sai nime Marcus Aurelius Antoninuse perekonnanime järgi. Seda haigust tuntakse ka Galeni katku nime all, kes teadis sellest omal nahal. Spekuleeritakse, et haigus võis tegelikult olla rõuged. Galen oli Roomas, kui aastal 166 pKr. see epideemia algas. Galen oli kohal ka talvel 168-69. haiguspuhangu ajal Aquileias paiknevate vägede seas; tal oli epideemiaga kogemusi, nimetades seda "väga pikaks" ning kirjeldades haiguse sümptomeid ja oma meetodeid selle ravimiseks. Kahjuks on tema märkmed väga lühikesed ja hajutatud mitmesse allikasse. Barthold Georg Niebuhri sõnul möllas see nakkus uskumatu jõuga, võttes endaga kaasa lugematuid ohvreid. Muistne maailm ei toibunud kunagi M. Aureliuse valitsemisaegse katku löögist. Suremus katku oli 7-10 protsenti; haiguspuhang 165(6)-168. tapeti 3,5–5 miljonit inimest. Otto Sieck usub, et üle poole impeeriumi elanikkonnast suri. J. F. Gilliam usub, et Antoninuse katk põhjustas tõenäoliselt rohkem surmajuhtumeid kui ükski teine epideemia alates impeeriumi aegadest kuni 3. sajandi keskpaigani.
Keskaegsed ja keskaegsed pandeemiad
Kohalikud katkupuhangud on rühmitatud kolmeks katkupandeemiaks, mistõttu mõne pandeemiapuhangu algus- ja lõppkuupäevad on endiselt arutluse all. Belmonti ülikoolist pärit Joseph P. Byrne'i sõnul olid need pandeemiad järgmised: Esimene katku pandeemia aastatel 541–750, mis levis Egiptusest Vahemerele (alates Justinianuse katkust) ja Loode-Euroopasse. Teine katkupandeemia aastatel ~1345 kuni ~1840, levides Kesk-Aasiast Vahemerele ja Euroopasse (alates mustast surmast) ning jõudis tõenäoliselt ka Hiinasse. Kolmas katkupandeemia aastatel 1866–1960, levides Hiinast üle maailma, eriti Indias ja USA läänerannikul. Hiliskeskaja musta surma peetakse aga mõnikord mitte teise pandeemia alguseks, vaid esimese pandeemia lõpuks – sellisel juhul oleks teise pandeemia algus 1361. aastal; Samuti ei ole käesolevas kirjanduses teise pandeemia lõppkuupäevad püsivad, näiteks ~1840 asemel ~1890.
Esimene pandeemia: varakeskaeg
Justinianuse katk aastatel 541–542 pKr. on esimene teadaolev epideemia, mida on kirjeldatud. See tähistab esimest registreeritud muhkkatku mustrit. Arvatakse, et see haigus pärineb Hiinast. Seejärel levis see Aafrikasse, kus suur Konstantinoopoli linn importis oma kodanike toitmiseks suures koguses teravilja peamiselt Egiptusest. Viljalaevad olid linna nakatumise allikaks ning tohututes valitsuse aidades leidus rottide ja kirpude populatsioone. Prokopiuse sõnul tappis epideemia haripunktis Konstantinoopolis iga päev 10 000 inimest. Tegelik arv oli tõenäolisemalt umbes 5000 inimest päevas. Lõppkokkuvõttes võis katk tappa 40% linna elanikest. Katk tappis kuni veerandi Vahemere idaosa elanikest. Aastal 588 pKr. teine suur katkulaine levis üle Vahemere praegusele Prantsusmaale. Justinianuse katk on hinnanguliselt tapnud umbes 100 miljonit inimest kogu maailmas. See epideemia vähendas aastatel 541–700 eKr Euroopa rahvaarvu ligikaudu poole võrra. Lisaks võis katk kaasa aidata araablaste vallutusretkede edule. Katkupuhangut 560. aastal kirjeldati 790. aastal pKr. Allikas ütleb, et katk põhjustas "näärmete turse ... pähkli või datli kujul" kubeme piirkonnas "ja muudes üsna õrnades kohtades, millele järgnes talumatu palavik". Kuigi mõned identifitseerivad selles kirjelduses esinevaid turseid muhkidena, on lahkarvamusi selle üle, kas seda pandeemiat tuleks liigitada muhkkatkuks Yersinia pestis, nagu tänapäeval tuntakse.
Teine pandeemia: 14. sajandist 19. sajandini
Aastatel 1347–1351 levis Hiinast alguse saanud massiivne ja surmav pandeemia Must surm mööda Siiditeed ja pühkis läbi Aasia, Euroopa ja Aafrika. See epideemia võis vähendada maailma rahvaarvu 450 miljonilt 350–375 miljonile. Hiina kaotas umbes poole oma elanikkonnast, umbes 123 miljonilt umbes 65 miljonile; Euroopa kaotas ligikaudu 1/3 oma elanikkonnast, umbes 75 miljonilt 50 miljonile inimesele; ja Aafrika kaotas umbes 1/8 oma elanikkonnast, umbes 80 miljonilt 70 miljonile (surmade arv kipub korreleeruma rahvastikutihedusega, seega oli Aafrika, mis on üldiselt vähem tihe, madalaim). Musta surma seostati kõigi teadaolevate mitteviiruslike epideemiate suurima surmajuhtumite arvuga. Kuigi täpne statistika puudub, arvatakse, et Inglismaal suri 1,4 miljonit inimest (kolmandik Inglismaal elavast 4,2 miljonist inimesest), samas kui Itaalias hukkus arvatavasti veelgi suurem protsent elanikkonnast. Teisest küljest olid Kirde-Saksamaa, Tšehhi Vabariigi, Poola ja Ungari elanikud tõenäoliselt vähem mõjutatud ning Venemaal või Balkani riikides suremuse kohta pole hinnanguid. Võimalik, et Venemaa ei olnud nii mõjutatud oma väga külma kliima ja suurte mõõtmete tõttu, mistõttu oli nakkusega vähem kontakti. Euroopasse ja Vahemere äärde pöördus katk 14.–17. sajandil korduvalt tagasi. Birabeni sõnul esines katk Euroopas aastatel 1346–1671 igal aastal. Teine pandeemia levis aastatel 1360–1363; 1374; 1400; 1438-1439; 1456-1457; 1464-1466; 1481-1485; 1500-1503; 1518-1531; 1544-1548; 1563-1566; 1573-1588; 1596-1599; 1602-1611; 1623-1640; 1644-1654; ja 1664-1667; hilisemad haiguspuhangud, kuigi tõsised, tähistasid haiguspuhangute vähenemist suures osas Euroopas (18. sajand) ja Põhja-Aafrikas (19. sajand). Geoffrey Parkeri sõnul kaotas Prantsusmaa 1628.–1631. aasta katkus ligi miljon inimest. Inglismaal pakuvad ajaloolased rahvaloenduse puudumisel epideemia-eelseid rahvastiku hinnanguid vahemikus 4–7 miljonit aastal 1300 ja 2 miljonit pärast epideemiat. 1350. aasta lõpuks oli must surm vaibunud, kuid pole Inglismaalt kunagi täielikult kadunud. Järgmise paarisaja aasta jooksul tekkisid täiendavad puhangud aastatel 1361–62, 1369, 1379–83, 1389–93 ja 15. sajandi esimesel poolel. 1471. aasta puhang tappis 10–15% elanikkonnast ja suremus katkusse aastatel 1479–1480. võib ulatuda 20 protsendini. Levinumad haiguspuhangud Inglismaal Tudoris ja Stuartis algasid aastatel 1498, 1535, 1543, 1563, 1589, 1603, 1625 ja 1636 ning lõppesid Londoni suure katkuga 1665. aastal. 1466. aastal suri Pariisis katku 40 000 inimest. 16. ja 17. sajandil pühkis katk Pariisi peaaegu igal kolmandal aastal. Must surm laastas Euroopat kolm aastat ja levis seejärel Venemaale, kus haigus tabas aastatel 1350–1490 umbes kord iga viie või kuue aasta järel. Katkuepideemiad laastavad Londonit aastatel 1563, 1593, 1603, 1625, 1636 ja 1665, vähendades nendel aastatel selle rahvaarvu 10-30%. Üle 10% Amsterdami elanikkonnast suri aastatel 1623-1625 ja uuesti aastatel 1635-1636, 1655 ja 1664. Aastatel 1361–1528 oli Veneetsias 22 katkupuhangut. Aastatel 1576–1577 puhkenud katk tappis Veneetsias 50 000 inimest ehk peaaegu kolmandiku elanikkonnast. Hilisemate puhangute hulka Kesk-Euroopas kuulusid Itaalia katk aastatel 1629–1631, mida seostati vägede liikumisega Kolmekümneaastase sõja ajal, ja Viini suur katk 1679. aastal. Aastatel 1348-1350 suri Norras üle 60% elanikkonnast. Viimane katkupuhang laastas Oslot 1654. aastal. 17. sajandi esimesel poolel tappis Milano suur katk Itaalias 1,7 miljonit inimest ehk umbes 14% elanikkonnast. 1656. aastal tappis katk umbes pooled Napoli 300 000 elanikust. Rohkem kui 1,25 miljonit surmajuhtumit on tingitud katku äärmuslikust levikust 17. sajandi Hispaanias. 1649. aasta katk vähendas Sevilla elanike arvu tõenäoliselt poole võrra. Aastatel 1709-1713 hukkus Põhjasõjale (1700-1721, Rootsi vs. Venemaa ja liitlased) järgnenud katkuepideemia Rootsis umbes 100 000 ja Preisimaal 300 000 inimest. Katk tappis kaks kolmandikku Helsingi elanikest ja kolmandiku Stockholmi elanikest. Viimane suurem epideemia Lääne-Euroopas toimus 1720. aastal Marseilles, Kesk-Euroopas toimusid viimased suuremad puhangud Põhjasõja ajal ja Ida-Euroopas Vene katku ajal 1770-72. Must surm laastas suure osa islamimaailmast. Katk esines mõnes islamimaailma piirkonnas peaaegu igal aastal ajavahemikus 1500–1850. Katk tabas Põhja-Aafrika linnu mitu korda. Alžeeria kaotas aastatel 1620-21 30 000-50 000 meest ning uuesti aastatel 1654-57, 1665, 1691 ja 1740-42. Katk jäi Ottomani ühiskonnas oluliseks teguriks kuni 19. sajandi teise veerandini. Aastatel 1701–1750 registreeriti Konstantinoopolis 37 suuremat ja väiksemat epideemiat ning aastatel 1751–1800 31 epideemiat. Bagdadi tabas rängalt katk ja kaks kolmandikku selle elanikkonnast hävis.
Musta surma olemus
20. sajandi alguses, pärast seda, kui Yersin ja Shibasaburo tuvastasid 19. sajandi lõpus ja 20. sajandi alguses Aasia buboonilise katku (kolmas pandeemia) põhjustanud katkubakteri, veendus enamik teadlasi ja ajaloolasi, et must surm on tugevalt seotud esinemisega. haiguse nakkavamate pneumooniliste ja septiliste variantide puhul, mis suurendasid nakkuse kasvu ja levisid haigust sügavale mandrite sisemusse. Mõned kaasaegsed teadlased väidavad, et haigus oli tõenäolisem viiruslik, osutades rottide puudumisele epideemiatest tugevalt mõjutatud Euroopa osades ning tolleaegsete inimeste veendumusele, et haigus levis otsesel kokkupuutel nakatunud inimesega. . Tolleaegsete juttude järgi oli must surm erinevalt 19. sajandi ja 20. sajandi alguse muhkkatkust väga nakkav. Samuel K. Cohn tegi põhjaliku katse buboonkatku teooriat ümber lükata. Teadlased pakkusid välja matemaatilise mudeli, mis põhines Euroopa muutuval demograafial aastatel 1000–1800, näidates, kuidas katkuepideemiad aastatel 1347–1670 võisid põhjustada selektsiooni, mis tõstis mutatsioonimäärad tänapäeval nähtud tasemele, mis takistab HIV-i sisenemist makrofaagidesse ja CD4+ T-rakkudesse. kannavad mutatsiooni (selle alleeli keskmine esinemissagedus on Euroopa populatsioonides 10%). Arvatakse, et üks algne mutatsioon tekkis rohkem kui 2500 aastat tagasi ja et püsivad hemorraagilise palaviku epideemiad puhkesid varajaste klassikaliste tsivilisatsioonide ajal. Siiski on tõendeid selle kohta, et musta surma põhjustasid kaks varem tundmatut Y. pestis'e klade (variant tüve). Rahvusvaheline töörühm viis läbi uued uuringud, milles kasutati nii iidseid DNA analüüse kui ka valguspetsiifilisi tuvastamismeetodeid, et otsida Y. pestisele spetsiifilist DNA-d ja valku Põhja-, Kesk- ja Lõuna-Euroopa laialt levinud massihaudadest, mida arheoloogiliselt seostati mustanahalistega. Surm ja sellele järgnevad haiguspuhangud. Autorid jõudsid järeldusele, et see uuring koos varasemate analüüsidega Lõuna-Prantsusmaalt ja Saksamaalt "...asjab debati musta surma etioloogia üle ja näitab ühemõtteliselt, et Y. pestis oli laastanud katku põhjustaja. Euroopa keskajal." Uuring tuvastas ka kaks varem tundmatut, kuid seotud Y. pestis'e tüve, mida seostati erinevate keskaegsete massihaudadega. Neid on tunnistatud Y. pestis'e tüvede "Orientalis" ja "Medievalis" kaasaegsete isolaatide esivanemateks, mis viitab sellele, et need tüved (nüüd peetakse väljasurnuks) võisid Euroopasse siseneda kahe lainega. Prantsusmaale ja Inglismaale jäänud katkuohvrite haudade uuringud näitavad, et esimene variant sisenes Euroopasse Marseille'i sadama kaudu 1347. aasta novembri paiku ja levis järgmise kahe aasta jooksul üle kogu Prantsusmaa, jõudes lõpuks 1349. aasta kevadel Inglismaale, kus levis kõikjale. riigis kolme järjestikuse epideemia korral. Hollandi Bergen op Zoomi linnas allesjäänud katkuhaudade uuringud näitasid Y. pestis'e teise genotüübi olemasolu, mis erineb Suurbritannia ja Prantsusmaa genotüübist ning arvati, et see teine tüvi põhjustas pandeemia. levinud läbi Hollandi.Belgia ja Luksemburg alates 1350. aastast. See avastus tähendab, et Bergen-op-zoom (ja võib-olla ka teised Lõuna-Madalmaade piirkonnad) ei saanud 1349. aasta paiku Inglismaalt ega Prantsusmaalt otse nakkust ning teadlased pakkusid välja katku nakkuse teise laine, mis erineb Inglismaal esinenud nakkusest. ja Prantsusmaa võis Madalmaadele jõuda Norrast, hansalinnadest või muudest piirkondadest.
Kolmas pandeemia: 19. ja 20. sajand
Kolmas pandeemia sai alguse Hiina Yunnani provintsis 1855. aastal, levitades katku kõikidele asustatud mandritele ja põhjustades lõpuks enam kui 12 miljoni inimese surma Indias ja Hiinas. Analüüs näitab, et selle pandeemia lained võivad pärineda kahest erinevast allikast. Esimene allikas on peamiselt muhkkatk, mis levis üle maailma ookeanikaubanduse kaudu, vedades nakatunud inimesi, rotte ja kirpu sisaldavat lasti. Teine, virulentsem tüvi oli oma olemuselt peamiselt kopsupõletik, tugeva inimeselt inimesele ülekandumisega. See tüvi piirdus suures osas Mandžuuria ja Mongooliaga. Teadlased tuvastasid "Kolmanda pandeemia" ajal katku vektorid ja katkubakterid, mis lõpuks viisid kaasaegse ravini. Katk tabas Venemaad aastatel 1877–1889 ning see juhtus maapiirkondades Uurali mägede ja Kaspia mere lähedal. Hügieeni ja patsientide isoleerimisega seotud jõupingutused vähendasid haiguse levikut ning haigus nõudis piirkonnas vaid 420 inimelu. Oluline on märkida, et Vetlyanka piirkond asub stepimarmoti populatsiooni lähedal, väikese närilise, mida peetakse väga ohtlikuks katku reservuaariks. Viimane märkimisväärne katkupuhang Venemaal leidis aset 1910. aastal Siberis, pärast seda, kui äkiline nõudlus marmotinahkade (soobli aseaine) järele tõstis karvade hinda 400 protsenti. Traditsioonilised jahimehed haigeid mormote ei küttinud ning marmoti õla alt (kus asub kaenlaalune lümfisoon, milles sageli arenes katk) oli keelatud süüa, mistõttu kippusid haiguspuhangud piirduma üksikisikutega. Tõusvad hinnad meelitasid aga Mandžuuriast kohale tuhandeid Hiina jahimehi, kes mitte ainult ei püüdnud haigeid loomi, vaid sõid ka nende delikatessiks peetavat rasva. Katk levis jahimaadelt Hiina idaraudtee lõppu ja mööda kiirteed sealt edasi 2700 km ulatuses. Katk kestis 7 kuud ja tappis 60 000 inimest. Buboonikatk jätkas järgmise viiekümne aasta jooksul ringlemist erinevates sadamates üle maailma; seda haigust leiti aga peamiselt Kagu-Aasias. 1894. aastal Hongkongis puhkenud epideemia seostati eriti kõrge, 90%-lise suremusega. Juba 1897. aastal korraldasid Euroopa suurriikide meditsiinivõimud Veneetsias konverentsi, et otsida võimalust katku ohjeldamiseks Euroopas. 1896. aastal tabas Bombay linna (Mumbai) Mumbai katkuepideemia. 1899. aasta detsembris jõudis haigus Hawaiile ja tervishoiuameti otsus algatada Honolulu Hiinalinnas valitud hoonete kontrollitud põletused põhjustas kontrolli alt väljunud tulekahju, mis põletas 20. jaanuaril 1900 tahtmatult suurema osa Hiinalinnast. Varsti pärast seda jõudis katk Ameerika Ühendriikide mandriossa, tähistades 1900–1904 katku algust. San Franciscos. Katk püsis Hawaiil Maui ja Hawaii välissaartel (Suur saar), kuni see lõpuks likvideeriti aastal 1959. Kuigi Hiinas 1855. aastal alanud puhang, mida traditsiooniliselt nimetatakse kolmandaks pandeemiaks, on endiselt ebaselge, oli see, kas on vähem või rohkem suuri muhkkatku puhanguid kui kolm. Enamikule tänapäevastele muhkkatku puhangutele inimestel eelnes rabavalt kõrge rottide suremus, kuid selle nähtuse kirjeldused puuduvad mõne varasema epideemia, eriti musta surma kohta. Muhkkatkule eriti iseloomulikud muhud ehk tursed kubeme piirkonnas on iseloomulikud ka teistele haigustele. Pariisi Pasteuri instituudi ja Saksamaal Mainzi Johannes Gutenbergi ülikooli bioloogide rühma läbiviidud uuringud, mille käigus analüüsiti katkuhaudade DNA-d ja valke ja mis avaldati 2010. aasta oktoobris, teatasid, et kahtlemata on kõik kolm suuremat epideemiat. " olid põhjustatud vähemalt kahest varem tundmatust Yersinia Pestis'e tüvest ja need pärinesid Hiinast. Meditsiinigeneetikute meeskond eesotsas Iirimaa Corki ülikooli kolledži Mark Achtmaniga rekonstrueeris selle bakteri sugupuu ja 31. oktoobril 2010 avaldatud Nature Geneticsi veebinumbris jõudsid teadlased järeldusele, et kõik kolm peamist katkulaine pärinevad Hiina.
Katk kui bioloogiline relv
Katku kasutati bioloogilise relvana. Vana-Hiina ja keskaegse Euroopa ajaloolised tõendid näitavad, et hunnid, mongolid, türklased ja teised rahvad kasutasid vaenlase veevarude saastamiseks saastunud loomakorjuseid, nagu lehmad või hobused, ja inimkorjuseid. Hani dünastia kindral Huo Qibin suri sellise reostuse tõttu, osaledes sõjalistes operatsioonides hunnide vastu. Piiratud linnadesse katapulteerusid ka katkuohvrid. Aastal 1347 sattus Genua käes olnud Kaffa, Krimmi poolsaare suur kaubanduskeskus, Janibeki juhtimisel Kuldhordi mongoli sõdalaste armee piiramisrõngasse. Pärast pikka piiramist, mille käigus teatati, et mongolite armee kannatas haiguse käes, otsustasid mongolid kasutada nakatunud surnukehi bioloogiliste relvadena. Laibad katapulteeriti linnamüüridest väljapoole, nakatades sellega elanikke. Genua kaupmehed põgenesid, kandes oma laevade abil katku (Black Death) Lõuna-Euroopasse, kust see levis kiiresti üle maailma. Teise maailmasõja ajal puhkes Jaapani sõjaväes kirbude arvukuse tõttu katk. Jaapani Mandžuuria okupatsiooni ajal nakatas üksus 731 Hiina, Korea ja Mandžu tsiviilisikuid ja sõjavange tahtlikult katkubakteriga. Neid inimesi, keda kutsuti "marutaks" või "palgiks", uuriti seejärel lahkamise teel, teisi vivisektsiooniga, kui nad olid veel teadvusel. Bloki liikmed, nagu Shiro Ishii, vabastas Douglas MacArthur Tokyo tribunalist, kuid 12 neist esitati 1949. aastal Habarovski sõjaväekohtutes süüdistustele, mille käigus mõned tunnistasid muhkkatku levitamist 36-minutilise raadiusega km ümber linna. Changdest. Elushiiri ja kirpe sisaldavad Ishii pommid, mille plahvatusohtlikud kogused olid relvastatud mikroobide kohaletoimetamiseks, lahendasid nakatunud loomade ja putukate lõhkeseadmega tapmise probleemi, kasutades keraamilist, mitte metallist lõhkepea korpust. Kuigi keraamiliste kestade tegeliku kasutamise kohta puuduvad andmed, on prototüübid olemas ja arvatakse, et neid kasutati Teise maailmasõja ajal katsetes. Pärast Teist maailmasõda töötasid USA ja Nõukogude Liit välja vahendid kopsukatku sõjaliseks kasutamiseks. Katsed hõlmasid erinevaid kohaletoimetamismeetodeid, vaakumkuivatamist, bakterite kalibreerimist, antibiootikumiresistentsete tüvede väljatöötamist, bakterite kombineerimist teiste haigustega (nt difteeria) ja geenitehnoloogiat. NSV Liidus bioloogiliste relvade programmide kallal töötanud teadlased väitsid, et Nõukogude Liit tegi selles suunas võimsaid jõupingutusi ja tekkis suuri katkubakterite varusid. Teave paljude nõukogude projektide kohta on suures osas puudu. Aerosoolne kopsukatk on endiselt kõige tõsisem oht. Katku saab kergesti ravida antibiootikumidega, mida mõned riigid, näiteks USA, koguvad sellise rünnaku korral varusid.
Wheelis M. (2002). "Bioloogiline sõda Caffa piiramisel 1346." Emerg Infect Dis (haiguste tõrje keskus) 8(9):971–5. doi:10.3201/eid0809.010536. PMC 2732530. PMID 12194776

 Vaadake, mis on "Leegion (number)" teistes sõnaraamatutes
Vaadake, mis on "Leegion (number)" teistes sõnaraamatutes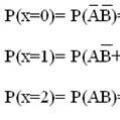 Näiteid probleemide lahendamisest teemal “Juhuslikud muutujad”
Näiteid probleemide lahendamisest teemal “Juhuslikud muutujad” Loen Nekrasovi luuletust “Külm, punane nina”.
Loen Nekrasovi luuletust “Külm, punane nina”.