Бубонна чума: історія хвороби та спалахів епідемій. Війна з "чорною смертю": від оборони до наступу
Кандидат медичних наук В. Ганін (Іркутський науково-дослідний протичумний інститут Сибіру та Далекого Сходу).
Спустошливі пандемії та епідемії чуми залишили руйнівний слід в історії людства. Упродовж останніх двох століть медики працювали над створенням профілактичної та лікувальної вакцини від смертельно небезпечної інфекції. Іноді випробування нових препаратів коштували подвижникам життя. У другій половині ХХ століття з'явилися нові ефективні вакцини та антибактеріальні препарати, які дали людям надію на повне звільнення від "чорної смерті". Але насправді ґрунт для виникнення нових епідемій чуми, як і раніше, існує.
Азіатська щура блоха Xenopsylla chepsis передає чумну паличку від щурів до людей.
Мікроорганізми – збудники чуми Yersina pestis під мікроскопом.
Творець першої у світі вакцини від чуми Володимир Хавкін проводить вакцинацію місцевого населення. Калькутта, 1893 рік.
Іноді "чорна смерть" служила поетам джерелом натхнення, як голові бенкету під час чуми, який співає гімн на честь страшної хвороби. Ілюстрація В. А. Фаворського до "Бенкету під час чуми" А. С. Пушкіна, 1961 рік.
Так зобразив "чорну смерть" швейцарський художник ХІХ століття Арнольд Беклін.
Виробництво протичумної вакцини Хавкіна. Бомбей, кінець 1890-х.
Схема передачі збудника чуми від гризунів людині.
Розповсюдження чуми на земній кулі, 1998 рік.
Історія епідемій
Перша достовірна пандемія чуми, що увійшла до літератури під назвою "юстиніанова", виникла в VI столітті в епоху розквіту культури Східно-Римської імперії, під час царювання імператора Юстиніана, що загинув від цієї хвороби. Чума прийшла із Єгипту. За період із 532 по 580 рік вона охопила безліч країн. Епідемія поширювалася у двох напрямках: у західному - у бік Олександрії, вздовж берегів Африки, й у східному - через Палестину та Сирію територію Західної Азії. Чума йшла торговими шляхами: спочатку морськими берегами, потім углиб держав, що межували з морським узбережжям. Свого піку вона досягла, проникнувши в 541-542 роках до Туреччини та Греції, а потім на територію нинішніх Італії (543), Франції та Німеччини (545-546). Тоді загинуло більше половини населення Східної Римської імперії – майже 100 мільйонів людей.
Друга пандемія, відома як "чорна смерть", прийшла у XIV столітті (1348-1351). Жодна держава Європи не уникла навали інфекції, навіть Гренландія. Ця пандемія добре документована у багатьох авторських джерелах. Вона відкрила період епідемій, які залишали Європу у спокої протягом п'яти століть. Під час другої пандемії, що охопила майже всі країни світу, на земній кулі загинуло близько 40 мільйонів людей. Бруд, злидні, відсутність елементарних гігієнічних навичок та скупченість населення були причинами безперешкодного поширення захворювання. Чума "пересувалась" зі швидкістю коня - основного транспорту того часу.
Трагічну картину епідемії чуми в 1348 році в Італії намалював Джованні Боккаччо в першій новелі "Декамерона": "Славну Флоренцію, найкраще місто Італії відвідала згубна чума... Від цієї хвороби не допомагали і не лікували ні лікарі, ні зілля... Так як для тіл, які щогодини підносили до церков, не вистачало освяченої землі, то на переповнених цвинтарях при церквах рили величезні ями і туди опускали цілими сотнями трупи. залишилося без законних спадкоємців! Скільки сильних чоловіків, гарних жінок, чарівних юнаків, яких навіть Гален, Гіппократ та Ескулап визнали б цілком здоровими, вранці снідало з рідними, товаришами та друзями, а ввечері вечеряло зі своїми предками на тому світі”.
Справді, за роки другої пандемії від хвороби загинули багато відомих людей: Людовік IX (Святий), Жанна Бурбонська - дружина Філіпа Валуа, Жанна Наварська - дочка Людовіка X, Альфонс Іспанський, імператор Німецький Гюнтер, брати короля Швеції, художник Тиціан.
Природа хвороби залишалася невідомою, але тоді медики розуміли, що з припинення поширення хвороби необхідне роз'єднання хворих і здорових. Так було вигадано карантин. Слово "карантин" походить від італійського "quaranta" – сорок. У Венеції в 1343 для приїжджих були побудовані спеціальні будинки, в яких вони утримувалися сорок днів, ні за яких обставин не виходячи на вулицю. Морському транспорту, що прибував із небезпечних місць, також наказувалося стояти на рейді сорок днів. Карантин став одним із перших бар'єрів на шляху інфекції.
Третя пандемія чуми розпочалася наприкінці ХІХ століття у китайській провінції Юнь-Нань. Поширюючись південним узбережжям Китаю, вона до 1894 року досягла спочатку міста Кантона, та був Гонконгу. Пандемія швидко набирала темпи. За шість місяців померло близько 174 тисяч людей. У 1896 році було вражено індійське місто Бомбей. Тільки в Індії з 1896 по 1918 рік від чуми померло 12,5 млн осіб. Заміна вітрильних торгових суден на кораблі з паровими двигунами з більшою потужністю та швидкістю сприяла швидкому поширенню інфекції на інші континенти, викликаючи спалахи в портових містах, що лежать на основних міжнародних судноплавних лініях. Великі епідемії чуми виникали у Південній Африці, Південній та Північній Америці.
"Китайська" пандемія сильно відрізнялася від усіх попередніх спалахів чуми. По-перше, це була "портова чума", яка в переважній більшості випадків не проникала в глиб материка. По-друге, це була "щура", оскільки джерелом її поширення були суднові і портові щури. По-третє, це була переважно "бубонна" чума. Ускладнення вторинної, легеневої чуми спостерігалися рідко. Зрозумівши, що щури якимось чином розносять "портову чуму", карантинні лікарі наполягли на тому, щоб усі швартові канати в портах і на суднах мали металеві диски, які були непереборною перешкодою для міграції цих гризунів.
Не оминула "чорна смерть" і Росію. Протягом XIII-XIV століть вона відвідувала Київ, Москву, Смоленськ, Чернігів. У Смоленську з усіх жителів міста залишилося живими п'ять людей, які вибралися з міста, зачинили міську браму і пішли. У XIV столітті у Пскові та Новгороді чума знищила дві третини населення, а у Глухові та Білозерську вимерли всі жителі. Ось як описував древній літописець епідемію чуми в Пскові в 1352 році: "А мерли старі і малі, мущини і жінки все залізою. умираху, і задля того багато хто відбігає послужити вмираючим ". Якщо вірити літописам, то два роки у Псковських і Новгородських землях чума забрала життя 250 652 людина.
Н. М. Карамзін у своїй праці "Історія держави Російського" писав: "У 1349 році зараза зі Скандинавії прийшла до Пскова і Новгорода. Хвороба виявлялася залозами в м'яких частинах тіла. Людина харкала кров'ю і на інший або третій день подихала. Не можна уявити видовища. такого жахливого: юнаки та старці, подружжя та діти лежали в трунах один біля одного, одного дня зникали численні родини... Кожен ієрей ранком знаходив у своїй церкві тридцять і більше покійних, відспівували всіх разом, і на цвинтарях уже не було місця для нових могил: хоронили за містом у лісах… Одним словом, думали, що всім померти має”. В епідемію "чорної смерті" XIV століття загинули багато коронованих осіб, історичних особистостей і аристократів. Пішли в небуття великий князь Симеон Іоанович Гордий з братом Георгієм та сімома дітьми, новгородський архієпископ Василь, великий князь Василь Володимирович, князь Ярослав, його княгиня та син, намісник московського царя боярин Пронський, казанський митрополит Корнілій та астраханський арх.
У 1718 році Петро I, розуміючи, яку небезпеку представляє чума, видав указ: "Заражені чумою селища оточувати заставами і позбавляти будь-якого повідомлення з іншими, а будинки, в яких вимирали, спалювати з усім мотлохом навіть з кіньми і худобою ... по великих дорогах поставити шибениці, і хто прокрадеться таємно, вішати не списуючись. Листи від кур'єрів приймати через вогонь, переписувати три (!) рази і лише останню копію пересилати за призначенням; Під страхом смертної кари заборонялося входити до заражених будинків і брати від хворих речі.
На початок зими 1770 року хвороба проникла до Москви. За час московської епідемії померло 130 тисяч людей. У розпал чумної епідемії було створено " Комісія запобігання і лікування від морової заразної виразки " . Після закінчення епідемії Комісія доручила одному зі своїх членів старшому лікарю Головного сухопутного госпіталю Афанасію Шафонському скласти докладний звіт. А. Шафонський виконав покладену нею завдання, й у 1775 року вийшла книга " Опис морової виразки, що у столичному місті Москві з 1770 по 1772 рік із додатком всіх припинення тієї тоді встановлених установ " .
І в XIX столітті чума неодноразово відвідувала південні території Росії – Астраханську губернію, Одесу, Кавказ, – але з місцевих тимчасових вогнищ до центральних районів не поширювалася. Останньою епідемією чуми в Росії вважають спалах її легеневої форми в Приморському краї в 1921, що прийшов з Китаю. З 30-х років минулого століття захворюваність на чуму різко пішла на зниження: зменшилася як кількість хворих, так і кількість країн, у яких фіксувалися випадки чуми.
Але хвороба зовсім не відступила. Згідно з щорічними даними ВООЗ, з 1989 по 2003 рік у 25 країнах Азії, Африки та Америки зареєстровано 38 310 випадків захворювань на чуму. У восьми країнах (Китаї, Монголії, В'єтнамі, Демократичній Республіці Конго, Об'єднаній Республіці Танзанії, Мадагаскарі, Перу та США) випадки чуми серед людей відзначаються майже щорічно.
У пошуках причини
Довгий час лікарі не знали, як урятувати пацієнта від "чорної смерті". Хвороба не шкодувала ні голодний обірваний натовп, ні привілейовані та забезпечені класи. Пости та молитви не допомагали. Причина хвороби залишалася невідомою.
У 1894 році на боротьбу з третьою пандемією чуми, що почалася в Китаї, було кинуто найкращі лікарські сили багатьох країн світу. Японський уряд направив до Китаю лікаря Шибасабуро Кітадзато, а французький - Олександра Єрсена. До цього часу вже були відкриті збудники холери, туберкульозу, сибірки та деяких інших інфекцій, але мікроорганізм, що викликає чуму, залишався невідомим. Кітадзато виділив із тканин померлого хворого мікроорганізми, які вважав збудниками чуми. Незалежно від японського лікаря Єрсен, отримавши культуру мікроорганізмів із загиблих від чуми, одночасно виявив чумну паличку в трупах полеглих щурів. Довгий час у медичних колах вважалося, що мікроорганізми, виявлені дослідниками, ідентичні. Але через два роки японські бактеріологи К. Накамура і М. Огата з патологом М. Ямагава встановили, що справжнім збудником чуми все ж таки є мікроб, виділений А. Ієрсеном, а мікроорганізм, ізольований Ш. Кітадзато, відноситься до супутньої мікрофлори. Про це Огата зробив доповідь на Міжнародному конгресі у Москві 1896 року.
Мікроорганізм, що викликає захворювання на чуму, - чумна паличка - кілька разів змінював свою таксономічну номенклатуру: Bacterium pestis- до 1900 року, Bacillus pestis- до 1923-го, Pasteurella pestis- до 1970-го і, нарешті, Yersinia pestisяк визнання пріоритету французького вченого.
Отже, збудник чуми знайдено, але залишалося незрозумілим, якими шляхами відбувається поширення хвороби.
Перед початком третьої пандемії чуми у Китаї (в Кантоні) спостерігали масову міграцію щурів, які залишали свої гнізда. Без жодної видимої причини при світлі дня вони хиталися як п'яні, робили часті високі стрибки на задніх лапах, ніби намагаючись звідкись вистрибнути, потім робили один або два кругові мимовільні рухи, харкали кров'ю і обколовували. До кінця епідемії "людської" чуми у місті вимерли майже всі щури. Медики зрозуміли, що існує прямий зв'язок між хворобою гризунів та пандемією чуми серед людей.
У 1899 року відомий російський епідеміолог і мікробіолог Д. До. Заболотний писав: " Різні породи гризунів, ймовірно, представляють у природі те середовище, де зберігається чумні бактерії " . Припущення вдалося перевірити у 1911 році, коли для вивчення та ліквідації епідемії легеневої чуми до Маньчжурії було направлено російську експедицію на чолі із Заболотним. У нескінченних степах портові щури не водилися. Проте у монголів існувало повір'я, що чума передається від гризунів людині. Монгольська назва чуми "тарбагане-убучи" прямо вказувала на зв'язок хвороби з бабаками - тарбаганами.
У червні 1911 року студент Л. М. Ісаєв, що працює в групі Заболотного неподалік станції Шарасун, помітив насилу пересувається великого бабака - тарбагана. Ісаєв упіймав його, загорнув у плащ і привіз до лабораторії. З органів тваринного виділено мікроб чуми. Наукове відкриття російських учених мало світове значення. Воно поклало початок епізоотології та теорії природного осередку чуми. Формула Заболотного: "епізоотія серед гризунів – людина – епідемія" – пояснювала причини багатьох спалахів чуми.
Перше об'єктивне підтвердження того, що чумний мікроб може передаватися від гризунів до людини, отримано 1912 року. Тоді у північно-західному Прикаспії розпочали роботу пересувні лабораторії під керівництвом Д. К. Заболотного та І. І. Мечникова. Учасник експедиції лікар І. А. Демінський виділив чумного мікроба з органів ховраха. Працюючи з отриманим штамом, І. А. Демінський заразився чумою та помер.
Стало зрозуміло, що гризуни є природним резервуаром збудника чуми. Від "господарів" чумної палички людина може заразитися безпосередньо при обробці туш тварин і через "посередників" - бліх, як це було під час "портової чуми" у Китаї. При масовій загибелі щурів блохи залишають мертві тіла гризунів у пошуках нових господарів. В оточенні людини з'являються десятки тисяч комах, які переносять смертельно небезпечну хворобу.
В Індії, Китаї, на Мадагаскарі чуму переносять синантропні щури (Ratus ratus та Ratus norvegicus). "Сховищем" чуми в Монголії, Забайкаллі та Алтаї виявилися бабаки - тарбагани (Marmota sibirica), а винуватцем виникнення спалахів чуми у північно-західному Прикаспії - малий ховрах (Citellus pigmaeus).
Щеплення, яке врятувало людство
З часів перших епідемій чуми лікарі-практики сперечалися про те, чи можна заразитися чумою від хворого чи ні і якщо можна, то яким чином. Думки висловлювалися суперечливі. З одного боку, стверджувалося, що дотик до хворих та їх речей небезпечний. З іншого боку, близькість до хворих, перебування на інфікованій території вважалося безпечним. Ясної відповіді не було, оскільки втирання гною хворого в шкіру чи носіння одягу далеко не завжди призводило до зараження.
Багато лікарів вбачали зв'язок між чумою та малярією. Перший досвід самозараження чумою провів у місті Олександрія в 1802 році англійський лікар А. Уайт. Він хотів довести, що чума може спричинити напад малярії. Уайт витяг гнійний вміст бубона чумний хворий і втер собі в ліве стегно. Навіть коли на його власному стегні з'явився карбункул і лімфатичні вузли почали збільшуватися, лікар продовжував стверджувати, що захворів на малярію. Лише на восьмий день, коли симптоми стали очевидними, він поставив собі діагноз чуми і був доставлений до шпиталю, де й помер.
Зараз зрозуміло, що від людини до людини чума передається переважно повітряно-краплинним шляхом, тому хворі, особливо легеневою формою чуми, становлять величезну небезпеку для оточуючих. Також збудник чуми може проникнути в організм людини через кров, шкіру та слизові оболонки. Хоча причина хвороби тривалий час залишалася нез'ясованою, лікарі давно шукали способів захисту страшного захворювання. Задовго до початку ери антибіотиків, за допомогою яких сьогодні чуму досить успішно виліковують, і вакцинопрофілактики пропонували різні способи підвищення стійкості організму до чуми.
Трагічно закінчився експеримент, зроблений 1817 року австрійським лікарем А. Розенфельдом. Він запевняв, що зілля, приготоване з кісткового порошку та висушених лімфатичних залоз, взятих з останків померлих від чуми, при вживанні повністю захищає від хвороби. В одному зі госпіталів Константинополя Розенфельд замкнувся в палаті з двадцятьма хворими на чуму, попередньо прийнявши рекламований їм препарат. Спочатку все йшло добре. Шість тижнів, відведені для проведення експерименту, закінчувалися, і дослідник уже збирався залишити госпіталь, коли раптово захворів на бубону форму чуми, від якої і помер.
Експеримент російського лікаря Данила Самойловича закінчився успішніше. Його колега обкурив отруйними порошками білизну людини, яка померла від чуми. Після цієї процедури Самойлович одягнув білизну на голе тіло та носив її добу. Самойлович справедливо вважав, що "живе виразкове начало" (тобто, говорячи сучасною мовою, збудник чуми) має загинути від обкурювання. Досвід пройшов успішно, Самойлович не захворів. Так, наука за сто років до відкриття Єрсена отримала непряме підтвердження того, що збудником чуми є живий мікроорганізм.
Пошуки засобів профілактики та лікування чуми тривали. Першу лікувальну протичумну сироватку приготував Єрсен. Після ін'єкції сироватки хворим чума протікала у легшій формі, кількість смертельних випадків знижувалася. До відкриття антибактеріальних препаратів ця вакцина була головним терапевтичним засобом у лікуванні чуми, але при найважчій, легеневій формі захворювання вона не допомагала.
У 1893-1915 роки вихованець Новоросійського університету Володимир Хавкін працював в Індії. У 1896 році в Бомбеї він організував лабораторію, в якій створив першу у світі вбиту протичумну вакцину та випробував її на собі. Нова вакцина мала як терапевтичну, так і профілактичну дію. Після вакцинації захворюваність знижувалася вдвічі, а смертність - у чотири. Щеплення вакциною Хавкіна набули в Індії широкого поширення. До 40-х років ХХ століття вакцина Хавкіна залишалася по суті єдиними ліками від чуми. В 1956 виповнилося 60 років з моменту створення протичумної лабораторії (з 1925 - Бактеріологічний інститут імені Хавкіна). Президент Індії Прасад у зв'язку з цим зазначив: "Ми в Індії дуже зобов'язані доктору Володимиру Хавкіну. Він допоміг Індії позбутися епідемій чуми і холери".
У нашій країні розробка живих вакцин проти чуми розпочалася у 1934 році з отримання у Ставропольському науково-дослідному протичумному інституті М. П. Покровської нового вакцинного штаму шляхом обробки культури збудника чуми бактеріофагами. Після перевірки вакцини на тваринах Покровська зі співробітником ввели собі підшкірно по 500 мільйонів мікробів цієї ослабленої культури чумної палички. Організм експериментаторів різко зреагував на введення "сторонніх" мікроорганізмом підйомом температури, погіршенням загального стану, проявом реакції на місці введення. Проте за три доби всі симптоми хвороби зникли. Отримавши таким чином "путівку в життя", вакцина стала успішно застосовуватися при ліквідації спалаху чуми в Монголії.
У цей час на островах Ява і Мадагаскар французькі вчені Л. Оттен і Г. Жирар теж вели роботи зі створення живої вакцини. Жирару вдалося виділити штам чумного мікроба, який спонтанно втратив вірулентність, тобто перестав бути небезпечним для людини. Вакцину на основі цього штаму вчений назвав ініціалами дівчинки, яка загинула на Мадагаскарі, у якої він був виділений, - EV. Вакцина виявилася нешкідливою та високо імуногенною, тому штам ЕV і досі використовується для приготування живої протичумної вакцини.
Нову вакцину проти чуми створив науковий співробітник Іркутського науково-дослідного протичумного інституту Сибіру та Далекого Сходу В. П. Смирнов, який брав участь у ліквідації 24 локальних спалахів чуми за межами нашої країни. На підставі численних дослідів на лабораторних тваринах він підтвердив здатність мікроба чуми викликати легеневу форму хвороби при зараженні через кон'юнктиву ока. Ці експерименти лягли в основу розробки кон'юнктивального та комбінованого (підшкірно-кон'юнктивального) методів вакцинації проти чуми. Щоб переконатися в ефективності запропонованого ним методу, Смирнов зробив ін'єкцію нової вакцини і одночасно інфікував себе вірулентним штамом найбільш небезпечної, легеневої форми чуми. Для чистоти експерименту вчений категорично відмовився від лікування. На 16-й день після самозараження він залишив ізолятор. За висновком лікарської комісії, Смирнов переніс шкірно-бубонну форму чуми. Експерти констатували, що запропоновані В. П. Смирновим методи вакцинації виявилися ефективними. Згодом у Монгольській Народній Республіці при ліквідації спалаху чуми цими методами було щеплено 115 333 особи, з яких захворіли лише двоє.
Охорона здоров'я проти чуми
Формування протичумної системи у Росії розпочалося наприкінці ХІХ століття. У 1880 року у Петербурзі, на Аптекарському острові, працювала протичумна лабораторія, організована з ініціативи академіка Д. До. Заболотного та професора А. А. Володимирова. Робота з культурами чумного мікроба була небезпечною, вимагала ізоляції. Виходячи з цих міркувань, в 1899 лабораторію вивели за межі міста в заштатний форт "Олександр I".
Відділи петербурзької лабораторії займалися вивченням мікробіології чумного мікроба, сприйнятливості щодо нього різних видів тварин, приготуванням протичумних вакцин і сироваток, навчанням лікарів та середнього медичного персоналу. За 18 років у її стінах були написані статті з мікробіології чуми, авторами яких були лікарі-чумологи Д. К. Заболотний, С. І. Златогоров, В. І. Ісаєв, М. Г. Тартаковський, В. І. Турчинович-Вижникович , І. З. Шурупов, М. Ф. Шрайбер.
У 1901 році добре обладнана на той час протичумна лабораторія з'явилася в Астрахані. Її очолив М. М. Клодницький. У 1914 році в Самарі відбувся з'їзд по боротьбі з чумою та ховрахами, на якому було поставлено питання про організацію бактеріологічного інституту з протичумним ухилом. Такий інститут відкрили у 1918 році у Саратові, куди перевели лабораторію з Кронштадтського форту. Тепер це – Російський науково-дослідний протичумний інститут "Мікроб". До цього часу "Мікроб" залишається консультативно-методичним центром Росії з особливо небезпечних інфекцій.
У СРСР було створено потужну мережу протичумних установ із науково-дослідними інститутами з підвідомчими їм станціями та відділеннями, яка функціонує й донині. Щорічні спостереження за природними осередками чуми забезпечують епідеміологічний добробут країни. Спеціальні лабораторії у великих морських портах досліджують штами, виділені з корабельних щурів на суднах, що припливли з країн, де спостерігаються окремі випадки чуми.
На жаль, Середньоазіатський науково-дослідний протичумний інститут із мережею протичумних станцій в активних осередках Казахстану та протичумна служба інших республік колишнього СРСР випали з єдиної протичумної системи. Та й у Росії масштаби обстеження вогнищ чуми помітно знизилися. Занедбані колгоспно-радгоспні землі заростають бур'яном, збільшується чисельність гризунів - потенційних переносників чуми. Адже причини періодичного пробудження та згасання природних вогнищ чуми досі невідомі. Ще необхідно враховувати і ту обставину, що нове покоління лікарів загальної медичної мережі ніколи не бачило хворих на чуму і знайоме з цією інфекцією тільки за літературними джерелами.
Загалом, ґрунт для виникнення епідемічних ускладнень існує, і потрібно зробити все можливе, щоб "чорна смерть" з далекого минулого не стала хворобою майбутніх поколінь.
"Наука і життя" про вакцини:
Турбін А. Вакцина. – 1982, № 7.
Марчук Г., Петров Р. Імунологія та прогрес медицини. – 1986, № 1.
Звєрєв В. – 2006, №3.
У Самарській області виявили найдавніший різновид бубонної чуми. Як Росія стала батьківщиною страшного захворювання і що це означає, з'ясовував «Вогник»
Чуму зазвичай шукають у зубах.
Це швидкоплинна хвороба: вона, на відміну сифілісу чи туберкульозу, не встигає залишити слідів на скелеті. А в пульпі зуба багато кровоносних судин, і там є велика ймовірність знайти залишки бактерій. До того ж зуб – найщільніша частина тіла людини. Він чудово зберігається і після смерті, тому до ув'язненого всередині біологічного матеріалу не домішуються зовнішні забруднення, - пояснює першовідкривач древньої чуми Резеда Тухбатова, старший викладач кафедри біохімії та біотехнології Казанського федерального університету (КФУ).
Незважаючи на вік (лише за 30) і те, що Резеда поки що лише кандидат біологічних наук, вона є одним із провідних фахівців з давніх хвороб у РФ. Цікавиться сифілісом та туберкульозом, але її коник – чума. Після того, як Резеда Тухбатова знайшла докази чумної епідемії в середньовічному Булгарі, їй шлють зразки з усього Поволжя. Колекція зубів та інших кісткових останків у її лабораторії за 5 тисяч екземплярів. Чи варто дивуватися, що чергові зуби, які привезли з Самари, дали сенсаційний результат? У них виявили найдавніші, відомі на сьогодні, зразки бубонної чуми віком 3800 років!
Засіб масового зараження
Відразу обмовимося: вчені знають і більш старий різновид чуми. Зразкам, знайденим у Вірменії, 5 тисяч років. Але то була менш заразна хвороба, вона не призводила до появи бубонів і не могла викликати таку масову смертність, як епідемії Середніх віків, що наводять досі жах. Простіше кажучи, бактерія ще не передавалася через укуси комах.
Щоб цьому «навчитися», чумній паличці Yersinia pestis довелося придбати кілька еволюційних механізмів, що дозволяють використовувати комах. У блохи перед шлунком є зоб. Бактерії в ньому розмножуються і за допомогою спеціального ферменту (ось воно – головне еволюційне придбання) блокують прохідність стравоходу, і далі в шлунок нічого не йде. Випита кров туди не потрапляє, зоб переповнюється, бліха зригує кров разом із чумною паличкою назад у рану, заражаючи жертву. І так і не наївшись, терміново шукає, кого б ще вкусити. Перш ніж померти від голоду, комаха встигає заразити смертельною хворобою кількох людей. При цьому вбиває чума та бліх. А від місця укусу зараза мігрує до найближчих лімфовузлів, які запалюються та збільшуються – це і є бубони.
Щоб запустити ось такий «механізм масового зараження», знадобилася низка генетичних змін, які – разом – вперше і були виявлені у зразках з-під Самари.
А ось у давніших вірменських штамах подібного немає.
Швидше за все, давня хвороба поширювалася повітряно-краплинним шляхом, як більшість простудних захворювань, - пояснює Резеда Тухбатова. - Судячи з усього, обидві варіації чуми довгі роки існували паралельно.
У статті, опублікованій у червні цього року в авторитетному науковому журналі Nature, російсько-німецька команда вчених збудувала повну генеалогію бактерії. За версією авторів, усі наступні різновиди - що Чорна смерть, що викосила Європу в XIV столітті, що нинішня чума, від якої, до речі, як і раніше, помирають - ведуть свій рід від штаму із самарської знахідки. З німецького боку над проектом працював голова Інституту досліджень історії людства Макса Планка Йоганнес Краузе.
Цей професор, якому немає і 40, - автор низки сенсацій, і всі вони з історії еволюції хвороб. Тільки цього року методом генетичних досліджень він довів, що Європа – батьківщина прокази, а вірус гепатиту B супроводжує людину щонайменше 7 тисяч років. Геном Yersinia pestis із лондонського середньовічного чумного цвинтаря Йоханнес Краузе розшифрував ще 2011-го. А заразом довів походження чумної палички від куди більш мирної збудниці псевдотуберкульозу. Не дивно, що коли Резеда Тухбатова у 2014-му вирішила довести факт епідемії чуми у столиці Волзької Булгарії, вона вирушила до лабораторії Краузе. І багаторічна співпраця призвела до відкриття.
Робота казанських та німецьких вчених побудована так: наша сторона збирає та готує зразки, у ФРН вичленюють геном. І справа не в тому, що у нас немає потрібної техніки: апаратура в низці наукових центрів є. Справа в тому, як із нею працюють.
Лабораторна робота
Потрібні не просто стерильні, а надстерильні умови. Ми надягаємо спеціальний костюм і не в один шар. У приміщенні має підтримуватись позитивний тиск, щоб нічого не заносило зовні. Вимоги суворіші, ніж до операційних, - каже Резеда Тухбатова. - На жаль, нічого подібного в Росії поки що немає.
Загалом чумні палички так довго не зберігаються, тому заразитися вчені не можуть. Зате вони мають збирати повний геном бактерії з безлічі розрізнених уривків.
Останнім часом до теми великий інтерес, і наші уявлення про давні хвороби швидко змінюються, - розповідає Резеда Тухбатова. - Нещодавно вважалося, що Чорна смерть з'явилася лише у XIV столітті. Потім виявилося, що Юстиніанова чума викликана тією ж бактерією. А тепер бачимо, що їй майже 4 тисячі років.
На сьогодні відомі три чумні епідемії. Чума, що виникла за правління візантійського імператора Юстиніана I (вона охопила територію всього цивілізованого світу тієї епохи і виявлялася спалахами з 541 по 750 рік), Чорна смерть, яка забрала життя 25-50 млн в одній тільки Європі в середині XIV століття. , що почалася в Китаї в середині XIX ст. Проте для інших відомих з історії хвороб версія чуми не підтвердилася. "Чума Антоніна" II століття н.е. виявилася віспою, афінська чума IV століття е.- кіром.
Відповідь на загадку
Михайлівський курганний могильник у Кінельському районі Самарської області, де знайшли чуму, на перший погляд нічим не вирізняється серед інших. Він відноситься до XVII століття до н.е., це пізнє бронзове століття, зрубна культура (названа так через спосіб поховання).
Її представники рили могильну яму та встановлювали в ній зруб. Потім перекривали його колодами та засипали землею. Виходив такий підземний будиночок, – пояснює директор Музею археології Поволжя Павло Кузнєцов.
Схожих курганів у цих краях чимало. Їх часто розкопують, коли на схилах кургану збираються орати чи будувати. Так було й цього разу. 2015-го в могильнику знайшли дев'ять скелетів, а 2016-го археолог Олександр Хохлов переслав казанським палеогенетикам по одному зубу від кожного. У двох зразках і виявили чумні бактерії.
Для істориків залишалася загадкою висока смертність населення зрубної культурі. Особливо багато вмирало дітей, – каже Хохлов. – І ось у нас є варіант відповіді: можливо, справа у чумі.
Епідемія могла мати і більш глобальні історичні наслідки. У XVII–XVI століттях е., тобто невдовзі по тому часу, якого ставляться знахідки з Михайлівського могильника, люди зрубної культури з цього регіону зміщуються на захід, до Подніпров'я. Як знати, чи не зрушила їх з місця чума? Утім, вчені обережні у висновках.
Не знайдено жодного селища, де були б сліди масового вимирання через хворобу. Чому ми у цьому впевнені? Тому що під час масової епідемії відбувається спрощення похоронного обряду: зменшується глибина поховань, з'являються колективні. Нічого цього в зрубній культурі ми не спостерігаємо, - констатує Павло Кузнєцов. - Можливо, хвороба була не така страшна.
Важливо зазначити, що, незважаючи на розкопки, про людей зрубної культури ми знаємо ще дуже мало. Зважаючи на все, це були іраномовні племена, предки сарматів, можливо, і скіфів. Жили осіло. Як вважає Олександр Хохлов, займалися землеробством та скотарством. Павло Кузнєцов не погоджується: всі вони скотарі, рослини не вирощували. Як би там не було, до розуміння того, як хворіли в бронзовому віці і до чого привели давні епідемії, вченим ще копати та копати.
Головне, щоб народ через чуму не запанікував і не заважав розкопкам. Адже там живих бактерій немає, - каже Олександр Хохлов.
До речі, навіть розшифрувавши геном Чорної смерті команда Йоханнеса Краузе не змогла пояснити, чому від неї померло стільки народу. Нинішні різновиди чумної палички дуже схожі на ту копалину. Але смертність від них набагато нижча, навіть якщо хворобу не лікувати.
Вивчення еволюції хвороботворних бактерій дає шанс передбачити розвиток інших збудників небезпечних хвороб. І зрештою допомогти лікарям протистояти їм, упевнений професор Краузе. Але вже зараз ясно, що відкриття групи російських та німецьких вчених дає шанс на нове прочитання низки загадкових сторінок в історії людства.
Відносяться ще до Стародавнього світу. Так, Руфус з Ефеса, який жив за часів імператора Траяна, посилаючись на більш давніх лікарів (імена яких до нас не дійшли), описав кілька випадків захворювання безумовно бубоною чумою в Лівії, Сирії та Єгипті.
Філистимляни не заспокоїлися і втретє перевезли військовий трофей, а з ним і чуму до міста Аскалон. Там же потім зібралися всі филистимські володарі - царі п'яти міст Філістеї, - і вирішили вони повернути ковчег ізраїльтянам, тому що зрозуміли, що це єдиний спосіб запобігти поширенню хвороби. А закінчується розділ 5 описом атмосфери, що панувала в приреченому місті. «І ті, що не померли, були вражені наростами, так що крик міста сходив до небес» (1Цар.). У розділі 6 зображено раду всіх филистимських володарів, на яку закликали жерців і віщунів. Ті порадили принести Богові жертву за провину - покласти в ковчег, перед тим як повернути його ізраїльтянам, дари. «За числом филистимських володарів п'ять наростів золотих і п'ять мишей золотих, що спустошують землю; бо кара одна на всіх вас, і на володарах ваших» (1Цар. ). Цей біблійний переказ цікавий у багатьох відношеннях: він містить приховане повідомлення про епідемію, що охопила, швидше за все, всі п'ять міст Філістеї. Мова могла йти про бубонну чуму, яка вражала людей від малого до великого і супроводжувалася появою в паху болючих наростів - бубонів. Найпримітніше - жерці філистимські, мабуть, пов'язали цю хворобу з наявністю гризунів: звідси й золоті статуї мишей, які «спустошують землю».
У Біблії є ще одне місце, яке вважають записом, що засвідчує інший випадок епідемії чуми. У Четвертій книжці Царств (4Цар.) розповідається про похід ассирійського царя Сінаххеріба, який вирішив спустошити Єрусалим. Величезна армія оточила місто, але не оволоділа ним. А незабаром Сінаххеріб відійшов без бою із залишками армії, в якій «Ангел Господній» вразив за ніч 185 тис. воїнів (4Цар.).
Епідемії чуми у історичний час
Чума як біологічна зброя
Використання збудника чуми як біологічної зброї має глибоке історичне коріння. Зокрема, події у стародавньому Китаї та середньовічній Європі показали застосування трупів заражених тварин (коней та корів), людських тіл гунами, турками та монголами для зараження джерел води та систем водопостачання. Є історичні довідки про випадки катапультування інфікованого матеріалу при облогі деяких міст (Осада Кафи).
Сучасний стан
Щорічно кількість хворих на чуму становить близько 2,5 тисячі осіб, причому без тенденції до зниження.
Згідно з наявними даними, за інформацією Всесвітньої організації охорони здоров'я з 1989 по 2004 рік було зафіксовано близько сорока тисяч випадків у 24 країнах, причому летальність склала близько 7% від числа хворих. У ряді країн Азії (Казахстан, Китай, Монголія та В'єтнам), Африки (Конго, Танзанія та Мадагаскар), Західній півкулі (США, Перу) випадки інфікування людей реєструються практично щороку.
При цьому на території Росії щорічно на території природних осередків (загальною площею понад 253 тис. км²) під ризиком зараження перебуває понад 20 тис. осіб. Для Росії ситуація ускладнюється щорічним виявленням нових хворих у суміжних з Росією державах (Казахстан, Монголія, Китай), завезенням через транспортні та торговельні потоки з країн південно-східної Азії специфічного переносника чуми - бліх Xenopsylla cheopis .
З 2001 по 2006 рік у Росії зафіксовано 752 штами збудника чуми. В даний момент найбільш активні природні осередки розташовані на територіях Астраханської області, Кабардино-Балкарської та Карачаєво-Черкеської республік, республік Алтай, Дагестан, Калмикія, Тива. Особливу тривогу викликає відсутність систематичного спостереження за активністю вогнищ, що розташовані в Інгуській та Чеченській Республіках.
У липні 2016 року в Росії до лікарні Кош-Агацького району Республіки Алтай доставили десятирічного хлопчика, який захворів на бубону чуму.
У 2001-2003 роках в Республіці Казахстан зареєстровано 7 випадків захворювання на чуму (з одним летальним кінцем), у Монголії - 23 (3 летальних наслідків), у Китаї в 2001-2002 роках захворіло 109 осіб (9 летальних наслідків). Прогноз епізоотичної та епідемічної ситуації у суміжних з Російською Федерацією природних осередках Республіки Казахстан, КНР та Монголії залишається несприятливим.
Наприкінці серпня 2014 року на Мадагаскарі знову стався спалах чуми, який до кінця листопада 2014 року забрав 40 життів із 119 хворих.
Прогноз
У разі сучасної терапії смертність при бубонної формі вбирається у 5-10 % , але й інших форм відсоток одужань досить високий, якщо лікування розпочато рано. У ряді випадків можлива швидкоплинна септична, форма, захворювання, що слабо піддається прижиттєвої діагностики та лікування («блискавична форма чуми»).
Інфікування
Збудник чуми стійкий до низьких температур, добре зберігається у мокротинні, але при температурі 55 ° C гине протягом 10-15 хв., а при кип'ятінні - практично миттєво. Ворота інфекції – пошкоджена шкіра (при укусі блохи, як правило, Xenopsylla cheopis), слизові оболонки дихальних шляхів, травного тракту, кон'юнктиви.
За основним носієм природні осередки чуми поділяють на ховрахові, сурочі, піщаночі, польові та харчухові. Крім диких гризунів, епізоотичний процес іноді включаються так звані синантропні гризуни (зокрема, щури і мишоподібні), а також деякі дикі тварини (зайці, лисиці), які є об'єктом полювання. З домашніх тварин на чуму хворіють верблюди.
У природному осередку зараження зазвичай відбувається через укус блохи, яка раніше харчувалася на хворому гризуні. Імовірність зараження значно зростає при включенні до епізоотії синантропних гризунів. Зараження відбувається також при полюванні на гризунів та їх подальшій обробці. Масові захворювання людей виникають при прирізанні хворого верблюда, зняття з нього шкіри, обробці, переробці. Інфікована людина у свою чергу є потенційним джерелом чуми, передача збудника від якого іншій людині або тварині в залежності від форми захворювання може здійснюватися повітряно-краплинним, контактним або трансмісивним шляхом.
Блохи є специфічним переносником збудника чуми. Це з особливостями пристрою травної системи бліх: перед самим шлунком стравохід блохи утворює потовщення - зоб. При укусі зараженої тварини (щури) бактерія чуми осідає в зобу блохи і починає інтенсивно розмножуватися, повністю закупорюючи його (т.з. «чумний блок»). Кров не може потрапити в шлунок, тому блоха відригує кров разом із збудником назад у ранку. Оскільки таку блоху постійно мучить почуття голоду, вона переходить з господаря на господаря в надії отримати свою порцію крові і встигає заразити велику кількість людей, перш ніж загине (такі блохи живуть не більше десяти днів, але досліди на гризунах показали, що одна блоха може заразити до 11 господарів).
При укусі заражених чумними бактеріями бліх у людини дома укусу може виникнути папула чи пустула , наповнена геморагічним вмістом (шкірна форма). Потім процес поширюється по лімфатичних судинах без прояву лімфангіту. Розмноження бактерій у макрофагах лімфатичних вузлів призводить до їх різкого збільшення, злиття та утворення конгломерату («бубона»). Подальша генералізація інфекції, яка є суворо обов'язкової, тим паче за умов сучасної антибактеріальної терапії, може призводити до розвитку септичної форми, що супроводжується поразкою практично всіх внутрішніх органів. З епідеміологічних позицій важливо, що розвивається чумна бактеріємія, в результаті хвора людина сама стає джерелом зараження контактним або трансмісивним шляхом. Однак найважливішу роль відіграють «відсіви» інфекції в легеневу тканину з розвитком легеневої форми хвороби. З моменту розвитку чумної пневмонії від людини до людини вже передається легенева форма хвороби – вкрай небезпечна, з дуже швидкою течією.
Симптоматика
Бубонна форма чуми характеризується появою різко болючих конгломератів, найчастіше пахових лімфатичних вузлів з одного боку. Інкубаційний період - 2-6 днів (рідше 1-12 днів). Упродовж кількох днів розміри конгломерату збільшуються, шкіра над ним може стати гіперемованою. Одночасно з'являється збільшення та інших груп лімфатичних вузлів – вторинні бубони. Лімфатичні вузли первинного вогнища піддаються розм'якшенню, при їх пункції отримують гнійний або геморагічний вміст, мікроскопічний аналіз якого виявляє велику кількість грамнегативних з біполярним фарбуванням паличок. За відсутності антибактеріальної терапії лімфатичні вузли, що нагноилися, розкриваються. Потім відбувається поступове загоєння нориць. Тяжкість стану хворих поступово наростає до 4-5-го дня, температура може бути підвищеною, іноді відразу з'являється висока лихоманка, але спочатку стан хворих нерідко залишається в цілому задовільним. Цим пояснюється той факт, що людина, яка захворіла на бубонну чуму, може перелетіти з однієї частини світу в іншу, вважаючи себе здоровою.
Однак у будь-який момент бубонна форма чуми може викликати генералізацію процесу і перейти у вторинно-септичну або вторинно-легеневу форму. У цих випадках стан хворих дуже швидко стає вкрай тяжким. Симптоми інтоксикації наростають щогодини. Температура після сильних озноб підвищується до високих фебрильних цифр. Відзначаються всі ознаки сепсису: м'язові болі, різка слабкість, головний біль, запаморочення, завантаженість свідомості, аж до його втрати, іноді збудження (хворий кидається в ліжку), безсоння. З розвитком пневмонії наростає ціаноз, з'являється кашель із відділенням пінистого кров'янистого мокротиння, що містить величезну кількість паличок чуми. Саме це мокротиння і стає джерелом заражень від людини до людини з розвитком тепер первинної легеневої чуми.
Септична і легенева форми чуми протікають, як і всякий важкий сепсис, з проявами синдрому дисемінованого внутрішньосудинного згортання: можлива поява дрібних крововиливів на шкірі, можливі кровотечі зі шлунково-кишкового тракту (блювота кривавими масами, мелена), виражена та допамін) падіння артеріального тиску. Аускультативно – картина двосторонньої осередкової пневмонії.
клінічна картина
Клінічна картина первинної септичної або первинної легеневої форми принципово не відрізняється від вторинних форм, але первинні форми нерідко мають більш короткий інкубаційний період - до декількох годин.
Діагноз
Найважливішу роль діагностиці у сучасних умовах грає епідеміологічний анамнез. Приїзд із зон, ендемічних по чумі (В'єтнам, Бірма, Болівія, Еквадор, Каракалпакія та ін.), або з протичумних станцій хворого з описаними вище ознаками бубонної форми або з ознаками важкої - з геморагіями і кривавим мокротинням - пневмонії при вираженій лімфадені лікаря першого контакту є досить серйозним аргументом для вжиття всіх заходів локалізації передбачуваної чуми та точної її діагностики. Треба особливо підкреслити, що в умовах сучасної медикаментозної профілактики ймовірність захворювання персоналу, який якийсь час контактував з хворим на чуму, що кашляє, дуже мала. В даний час випадків первинної легеневої чуми (тобто випадків зараження від людини до людини) серед медичного персоналу не спостерігається. Встановлення точного діагнозу необхідно здійснити за допомогою бактеріологічних досліджень. Матеріалом для них є пунктат лімфатичного вузла, що нагноився, мокротиння, кров хворого, що відокремлюється свищів і виразок.
Лабораторна діагностика здійснюється за допомогою флюоресцентної специфічної антисироватки, якою фарбують мазки виразок, що відділяється, пунктату лімфатичних вузлів, культури, отриманої на кров'яному агарі.
Лікування
У Середні віки чума практично не лікувалася, дії зводилися в основному до вирізування чи припікання чумних бубонів. Ніхто не знав справжньої причини хвороби, тому не було уявлення, як її лікувати. Лікарі намагалися застосовувати найхимерніші засоби. До складу одного такого зілля входила суміш з патоки 10-річної витримки, дрібно порубаних змій, вина та 60 інших компонентів. Згідно з іншим методом, хворий по черзі мав спати на лівому боці, потім на правому. Починаючи з XIII століття епідемію чуми намагаються обмежити за допомогою карантинів.
Перелом у терапії чуми було досягнуто у 1947 році, коли радянські лікарі першими у світі застосували для лікування чуми в Маньчжурії стрептоміцин. В результаті одужали всі хворі, яких лікували стрептоміцином, включаючи хворого на легеневу чуму, який вважався вже безнадійним.
Лікування хворих на чуму в даний час здійснюється за допомогою антибіотиків, сульфаніламідів і лікувальної протичумної сироватки. Профілактика можливих вогнищ захворювання полягає у проведенні спеціальних карантинних заходів у портових містах, дератизації всіх суден, що ходять міжнародними рейсами, створенні спеціальних протичумних установ у степових місцевостях, де водяться гризуни, виявленні епізоотій чуми серед гризунів та боротьбі з ними.
Протичумні санітарні заходи в Росії
За підозри на чуму про це негайно сповіщають санітарно-епідеміологічну станцію району. Заповнює повідомлення лікар, який запідозрив інфекцію, а його пересилання забезпечує головний лікар установи, де виявлено такого хворого.
Хворий має бути негайно госпіталізований до боксу інфекційного стаціонару. Лікар або середній медичний працівник лікувального закладу при виявленні хворого або підозрілого захворюванням на чуму зобов'язаний припинити подальший прийом хворих і заборонити вхід і вихід з лікувального закладу. Залишаючись у кабінеті, палаті, медичний працівник повинен повідомити доступним йому способом головного лікаря про виявлення хворого та вимагати протичумні костюми та дезінфекційні засоби.
У випадках прийому хворого з ураженням легень перед надяганням повного протичумного костюма медичний працівник зобов'язаний обробити собі розчином стрептоміцину слизові оболонки очей, рота та носа. За відсутності кашлю можна обмежитись обробкою рук дезінфекційним розчином. Після вжиття заходів щодо роз'єднання хворого зі здоровими у медичному закладі або вдома складають список осіб, які мали контакт із хворим, із зазначенням прізвища, імені, по батькові, віку, місця роботи, професії, домашньої адреси.
До приїзду консультанта із протичумної установи медпрацівник залишається в осередку. Питання його ізоляції вирішується у кожному даному випадку індивідуально. Консультант забирає матеріал для бактеріологічного дослідження, після чого можна розпочати специфічне лікування хворого на антибіотики.
При виявленні хворого в поїзді, літаку, на судні, в аеропорту, на залізничному вокзалі дії медичних працівників залишаються ті ж, хоча організаційні заходи будуть різними. Важливо підкреслити, що ізоляцію підозрілого хворого з оточуючими слід розпочинати відразу після виявлення.
Головний лікар установи, отримавши повідомлення про виявлення підозрілого на чуму хворого, вживає заходів щодо припинення спілкування між відділеннями лікарні, поверхами поліклініки, забороняє вихід із будівлі, де виявлено хворого. Одночасно організує передачу екстреного повідомлення вищої організації та протичумної установи. Форма інформації може бути довільною з обов'язковим викладом наступних даних: прізвище, ім'я, по батькові, вік хворого, місце проживання, професія та місце роботи, дата виявлення, час початку захворювання, об'єктивні дані, попередній діагноз, вжиті первинні заходи щодо локалізації вогнища, посада та прізвище лікаря, який виявив хворого. Одночасно з інформацією керівник запитує консультантів та необхідну допомогу.
Проте в окремих ситуаціях може виявитися доцільнішим здійснити госпіталізацію (до встановлення точного діагнозу) у тій установі, де знаходиться хворий у момент припущення про наявність у нього чуми. Лікувальні заходи невіддільні від профілактики зараження персоналу, який повинен негайно одягнути 3-шарові марлеві маски, бахіли, хустку з 2 шарів марлі, що повністю закриває волосся, і захисні окуляри для попередження попадання бризок мокротиння на слизову оболонку очей. Згідно з встановленими в Російській Федерації правилами, персонал в обов'язковому порядку надягає протичумний костюм або застосовує аналогічні за властивостями протиінфекційного захисту спеціальні засоби. Весь персонал, який контактував із хворим, залишається для подальшого надання йому допомоги. Спеціальний медичний пост ізолює відсік, де знаходиться хворий і персонал, що його лікує, від контакту з іншими людьми. До ізольованого відсіку мають увійти туалет та процедурний кабінет. Весь персонал негайно отримує профілактичне лікування антибіотиками, яке триває всі дні, які він проводить в ізоляторі.
Лікування чуми є комплексним і включає застосування етіотропних, патогенетичних та симптоматичних засобів. Для лікування чуми найбільш ефективними є антибіотики стрептоміцинового ряду: стрептоміцин, дигідрострептоміцин, пасоміцин. При цьому найбільш широко застосовується стрептоміцин. При бубонній формі чуми хворому вводять внутрішньом'язово стрептоміцин 3-4 рази на добу (добова доза по 3 г), тетрациклінові антибіотики (віброміцин, морфоциклін) внутрішньовенно по 4 г на добу. При інтоксикації внутрішньовенно вводять сольові розчини, гемодез. Падіння артеріального тиску при бубонній формі саме по собі повинно розцінюватися як ознака генералізації процесу, ознака сепсису; при цьому виникає необхідність проведення реанімаційних заходів, запровадження допаміну, встановлення постійного катетера. При легеневій та септичній формах чуми дозу стрептоміцину збільшують до 4-5 г/добу, а тетрацикліну – до 6 г. При формах, резистентних до стрептоміцину, можна вводити левоміцетину сукцинат до 6-8 г внутрішньовенно. При поліпшенні стану дози антибіотиків зменшують: стрептоміцину - до 2 г на добу до нормалізації температури, але протягом не менше 3 днів, тетрациклінів - до 2 г на добу щодня внутрішньо, левоміцетину - до 3 г на добу, сумарно 20-25 г. З великим успіхом використовується в лікуванні чуми та бісептол.
При легеневій, септичній формі, розвитку геморагії негайно приступають до купірування синдрому дисемінованого внутрішньосудинного згортання: проводять плазмаферез (переривчастий плазмаферез у пластикатних мішках може бути здійснений на будь-якій центрифузі зі спеціальним або повітряним охолодженням при ємності) плазми 1-1,5 л при заміщенні такою ж кількістю свіжозамороженої плазми. За наявності геморагічного синдрому щодобові введення свіжозамороженої плазми повинні бути менше 2 л. До усунення найгостріших проявів сепсису плазмаферез проводять щодня. Зникнення ознак геморагічного синдрому, стабілізація артеріального тиску зазвичай при сепсисі є основою припинення сеансів плазмаферезу. Водночас ефект плазмаферезу в гострому періоді хвороби спостерігається практично негайно, зменшуються ознаки інтоксикації, знижується потреба в допаміні для стабілізації артеріального тиску, вщухають м'язові болі, зменшується задишка.
У бригаді медичного персоналу, що забезпечує лікування хворого з легеневою або септичною формою чуми, має бути спеціаліст з інтенсивної терапії.
Див. також
- Inquisitio
- Чума (група)
Примітки
- Disease Ontology release 2019-04-18 - 2019-04-18 - 2019.
- Джаред, Даймонд, Рушниці, мікроби, і сталь. Долі людських товариств.
- , с. 142.
- Чума
- , с. 131.
- Чума - лікарям, студентам, пацієнтам медичний портал, реферати, шпаргалки медикам, хвороби лікування, діагностика, профілактика
- , с. 7.
- , с. 106.
- , с. 5.
- Papagrigorakis, Manolis J.; Yapijakis, Christos; Synodinos, Philippos N.; Baziotopoulou-Valavani, Effie (2006). “DNA examination of ancient dental pulp incriminates typhoid fever as a probable cause of the Plague of Athens” . International Journal of Infectious Diseases. 10 (3): 206-214.
Бубонна чума забрала життя 60 мільйонів людей. При цьому в деяких регіонах кількість померлих сягала двох третин населення. Через непередбачуваність хвороби, а також неможливість на той момент її вилікувати серед людей стали процвітати релігійні ідеї. Повсякденністю стала віра у вищі сили. У той же час почалися переслідування так званих отруйників, відьом, чаклунів, які, на думку релігійних фанатиків, наслали епідемію на людей.
Цей період залишився в історії як час нетерплячих людей, яких вразив страх, ненависть, недовіра та численні забобони. Насправді ж спалаху бубонної чуми, звичайно, є наукове пояснення.
Міф про виникнення бубонної чуми
Коли історики шукали шляхів проникнення хвороби до Європи, вони зупинилися на думці, що з'явилася чума в Татарстані. Точніше її принесли татари.
У 1348 кримські татари на чолі з ханом Джанибеком під час осадження генуезької фортеці Кафи (Феодосія) закидали туди трупи людей, які раніше померли від чуми. Після звільнення європейці почали залишати місто, розносячи хворобу по всій Європі.
Але так звана "чума в Татарстані" виявилася не більше ніж домислом людей, які не знають, чим пояснити раптовий і смертельний спалах "чорної смерті".
Теорія зазнала поразки, оскільки стало відомо, що пандемія не передається між людьми. Нею могли заразитися від дрібних гризунів чи комах.
Така «загальна» теорія існувала досить тривалий час і містила безліч загадок. Насправді епідемія чуми 14 століття, як з'ясувалося пізніше, почалася з кількох причин.

Природні причини пандемії
Крім різкої зміни клімату в Євразії, спалаху бубонної чуми передувало ще кілька екологічних факторів. Серед них:
- глобальна посуха в Китаї, за якою стався масовий голод;
- у провінції Хенань масова навала сарани;
- у Пекіні тривалий час панували дощі та урагани.
Як і "Юстиніанова чума", як називають першу в історії пандемію, "чорна смерть" наздогнала людей після масових стихійних лих. Вона навіть пішла тим самим шляхом, що й попередниця.
Зниження імунітету людей, спровоковане екологічним фактором, призвело до масової захворюваності. Катастрофа досягла таких масштабів, що главам церков доводилося відчиняти кімнати для хворого населення.
Чума в Середньовіччі мала також соціально-економічні передумови.

Соціально-економічні причини бубонної чуми
Природні фактори не могли спровокувати такий серйозний спалах епідемії самостійно. Вони були підкріплені такими соціально-економічними передумовами:
- військові дії у Франції, Іспанії, Італії;
- панування монголо-татарського ярма над частиною Східної Європи;
- посилена торгівля;
- бідність, що стрімко розвивається;
- надто висока щільність населення.
Ще одним важливим фактором, що спровокував нашестя чуми, стало переконання, яке мало на увазі, що здорові віруючі люди повинні митися якомога рідше. За словами святих того часу, споглядання власного голого тіла вводить людину в спокусу. Деякі послідовники церкви настільки переймалися цією думкою, що не занурювалися у воду жодного разу за все свідоме життя.
Європа у 14 столітті не вважалася чистою державою. Населення не стежило за утилізацією сміття. Відходи викидали прямо з вікон, помої та вміст нічних горщиків виливали на дорогу, туди ж стікала кров худоби. Це все пізніше потрапляло до річки, з якої люди брали воду для приготування їжі та навіть для пиття.
Як і "Юстиніанова чума", "чорна смерть" була спровокована великою кількістю гризунів, які жили у тісному контакті з людьми. У літературі на той час можна знайти безліч записів, присвячених тому, що робити у разі укусу тварин. Як відомо, щури та бабаки – переносники хвороби, тому люди панічно боялися навіть одного виду. У прагненні подолати гризунів багато хто забував про все, включаючи свою сім'ю.

Як все починалося
Точкою зародження хвороби стала пустеля Гобі. Де знаходиться місце, яке було безпосереднім осередком, невідомо. Передбачається, що татари, які жили неподалік, оголошували полювання на бабаків, які є переносниками чуми. Високо цінувалися м'ясо та хутро цих тварин. У таких умовах зараження було неминучим.
Багато гризунів через посуху та інші негативні погодні умови залишили свої притулки та перемістилися ближче до людей, де можна було знайти більше їжі.
Провінція Хебей у Китаї постраждала насамперед. Там загинуло щонайменше 90 % населення. Це ще одна причина, яка породила думку, що виникнення чуми спровокували татари. Вони по відомому Шовковому шляху могли вести хворобу за собою.
Потім чума досягла Індії, після чого перемістилася до Європи. Дивно, але лише в одному джерелі на той час згадується справжній характер хвороби. Вважається, що людей вразила бубонна форма чуми.
У країнах, яких не торкнулася пандемія, у середні віки піднімалася справжня паніка. Глави держав відправляли гінців за інформацією щодо хвороби та змушували фахівців винаходити ліки від неї. Населення деяких держав, залишаючись у невіданні, охоче вірили чуткам про те, що на заражених землях йде дощ зі змій, дме вогняний вітер і з неба падають кислотні кулі.

Сучасна характеристика бубонної чуми
Низькі температури, довге перебування поза тілом господаря, розморожування не можуть знищити збудника "чорної смерті". Натомість проти нього ефективний сонячний вплив та висихання.

Симптоми чуми у людини
Бубонна чума починає розвиватися з моменту укусу зараженою блохою. Бактерії потрапляють у лімфатичні вузли та починають свою життєдіяльність. Раптом людину долає озноб, у неї підвищується температура тіла, головний біль стає нестерпним, а риси обличчя – невпізнанними, під очима з'являються чорні плями. На другу добу після зараження виникає і сам бубон. Так називають збільшений у розмірах лімфатичний вузол.
Людину, заражену чумою, можна впізнати відразу. "Чорна смерть" - хвороба, що змінює обличчя та тіло до невпізнання. Пухирі стають помітними вже другого дня, а загальний стан пацієнта не можна назвати адекватним.
Симптоми чуми у людини Середньовіччя, напрочуд, відрізняються від ознак хвороби сучасного пацієнта.

Клінічна картина бубонної чуми Середньовіччя
"Чорна смерть" - хвороба, яку в Середні віки впізнавали за такими ознаками:
- сильна лихоманка, озноб;
- агресивність;
- безперервне відчуття страху;
- сильні болючі відчуття в грудях;
- задишка;
- кашель із кров'яними виділеннями;
- кров та продукти життєдіяльності ставали чорного кольору;
- мовою можна було помітити темний наліт;
- виразки і бубон, що виникають на тілі, випромінювали неприємний запах;
- помутніння свідомості.
Ці симптоми розглядалися як ознака швидкої та неминучої смерті. Якщо людина отримувала такий вирок, вона вже знала, що часу їй залишилося зовсім мало. Ніхто не намагався боротися з такими симптомами, вони вважалися волею Бога та церкви.

Лікування бубонної чуми в Середньовіччі
Середньовічна медицина була далекою від ідеалу. Лікар, який приходив оглянути пацієнта, більше уваги приділяв розмовам про те, чи він сповідався, ніж безпосередньо лікуванню. Це було з релігійним божевіллям населення. Порятунок душі вважалося набагато важливішим завданням, ніж лікування тіла. Відповідно, хірургічне втручання мало практикувалося.
Методи лікування чуми зводилися до наступного:
- розрізання пухлин та припікання їх розпеченим залізом;
- використання протиотрут;
- докладання до бубонів шкіри плазунів;
- витягування хвороби з допомогою магнітів.
При цьому середньовічна медицина все ж таки не була безнадійною. Деякі лікарі того часу радили хворим дотримуватися гарного харчування і чекати, поки організм самостійно впорається із чумою. Це найбільш адекватна теорія лікування. Звичайно, в умовах того часу випадки одужання були поодинокими, але все ж таки вони мали місце.
За лікування хвороби бралися лише посередні лікарі чи молоді люди, які бажають здобути популярність вкрай ризикованим шляхом. Вони носили маску, яка була схожа на пташину голову з яскраво вираженою дзьобом. Однак такий захист рятував далеко не всіх, тому багато лікарів гинули слідом за своїми пацієнтами.
Влада держав радила людям дотримуватися таких методів боротьби з епідемією:
- Втеча на велику відстань. При цьому треба було подолати якнайбільше кілометрів дуже швидко. Залишатися на безпечній від хвороби відстані необхідно було якнайдовше.
- Через заражені місця гнати стада коней. Вважалося, що дихання цих тварин очищує повітря. З цією ж метою радили пускати до будинків різних комах. У кімнату, де нещодавно від чуми померла людина, ставили блюдце з молоком, оскільки вважалося, що воно поглинає хворобу. Також користувалися популярністю такі методи, як розведення в будинку павуків та спалювання великої кількості багать поряд із житловим приміщенням.
- Робити все потрібне, щоб перебити запах чуми. Вважалося, що й людина відчуває вони, що виходить від заражених людей, він досить захищений. Саме тому багато хто носив із собою букети квітів.
Також лікарі радили не спати після світанку, не вступати в інтимний зв'язок і не думати про епідемію та смерть. У наші дні такий підхід здається божевіллям, але в Середньовіччі люди знаходили в ньому втіху.
Звісно, важливим чинником, що впливає життя під час епідемії, була релігія.

Релігія під час епідемії бубонної чуми
"Чорна смерть" – хвороба, яка лякала людей своєю невідомістю. Тому на цьому фоні виникали різні релігійні вірування:
- Чума – це покарання за звичайні людські гріхи, непослух, погане ставлення до близьких людей, прагнення піддатися спокусам.
- Чума виникла внаслідок нехтування вірою.
- Епідемія почалася через те, що в моду увійшли черевики з гострими шкарпетками, що дуже розлютило Бога.
Священики, які були зобов'язані вислухати сповідь людей, що вмирають, часто заражалися і гинули. Тому нерідко міста залишалися без служителів церкви, бо боялися за своє життя.
На тлі обстановки, що розпалилася, з'являлися різні угруповання або секти, кожна з яких по-своєму пояснювала причину епідемії. Крім того, серед населення були поширені різноманітні забобони, які вважалися чистою правдою.

Забобони під час епідемії бубонної чуми
У будь-якій, навіть незначній події, під час епідемії люди бачили своєрідні знаки долі. Деякі забобони були дуже дивними:
- Якщо повністю оголена жінка переорюватиме землю навколо будинку, а решта членів сім'ї в цей час перебуватиме в приміщенні, чума залишить навколишні місця.
- Якщо виготовити опудало, що символізує чуму і спалити його, хвороба відступить.
- Щоб хвороба не атакувала, потрібно носити із собою срібло чи ртуть.
Безліч легенд складалося навколо образу чуми. У них справді вірили люди. Вони боялися зайвий раз відчинити двері свого будинку, щоб не впустити всередину чумний дух. Навіть рідні люди лаялися між собою, кожен прагнув врятувати себе і тільки себе.

Ситуація у суспільстві
Пригнічені та налякані люди згодом дійшли висновку, що чуму поширюють так звані ізгої, які бажають смерті всьому населенню. Почалися переслідування підозрюваних. Їх силоміць тягли в лазарет. Багато людей, яких визнали підозрюваними, вчиняли суїцид. Епідемія самогубств вразила Європу. Проблема досягла таких масштабів, що влада погрожувала тим, хто накладе на себе руки, виставити їхні трупи на загальний огляд.
Оскільки багато людей були впевнені, що жити їм залишилося зовсім небагато, вони пускалися на всі тяжкі: захоплювалися алкоголем, шукали розваг з жінками легкої поведінки. Такий спосіб життя ще більше посилював епідемію.
Пандемія досягла таких масштабів, що трупи вивозили ночами, скидаючи їх у спеціальні ями та зариваючи.
Іноді траплялося, що хворі на чуму спеціально з'являлися в суспільстві, прагнучи заразити якомога більше недругів. Також це було з тим, що вважалося, ніби чума відступить, якщо передати її іншому.
В атмосфері того часу будь-яка людина, яка за якоюсь ознакою виділялася з натовпу, могла вважатися отруйником.

Наслідки "чорної смерті"
"Чорна смерть" призвела до значних наслідків у всіх сферах життя. Найбільш значущі їх:
- Значно змінилося співвідношення груп крові.
- Нестабільність у сфері життя.
- Спустіло багато сіл.
- Було започатковано феодальним відносинам. Багато людей, у майстернях яких працювали їхні сини, змушені були брати працювати майстрів із боку.
- Оскільки роботи у сфері виробництва не вистачало чоловічих трудових ресурсів, цей вид діяльності почали освоювати жінки.
- Медицина перейшла новий етап розвитку. Стали вивчатися всілякі захворювання та винаходити ліки від них.
- Прислуга і нижчі верстви населення через нестачу людей стали вимагати собі кращого становища. Багато неспроможних людей виявились спадкоємцями багатих померлих родичів.
- Були зроблені спроби механізувати виробництво.
- Значно впали ціни на житло та оренду.
- У величезних темпах зростала самосвідомість населення, яке не бажає сліпо підкорятися уряду. Це вилилося в різні бунти та революції.
- Значно ослаб вплив церкви на населення. Люди побачили безпорадність священиків у боротьбі з чумою, перестали їм довіряти. Знову узвичаїлися ритуали і повір'я, раніше заборонені церквою. Почалося століття «відьом» і «чаклунів». Кількість священиків значно зменшилася. На такі посади часто приймали неосвічених та невідповідних за віком людей. Багато хто не розуміли, через що смерть забирає не лише злочинців, а й добрих, добрих людей. У зв'язку з цим Європа засумнівалася у могутності Бога.
- Після такої масштабної пандемії чума остаточно не залишила населення. Періодично у різних містах спалахували епідемії, несучи із собою життя людей.
Сьогодні багато дослідників сумніваються, що друга пандемія протікала саме у формі бубонної чуми.

Думки щодо другої пандемії
Існують сумніви, що "чорна смерть" – це синонім періоду процвітання бубонної чуми. Цьому є пояснення:
- У хворих на чуму рідко відзначалися такі симптоми, як підвищена температура тіла та запалення горла. Однак сучасні вчені відзначають, що в оповіданнях того часу є безліч помилок. Більше того, деякі твори є художніми та суперечать не лише іншим оповіданням, а й самі собі.
- Третя пандемія змогла вразити лише 3% населення, тоді як "чорна смерть" викосила щонайменше третину Європи. Але цьому також є пояснення. Під час другої пандемії спостерігалася моторошна антисанітарія, що завдає більше проблем, ніж хвороба.
- Бубони, що виникають при поразці людини, розташовувалися під пахвами і області шиї. Логічно було б, якби вони виникали на ногах, бо саме туди найпростіше потрапити блоху. Однак і цей факт не є бездоганним. Виявляється, поряд з щурою бліхою розповсюджувачем чуми є людська воша. А таких комах у Середньовіччі було багато.
- Зазвичай епідемії передує масова загибель щурів. Такого явища не спостерігалося у Середньовіччі. Цей факт також можна оскаржити з огляду на присутність людських вошей.
- Блоха, яка є носієм захворювання, найкраще почувається в теплому і вологому кліматі. Пандемія процвітала й у найхолодніші зими.
- Швидкість поширення епідемії була рекордною.
В результаті проведених досліджень було з'ясовано, що геном сучасних штамів чуми ідентичний хворобі Середньовіччя, що доводить, що саме бубонна форма патології стала "чорною смертю" для людей того часу. Тому будь-які інші думки автоматично переміщені до категорії неправильних. Але детальніше вивчення питання все ще продовжується.
Чума є інфекційним захворюванням, яке викликається бактерією Yersinia Pestis. Залежно від наявності легеневої інфекції чи санітарно-гігієнічних умов, чума може поширюватися повітрям, передаватися шляхом прямого контакту, або дуже рідко – через забруднену приготовлену їжу. Симптоми чуми залежать від концентрованих областей інфекції: бубонна чума проявляється у лімфатичних вузлах, септична чума – у кровоносних судинах, легенева чума – у легенях. Чума піддається лікуванню, якщо її виявити на ранній стадії. Чума все ще є відносно поширеним захворюванням у деяких віддалених частинах світу. До червня 2007 року чума була одним із трьох епідемічних захворювань, про які спеціально повідомлялося у Всесвітню організацію охорони здоров'я (два інших – холера та жовта лихоманка). Бактерію названо на честь франко-швейцарського бактеріолога Олександра Єрсена.
Вважається, що масові пандемії чуми, що прокотилися Євразією, були пов'язані з дуже високим рівнем смертності та серйозними культурними змінами. Найбільшою з них була Чума Юстиніана 541-542 рр., Чорна смерть 1340, що тривала з інтервалами під час другої пандемії чуми, і третя пандемія, що почалася в 1855 і вважається неактивною з 1959 року. Термін «чума» нині застосовується до будь-якого тяжкого запалення лімфатичного вузла внаслідок інфекції Y. pestis. Історично склалося, що медичне використання терміна «чума» застосовувалося до пандемії інфекції загалом. Слово «чума» часто асоціюється з бубонною чумою, проте цей вид чуми є лише одним із її проявів. Для опису цієї хвороби використовувалися інші назви, такі як Чорна чума та Чорна смерть; останній термін в даний час використовується в основному вченими для опису другої, та найбільш руйнівної, пандемії захворювання. Слово «чума», як вважають, походить від латинського слова plāga («удар, рана») та plangere (вдаряти), порівн. німецьке Plage («зараження»).
Причина
Передача Y. Pestis неінфікованому індивіду може бути будь-яким з наступних способів.
Повітряно-краплинна передача - кашель або чхання на іншу людину
Прямий фізичний контакт – дотик зараженої людини, зокрема сексуальний контакт
Непрямий контакт – як правило, шляхом дотику забрудненого ґрунту чи забрудненої поверхні
Передача повітрям – якщо мікроорганізм може залишатися в повітрі протягом тривалого часу
Фекально-оральний шлях передачі – зазвичай від зараженої їжі чи джерел води – переноситься комахами чи іншими тваринами.
Чумна паличка циркулює в організмі тварин-носіїв інфекції, особливо у гризунів, у природних осередках інфекції, розташованих на всіх континентах, крім Австралії. Природні осередки чуми розташовуються в широкому поясі тропічних і субтропічних широт і теплих районах помірних широт по всій земній кулі між паралелями 55 градусів північної широти і 40 градусів південної широти. Всупереч поширеній думці, щури не взяли безпосередньої участі на початку поширення бубонної чуми. В основному це захворювання через бліх (Xenopsylla cheopis) заразило щурів, через що самі щури стали першими жертвами чуми. В організмі людини, інфікування відбувається, коли людину кусає бліха, яка була заражена, вкусивши гризуна, який сам був заражений укусом бліхи, яка переносить хворобу. Бактерії розмножуються всередині блохи, злипаються, утворюючи пробку, яка блокує шлунок блохи та змушують її голодувати. Блоха потім кусає господаря і продовжує годуватись, навіть будучи нездатною придушити свій голод, і, отже, вивергає кров, заражену бактеріями, назад у рану від укусу. Бактерія бубонної чуми заражає нову жертву, і блоха зрештою вмирає з голоду. Серйозні спалахи чуми зазвичай запускаються іншими спалахами захворювань у гризунів або зростанням популяції гризунів.  У 1894 році два бактеріологи, Олександр Єрсен із Франції та Кітасато Сібасабуро з Японії, незалежно один від одного, ізолювали бактерію в Гонконгу, відповідальну за третю пандемію. Хоча обидва дослідники повідомили про свої результати, низка заплутаних і суперечливих заяв Сибасабуро, зрештою, призвела до того, що Єрсен був визнаний основним відкривачем організму. Єрсен назвав бактерію Pasteurella pestis на честь Інституту Пастера, де він працював, але в 1967 році бактерія була перенесена в новий рід і перейменована на Yersinia pestis, на честь Єрсена. Єрсен також зазначив, що чума у щурів спостерігалася не тільки під час епідемій чуми, але й часто передувала таким епідеміям у людей, і що багато місцевих жителів вважали чуму хворобою щурів: сільські жителі у Китаї та Індії стверджували, що загибель великої кількості щурів тягла за собою спалахи чуми. У 1898 році французький вчений Поль-Луї Сімон (який також приїхав до Китаю, щоб боротися з третьою пандемією) встановив вектор щура-блоха, який керує цим захворюванням. Він зазначив, що хворі люди не повинні перебувати в тісному контакті один з одним, щоб не набути хвороби. У провінції Юньнань, Китай, мешканці втекли зі своїх будинків, як тільки вони бачили мертвих щурів, і на острові Формоза (Тайвань) жителі вважали, що контакт із мертвими щурами пов'язаний із підвищеним ризиком розвитку чуми. Ці спостереження призвели до того, що вчений став підозрювати, що блоха може бути проміжним фактором у передачі чуми, оскільки люди придбали чуму тільки тоді, коли вони перебували в контакті з нещодавно померлими щурами, які померли менше ніж 24 години тому. У класичному експерименті, Симон продемонстрував, як здоровий щур помер від чуми, після того, як заражені бліхи перестрибнули на неї від щурів, які нещодавно померли від чуми.
У 1894 році два бактеріологи, Олександр Єрсен із Франції та Кітасато Сібасабуро з Японії, незалежно один від одного, ізолювали бактерію в Гонконгу, відповідальну за третю пандемію. Хоча обидва дослідники повідомили про свої результати, низка заплутаних і суперечливих заяв Сибасабуро, зрештою, призвела до того, що Єрсен був визнаний основним відкривачем організму. Єрсен назвав бактерію Pasteurella pestis на честь Інституту Пастера, де він працював, але в 1967 році бактерія була перенесена в новий рід і перейменована на Yersinia pestis, на честь Єрсена. Єрсен також зазначив, що чума у щурів спостерігалася не тільки під час епідемій чуми, але й часто передувала таким епідеміям у людей, і що багато місцевих жителів вважали чуму хворобою щурів: сільські жителі у Китаї та Індії стверджували, що загибель великої кількості щурів тягла за собою спалахи чуми. У 1898 році французький вчений Поль-Луї Сімон (який також приїхав до Китаю, щоб боротися з третьою пандемією) встановив вектор щура-блоха, який керує цим захворюванням. Він зазначив, що хворі люди не повинні перебувати в тісному контакті один з одним, щоб не набути хвороби. У провінції Юньнань, Китай, мешканці втекли зі своїх будинків, як тільки вони бачили мертвих щурів, і на острові Формоза (Тайвань) жителі вважали, що контакт із мертвими щурами пов'язаний із підвищеним ризиком розвитку чуми. Ці спостереження призвели до того, що вчений став підозрювати, що блоха може бути проміжним фактором у передачі чуми, оскільки люди придбали чуму тільки тоді, коли вони перебували в контакті з нещодавно померлими щурами, які померли менше ніж 24 години тому. У класичному експерименті, Симон продемонстрував, як здоровий щур помер від чуми, після того, як заражені бліхи перестрибнули на неї від щурів, які нещодавно померли від чуми.
Патологія
Бубонна чума
Коли блоха кусає людину і забруднює рану кров'ю, бактерії, що передають чуму, передаються у тканину. Y. pestis може відтворюватися всередині клітини, тому навіть якщо клітини фагоцитовані, вони все ще можуть вижити. Потрапивши в організм, бактерії можуть проникнути в лімфатичну систему, яка викачує інтерстиціальну рідину. Бактерії чуми виділяють кілька токсинів, один із яких, як відомо, викликає небезпечну для життя бета-адренергічну блокаду. Y. pestis поширюється через лімфатичну систему інфікованої людини, поки не досягне лімфатичного вузла, де він стимулює тяжке геморагічне запалення, що призводить до розширення лімфатичних вузлів. Розширення лімфатичних вузлів є причиною характерного бубона, пов'язаного з цим захворюванням. Якщо лімфатичний вузол перевантажений, інфекція може перейти в кров, викликаючи вторинну септичну чуму, і, якщо легкі засіяні, це може спричинити вторинну легеневу чуму.
Септична чума
Лімфатична система, зрештою, перетікає в кров, тому бактерії чуми можуть потрапити в кров і виявитися практично в будь-якій частині тіла. У разі септичної чуми, бактеріальні ендотоксини викликають дисеміноване внутрішньосудинне згортання крові (ДВС), внаслідок чого по всьому тілу утворюються дрібні тромби та, можливо, ішемічний некроз (відмирання тканин через відсутність циркуляції/перфузії до цієї тканини) із згустків. ДВЗ призводить до виснаження ресурсів зсідання крові в організмі, і тіло більше не може контролювати кровотечу. Отже, виникає кровотеча в шкіру та інші органи, яка може викликати червоне та/або чорне плямисте висипання та кровохаркання/криваве блювання (кашель/блювота кров'ю). Спостерігаються шишки на шкірі, які виглядають як кілька укусів комах; вони, як правило, червоного кольору, а іноді білі по центру. За відсутності лікування, септична чума, зазвичай, закінчується смертельним результатом. Раннє лікування антибіотиками знижує рівень смертності від 4 до 15 відсотків. Люди, які вмирають від цієї форми чуми, часто вмирають того ж дня, коли вперше з'являються симптоми.
Легенева чума
Легенева форма чуми виникає від інфекції легень. Вона викликає кашель і чхання, і, таким чином, виробляє крапельки, що передаються повітрям, які містять бактеріальні клітини, які можуть заразити когось при їх вдиханні. Інкубаційний період легеневої чуми короткий і, як правило, триває від двох до чотирьох днів, але іноді триває лише кілька годин. Початкові ознаки не відрізняються від кількох інших респіраторних захворювань; вони включають головний біль, слабкість і кровохаркання або гематемезис (плівки або блювання кров'ю). Перебіг хвороби протікає швидко; якщо не поставлено діагноз і лікування не проведено досить швидко, як правило, протягом кількох годин, хворий вмирає протягом одного до шести днів; у необроблених випадках смертність становить майже 100%.
Фарингальна чума
Менінгеальна чума
Ця форма чуми виникає, коли бактерії перетинають гематоенцефалічний бар'єр, що призводить до інфекційного менінгіту.
Інші клінічні форми
Існує кілька інших рідкісних проявів чуми, у тому числі безсимптомна чума та абортивна чума. Целюлярношкірна чума іноді призводить до інфекцій шкіри та м'яких тканин, часто навколо місця укусу блохи.
Лікування
Першим, хто винайшов і випробував вакцину проти бубонної чуми у 1897 році, був Володимир Хавкін, лікар, який працював у Бомбеї, Індія. При своєчасній діагностиці різні форми чуми, як правило, дуже чуйні до терапії антибіотиками. Найчастіше використовувані антибіотики включають стрептоміцин, хлорамфенікол і тетрациклін. Серед антибіотиків нового покоління, гентаміцин і доксициклін довели свою ефективність у монотерапевтичному лікуванні чуми. Бактерія чуми може розвинути лікарську резистентність та знову стати серйозною загрозою для здоров'я. Один випадок лікарської резистентності форми бактерії було виявлено на Мадагаскарі у 1995 році. Ще один спалах на Мадагаскарі був зареєстрований у листопаді 2014 р.
Вакцина проти чуми
Так як людська чума рідкісна в більшості частин світу, планова вакцинація потрібна тільки людям, які піддаються особливо високому ризику зараження, або людям, які проживають в районах з ензоотичною чумою, що відбувається на регулярній основі з передбачуваними показниками в популяціях і конкретних районах, таких як західна Штатів. Щеплення навіть не призначаються більшості мандрівників до країн з відомими останніми випадками хвороби, особливо якщо їхня поїздка обмежена міськими районами із сучасними готелями. Центри контролю за захворюваністю, таким чином, рекомендують вакцинацію тільки: (1) всім лабораторним та польовим співробітникам, які працюють з організмами Y. pestis, стійким до антимікробних засобів; (2) людям, які беруть участь у аерозольних експериментах з Y. pestis; і (3) людям, зайнятим у польових операціях у районах з ензоотичною чумою, коли запобігання впливу неможливо (наприклад, у деяких районах лиха). Систематичний огляд Кокрейнівської співпраці не виявив жодних досліджень досить високої якості, щоб зробити будь-яку заяву про ефективність вакцини.
Епідеміологія
Епідемія в Сураті, Індія, 1994 рік
У 1994 році в Сураті, Індія, вибухнула легенева чума, внаслідок якої загинуло 52 особи і відбулася велика внутрішня міграція близько 300 тисяч жителів, які втекли, побоюючись карантину. Поєднання потужних мусонних дощів та забитих каналізаційних колекторів призвело до масового затоплення, пов'язаного з антисанітарними умовами та розкиданими вулицями тушами тварин. Вважається, що ця ситуація пришвидшила епідемію. Було широко поширене побоювання, що раптова втеча людей з цієї галузі могла поширити епідемію на інші частини Індії та світу, але цей сценарій був запобігти, ймовірно, внаслідок ефективного реагування органів охорони здоров'я Індії. У деяких країнах, особливо в сусідньому регіоні Перської затоки, було зроблено крок щодо скасування деяких рейсів та накладення короткочасної заборони на постачання з Індії. Багато в чому, як і у випадку Чорної Смерті, яка поширилася середньовічною Європою, досі залишаються без відповіді деякі питання про епідемію в Сураті в 1994 році. Перші питання про те, чи це була епідемія чуми, виникли тому, що індійські органи охорони здоров'я були нездатні культивувати чумну паличку, але це може бути пов'язане з низькою якістю лабораторних процедур. Тим не менш, існує кілька ліній доказів, що передбачають, що це була епідемія чуми: аналізи крові для Yersinia були позитивними, кількість осіб, які показали антитіла проти Yersinia і клінічні симптоми, що відображаються хворими, сумісні з чумою.
Інші сучасні випадки
31 серпня 1984 р. Центри з контролю та профілактики захворювань (CDC) повідомили про випадок легеневої чуми в Клермонті, штат Каліфорнія. CDC вважає, що пацієнт, ветеринарний лікар, заразився чумою від бездомної кішки. Оскільки кішка не була доступна для автопсії, це не може бути підтверджено. З 1995 по 1998 рік щорічні спалахи чуми спостерігалися в Махадзангу, Мадагаскар. Чума була підтверджена у Сполучених Штатах із 9 західних штатів протягом 1995 року. В даний час, від 5 до 15 осіб у Сполучених Штатах, за оцінками, хворіють на чуму щорічно, як правило, у західних штатах. Резервуаром захворювання є миші. У США близько половини всіх смертельних випадків чуми з 1970 року сталися в Нью-Мексико. У 2006 році було зафіксовано 2 випадки смерті від чуми в штаті, перші випадки зі смертельними наслідками за останні 12 років. У лютому 2002 року невеликий спалах легеневої чуми стався в районі Шимла Хімачал-Прадеш на півночі Індії. Восени 2002 року в Нью-Мексико заразилася пара, незадовго до візиту до Нью-Йорка. Обидві людини пройшли курс антибіотиків, але чоловікові була потрібна ампутація обох ніг, щоб повністю відновитися, через відсутність припливу крові до його ніг, відрізаного бактеріями. 19 квітня 2006 року, CNN News та інші агентства новин повідомили про випадок чуми в Лос-Анджелесі, штат Каліфорнія, що стався з техніком-лаборантом Nirvana Kowlessar, це був перший випадок у цьому місті з 1984 року. У травні 2006 року, KSL Newsradio повідомило про випадок чуми у мертвих польових мишей і бурундуків у Національному заповіднику Нечурал Бріджес, розташованому близько 40 миль (64 км) на захід від Блендінга в окрузі Сан-Хуан, штат Юта. У травні 2006 року ЗМІ штату Арізона повідомили про випадок чуми у кішки. Сто смертей внаслідок легеневої чуми було зареєстровано у районі Ітурі у східній частині Демократичної Республіки Конго у червні 2006 року. Контроль чуми виявився важким через конфлікт, що триває. У вересні 2006 року надійшло повідомлення, що три миші, інфіковані чумною паличкою, мабуть, зникли з лабораторії, що належить науково-дослідному інституту громадської охорони здоров'я, розташованому на території кампусу Університету медицини та стоматології Нью-Джерсі, який проводить дослідження з біо для уряду США 16 травня 2007 року 8-річна мавпа капуцин померла від бубонної чуми у зоопарку Денвера. П'ять білок та кролик також були знайдені мертвими у зоопарку та дали позитивний результат на захворювання. 5 червня 2007 року в Торранс Каунті, штат Нью-Мексико, у 58-річної жінки розвинулася бубонна чума, яка еволюціонувала в легеневу чуму. 2 листопада 2007 року, Ерік Йорк, 37-річний біолог, який вивчає дику природу в рамках програми збереження національних парків Mountain Lion та Фонду збереження котячих, був знайдений мертвим у своєму будинку в національному парку Гранд-Каньйон. 27 жовтня Йорк провів розтин гірського лева, який, ймовірно, загинув від хвороби і через три дні після цього Йорк повідомив про грипоподібні симптоми і відпросився з роботи через хворобу. Його лікували у місцевій клініці, але не діагностували будь-яку серйозну хворобу. Його смерть викликала невелику паніку, офіційні особи говорили, що він, ймовірно, помер від чуми чи впливу хантавірусів, і 49 людям, які контактували з Йорком, дали агресивне лікування антибіотиками. Жоден із них не захворів. Результати розтину, випущені 9 листопада, підтвердили наявність Y. Pestis у його тілі, підтверджуючи чуму як ймовірну причину його смерті. У січні 2008 року принаймні 18 людей померли від бубонної чуми на Мадагаскарі. 16 червня 2009 року влада Лівії повідомила про спалах бубонної чуми в Тобруку, Лівія. Було зареєстровано 16-18 випадків, зокрема одна смерть. 2 серпня 2009 року китайська влада помістила на карантин селище Цзикетань, у повіті Сінхай Хайнань-Тибетського автономного округу китайської провінції Цінхай (Північно-Західний Китай) після спалаху легеневої чуми. 13 вересня 2009 року д-р Малколм Касадабан помер після випадкової лабораторної дії ослабленого штаму бактерії чуми. Це сталося через його недіагностований спадковий гемохроматоз (перевантаження залізом). Він був доцентом молекулярної генетики та клітинної біології та мікробіології в Університеті Чикаго. 1 липня 2010 року було зареєстровано вісім випадків бубонної чуми у людей у районі Чикама, Перу. Постраждав один 32-річний чоловік, а також троє хлопчиків і чотири дівчинки віком від 8 до 14 років. 425 будинків були схильні до фумігації і 1210 морських свинок, 232 собак, 128 кішок і 73 кроликів отримували лікування проти бліх у спробі зупинити епідемію. 3 травня 2012 року ховрах, спійманий у пастку в популярному кемпінгу на горі Паломар у Сан-Дієго, штат Каліфорнія, під час звичайного тестування дав позитивний результат на бактерії чуми. 2 червня 2012 року, чоловік у Крук Каунті, штат Орегон, намагаючись врятувати кішку, що поперхнулася мишею, був укушений і заразився септичною чумою. 16 липня 2013 року білка, спіймана в наметовому таборі Національного заповідника Анджелес, дала позитивний результат на чуму, що викликало закриття наметового табору, тоді як дослідники тестували інших білок і вживали заходів проти чумних бліх. 26 серпня 2013 р. Темір Ісакунов, підліток, помер від бубонної чуми на півночі Киргизстану. У грудні 2013 року надійшли повідомлення про епідемію легеневої чуми в 5 із 112 районів Мадагаскару, що, ймовірно, було викликано великими чагарниковими пожежами, які змушують щурів бігти до міст. 13 липня 2014 року, чоловіку з Колорадо було поставлено діагноз легенева чума. 22 липня 2014 р. місто Юймень, Китай, було закрито, і 151 особа була поміщена на карантин після того, як один чоловік помер від бубонної чуми. 21 листопада 2014 року Всесвітня організація охорони здоров'я повідомила про 40 смертей та 80 інших інфікованих на острові Мадагаскар, при цьому перший відомий випадок в осередку, ймовірно, стався наприкінці серпня 2014 року.
Історія
Античність
Плазміди Y. pestis були виявлені в археологічних зразках зубів семи особин бронзового віку віку 5000 років тому (3000 до н.е.), в афанасьєвській культурі в Афанасьєвому в Сибіру, культурі бойових сокир в Естонії, синтатинській культурі в Росії, унет у Польщі та андронівській культурі в Сибіру. Y. pestis існували в Євразії за доби бронзи. За оцінками, вік загального предка всіх Y. pestis оцінюється в 5783 до нашого часу. Мишачий токсин Yersinia (YMT) дозволяє бактеріям інфікувати бліх, які потім можуть передавати бубонну чуму. Ранні версії Y. Pestis не мають гена YMT, який був виявлений лише в 951 каліброваному зразку, який датується часом до н.е. Амарнський архів і молитви виразці Мурсілі II описують спалах захворювання серед хетів, хоча деякі сучасні джерела стверджують, що це могла бути туляремія. У першій книзі Царств описується можливий спалах чуми у Філістії, і версія Септуагінти каже, що вона була викликана «зруйнуванням мишей». У другому році Пелопоннеської війни (430 р. до н.е.) Фукідід описав епідемію, яка, як стверджувалося, почалася в Ефіопії, пройшла через Єгипет і Лівію, а потім прийшла до грецького світу. Під час чуми Афін місто втратило, можливо, третину свого населення, включаючи Перікла. Сучасні історики розходяться в думках щодо того, чи чума була критичним чинником втрати населення під час війни. Хоча ця епідемія вже давно вважається спалахом чуми, багато сучасних учених вважають, що до описів, зроблених уцілілими людьми, більше підходять тиф, віспа чи кір. Недавнє дослідження ДНК, виявленого в пульпі зуба жертв чуми, передбачає, що насправді мав місце тиф. У першому столітті нашої ери Руфус Ефес, грецький анатом, описав спалах чуми в Лівії, Єгипті та Сирії. Він зазначає, що Олександрійські лікарі Діоскорид та Посидоній описали симптоми, включаючи гостру лихоманку, біль, збудження та марення. Під колінами, навколо ліктів, і «у звичайних місцях» у хворих розвивалися бубон - великі, жорсткі і не гнійні. Число загиблих серед інфікованих було дуже високим. Руфус також писав, що подібні бубон описав Діонісій Куртус, який, можливо, практикував медицину в Олександрії в третьому столітті до нашої ери. Якщо це вірно, східний світ Середземномор'я міг бути знайомий з бубонною чумою на такому ранньому етапі. У другому столітті світом прокотилася Чума Антоніна, названа так на честь прізвища Марка Аврелія Антонінус. Хвороба також відома як Чума Галена, який знав про неї з перших рук. Існує припущення, що насправді ця хвороба могла бути віспою. Гален був у Римі, коли у 166 р. н.е. розпочалася ця епідемія. Гален також був присутній узимку 168-69 р.р. під час спалаху захворювання серед військ солдатів, дислокованих в Аквілеї; він мав досвід роботи з епідемією, називаючи її «дуже тривалою» та описуючи симптоми захворювання та свої методи його лікування. На жаль, його нотатки дуже короткі та розсіяні за кількома джерелами. Згідно з Бартольдом Георгом Нібуром, «ця зараза вирувала з неймовірною силою, несучи з собою незліченну кількість жертв. Стародавній світ ніколи не оговтався від удару, завданого чумою під час правління М. Аврелія». Рівень смертності від чуми дорівнював 7-10 відсотків; спалах у 165 (6)-168 гг. забрала життя від 3,5 до 5 мільйонів людей. Отто Сік вважає, що загинуло понад половина населення імперії. Дж. Ф. Гілліам вважає, що чума Антоніна, ймовірно, викликала більше смертей, ніж будь-яка інша епідемія з часів імперії до середини 3 століття.
Середньовічні та постсередньовічні пандемії
Місцеві спалахи чуми згруповані в три пандемії чуми, внаслідок чого відповідні дати початку та закінчення деяких спалахів пандемії все ще є предметом обговорення. За словами Джозефа П. Бірна з університету Белмонта, цими пандеміями були: Перша пандемія чуми з 541 до 750 рр., що поширилася з Єгипту до Середземного моря (починаючи з Чуми Юстиніана) та північно-західну Європу. Друга пандемія чуми з ~1345 до ~1840 р., що поширилася від Центральної Азії до Середземномор'я та Європи (починаючи з Чорної Смерті), і, ймовірно, проникла також до Китаю. Третя пандемія чуми з 1866 по 1960-і роки, що поширилася з Китаю по всьому світу, зокрема в Індії та на Західному узбережжі Сполучених Штатів. Тим не менш, Чорна Смерть пізнього середньовіччя іноді розглядається не як початок другої, а як кінець першої пандемії – у цьому випадку початок другої пандемії припадатиме на 1361 рік; також не постійні дати закінчення другої пандемії в даній літературі, наприклад ~ 1890 замість ~ 1840 року.
Перша пандемія: Раннє середньовіччя
Чума Юстиніана у 541-542 р. н.е. є першою відомою описаною епідемією. Вона знаменує собою перший зафіксований патерн бубонної чуми. Ця хвороба, як вважають, виникла у Китаї. Потім вона поширилася до Африки, звідки величезне місто Константинополь імпортувало великі обсяги зерна, переважно з Єгипту, щоб прогодувати своїх громадян. Зернові кораблі були джерелом інфекції для міста, а в потужних державних зерносховищах мешкали популяції щурів і бліх. На піку епідемії, згідно з Прокопієм, вона щодня вбивала 10000 осіб у Константинополі. Реальне число, ймовірніше, становило близько 5000 чоловік на день. Чума, зрештою, можливо, вбила 40% мешканців міста. Чума забрала життя до чверті населення Східного Середземномор'я. У 588 р. н. друга велика хвиля чуми поширилася через Середземномор'я на місцевість, нині є Францією. Передбачається, що Чума Юстиніана вбила близько 100 мільйонів людей у всьому світі. Ця епідемія скоротила населення Європи приблизно вдвічі в період між 541 і 700 роками. Крім того, чума, можливо, зробила свій внесок у успіх арабських завоювань. Спалах чуми в 560 р. нашої ери був описаний в 790 р. н.е. У джерелі сказано, що чума викликала «здуття залоз... у вигляді горіха або фініка» в пахвинній ділянці «та в інших досить делікатних місцях, після чого слідувала нестерпна лихоманка». У той час як здуття в цьому описі деякі ідентифікують як бубони, існують деякі розбіжності щодо того, чи слід відносити цю пандемію до бубонної чуми Yersinia Pestis, відомої в наш час.
Друга пандемія: з 14-го століття до 19-го століття
З 1347 по 1351 рр., Чорна смерть, масова і смертельна пандемія, що відбувається в Китаї, поширилася Шовковим шляхом і прокотилася Азією, Європою та Африкою. Ця епідемія, можливо, зменшила населення світу з 450 мільйонів до 350-375 мільйонів. Китай втратив близько половини свого населення, з приблизно 123 млн. до приблизно 65 мільйонів; Європа втратила близько 1/3 свого населення, приблизно з 75 мільйонів до 50 мільйонів; й у Африці загинуло приблизно 1/8 населення, з близько 80 мільйонів до 70 мільйонів (рівень смертності, зазвичай, корелює із щільністю населення, тому Африка, будучи менш щільною загалом, мала найнижчий рівень смертності). Чорна смерть була пов'язана з найбільшою кількістю смертей серед усіх відомих невірусних епідемій. Хоча немає точних статистичних даних, вважається, що в Англії померло 1,4 мільйона осіб (третина з 4,2 мільйона людей, які проживали в Англії), тоді як в Італії було, ймовірно, знищено ще більший відсоток населення. З іншого боку, населення на північному сході Німеччини, Чехії, Польщі та Угорщини, ймовірно, постраждало менше, і немає жодних оцінок смертності у Росії чи на Балканах. Цілком можливо, що Росія не так постраждала через дуже холодний клімат і великі розміри, через що менш тісно контактувала з інфекцією. Чума неодноразово поверталася до Європи та Середземномор'я протягом 14-го до 17-го століття. Згідно з Бірабеном, чума була присутня в Європі щорічно між 1346 і 1671 роками. Друга пандемія поширювалася у 1360–1363; 1374; 1400; 1438–1439; 1456–1457; 1464-1466; 1481–1485; 1500–1503; 1518–1531; 1544—1548; 1563–1566; 1573–1588; 1596–1599; 1602–1611; 1623—1640; 1644—1654; та 1664-1667 роки; Наступні спалахи, хоч і були важкими, ознаменували ослаблення спалахів на більшій частині Європи (18 століття) та Північної Африки (19 століття). За словами Джеффрі Паркера, «Франція втратила майже мільйон людей під час епідемії чуми 1628-31 рр.» В Англії, без перепису населення, історики пропонують цілу низку даних про чисельність населення до епідемії, що досягає від 4 до 7 млн осіб у 1300 році, а після епідемії - 2 млн. До кінця 1350 Чорна смерть вщухла, але вона ніколи повністю не зникла з Англії. Протягом наступних кількох сотень років подальші спалахи відбулися в 1361-62, 1369, 1379-83, 1389-93 роках і протягом першої половини 15-го століття. Спалах у 1471 році забрав життя 10-15% населення, а смертність від чуми 1479-80 рр.. могла досягати 20%. Найбільш загальні спалахи в Англії часів Тюдора і Стюарта почалися в 1498, 1535, 1543, 1563, 1589, 1603, 1625 і 1636 і закінчилися Великою чумою Лондона в 1665 році. У 1466 році 40 000 людей померли від чуми в Парижі. Протягом 16-го та 17-го століть чума охоплювала Париж протягом майже кожного третього року. Чорна смерть розоряла Європу протягом трьох років, а потім продовжилася в Росії, де хвороба вибухала десь один раз на п'ять або шість років із 1350 по 1490 роки. Епідемії чуми спустошували Лондон у 1563, 1593, 1603, 1625, 1636 та 1665 роках, скорочуючи його населення на 10-30% у ці роки. Більше 10% населення Амстердама померло у 1623-1625 роках, і знову у 1635-1636, 1655 та 1664 роках. У Венеції між 1361 і 1528 роками було 22 спалахи чуми. Чума 1576-1577 років вбила 50 000 чоловік у Венеції, що становить майже третину населення. Пізніші спалахи в центральній Європі включали італійську чуму 1629-1631 рр., яка пов'язана з пересуванням військ під час Тридцятирічної війни і велику чуму у Відні в 1679 році. Понад 60% населення Норвегії померло в 1348-1350 роках. Останній спалах чуми спустошив Осло 1654 року. У першій половині 17-го століття Велика Чума в Мілані забрала життя 1,7 мільйона людей в Італії, або близько 14% населення. У 1656 році чума вбила близько половини з 300000 жителів Неаполя. Понад 1,25 мільйона випадків смерті пов'язано з надзвичайним поширенням чуми у 17 столітті в Іспанії. Чума 1649 року, мабуть, удвічі зменшила населення Севільї. У 1709-1713 роки, епідемія чуми після Великої Північної війни (1700-1721 рр., Швеція проти Росії та союзників) вбила близько 100000 чоловік у Швеції та 300000 осіб у Пруссії. Чума вбила дві третини жителів Гельсінкі і третину населення Стокгольма. Остання велика епідемія у Європі відбулася 1720 року у Марселі, у Центральній Європі останні великі спалахи сталися під час Великої Північної війни, а Східній Європі – під час російської чуми 1770-72 років. Чорна смерть розорила більшу частину ісламського світу. Чума була присутня в якомусь із регіонів ісламського світу практично щороку в період між 1500 і 1850 роками. Чума кілька разів ударяла містами Північної Африки. Алжир втратив 30000-50000 чоловік у 1620-21 роках, і знову у 1654-57, 1665, 1691 та 1740-42 роках. Чума залишалася важливим чинником в Османському суспільстві до другої чверті 19 століття. Між 1701 та 1750 рр., 37 великих і менш масштабних епідемій було зафіксовано у Константинополі, та 31 епідемія у період між 1751 та 1800 рр. Багдад сильно постраждав від чуми, і дві третини його населення було знищено.
Природа Чорної смерті
На початку 20-го століття, після ідентифікації Йерсеном і Сибасабуро бактерії чуми, яка викликала азіатську бубону чуму (Третю пандемію) наприкінці 19 та на початку 20 століття, більшість учених та істориків дійшли переконання, що Чорна Смерть була сильно пов'язана з присутністю більш заразних пневмонічних та септичних варіантів хвороби, що збільшило зростання інфекції та поширило хворобу вглиб внутрішніх районів континентів. Деякі сучасні дослідники стверджують, що хвороба, ймовірно, була вірусною, вказуючи на відсутність щурів у деяких частинах Європи, які сильно постраждали від епідемій, та на думку людей у той час, що хвороба поширювалася шляхом прямого контакту із зараженою людиною. За розповідями того часу, Чорна смерть була вкрай заразною, на відміну від бубонної чуми 19-го та початку 20-го століття. Самуель К. Кон зробив всеосяжну спробу спростувати теорію бубонної чуми. Дослідники запропонували математичну модель, засновану на мінливій демографії Європи від 1000 р. до 1800 р., що демонструє, як епідемії чуми з 1347 по 1670 роки могли забезпечити відбір, який підняв частоту мутації до рівня, що спостерігається сьогодні, який запобігає потраплянню ВІЛ CD4 + Т-клітини, що несуть мутацію (середня частота цього алелю становить 10% у європейських популяціях). Передбачається, що одна оригінальна мутація з'явилася понад 2500 років тому, і що постійні епідемії геморагічної лихоманки вибухнули за ранніх класичних цивілізацій. Тим не менш, існують докази того, що два раніше невідомі скарби (варіантні штами) Y. Pestis відповідали за Чорну смерть. Багатонаціональна команда провела нові опитування, які використовували як аналізи древньої ДНК, так і білок-специфічні методи виявлення для пошуку ДНК та білка, специфічних для Y. Pestis у людських скелетах із широко поширених масових поховань у північній, центральній та південній Європі, які були археологічно пов'язані з Чорною смертю та наступними спалахами. Автори дійшли висновку, що це дослідження, разом із попередніми аналізами з півдня Франції та Німеччини»… дозволяє припинити дебати з приводу етіології Чорної Смерті, і однозначно демонструє, що Y. Pestis був збудником епідемії чуми, яка спустошила Європу у середні віки». У дослідженні також було виявлено два раніше невідомі, але пов'язані штами Y. Pestis, які були пов'язані з різними середньовічними масовими похованнями. Вони були визнані предками сучасних ізолятів штамів Y. Pestis "Orientalis" та "Medievalis", припускаючи, що ці варіантні штами (які нині вважаються вимерлими), можливо, потрапили до Європи у дві хвилі. Огляди могил померлих від чуми, що залишилися у Франції та Англії, показують, що перший варіант увійшов до Європи через порт Марселя близько листопада 1347 і поширився по Франції протягом наступних двох років, зрештою, досягнувши Англії навесні 1349, де він поширився по всій країні у трьох послідовних епідеміях. Огляди могил померлих від чуми, що залишилися в Нідерландському місті Берген-оп-Зом, показав наявність другого генотипу Y. Pestis, який відрізняється від генотипу у Великій Британії та Франції, і цей другий штам, ймовірно, був відповідальним за пандемію, яка поширювалася через Голландію, Бельгію та Люксембург з 1350 року. Це відкриття означає, що Берген-оп-зум (і, можливо, інші регіони на півдні Нідерландів) безпосередньо не отримали зараження з Англії або Франції близько 1349, і дослідники припустили, що друга хвиля інфекції чуми, відмінна від інфекції, яка сталася в Англії та Франції, можливо, досягла країн Бенілюксу з Норвегії, ганзейських міст чи інших регіонів.
Третя пандемія: 19 та 20 століття
Третя Пандемія почалася в китайській провінції Юньнань в 1855 році, поширивши чуму на всі населені континенти і, зрештою, викликавши смерть понад 12 мільйонів людей в Індії та Китаї. Аналіз показує, що хвилі цієї пандемії можуть виходити із двох різних джерел. Перше джерело – в основному бубонна чума, яка поширилася по всьому світу через океанську торгівлю, транспортування інфікованих людей, щурів та вантажів, на яких ховалися блохи. Другий, більш вірулентний штам, мав, в основному, легеневий характер, із сильним зараженням від людини до людини. Цей штам був значною мірою обмежений Манчжурією та Монголією. Дослідники під час «Третьої пандемії» виявили вектори чуми та бактерії чуми, що призвело згодом до сучасних методів лікування. На Росію чума обрушилася у 1877-1889 роках, і сталося це у сільській місцевості неподалік Уральських гір та Каспійського моря. Зусилля з гігієни та ізоляції пацієнтів знизили поширення захворювання, і в регіоні хвороба забрала життя лише 420 осіб. Область Ветлянка знаходиться поблизу популяції степового бабака, невеликого гризуна, що вважається дуже небезпечним резервуаром чуми. Останній значний спалах чуми в Росії стався в Сибіру в 1910 після раптового збільшення попиту на шкірки бабака (замінника соболя), що збільшив ціну на шкірки на 400 відсотків. Традиційні мисливці не полювали за хворими бабаками, і заборонено було з'їдати жир з-під плеча бабака (де розташовується пахва лімфатична залоза, в якій часто розвивалася чума), тому спалахи мали тенденцію обмежуватися окремими людьми. Зростання цін, однак, залучило тисячі китайських мисливців з Маньчжурії, які не тільки ловили хворих тварин, а й їли їхній жир, який вважається делікатесом. Чума поширилася від мисливських угідь до кінця Китайської Східної залізниці та трасою за нею на 2700 км. Чума тривала 7 місяців і вбила 60 000 чоловік. Бубонна чума продовжувала циркулювати через різні порти по всьому світу протягом наступних п'ятдесяти років; Тим не менш, головним чином, це захворювання було поширене у Південно-Східній Азії. Епідемія в Гонконгу в 1894 була пов'язана з особливо високим рівнем смертності, 90%. Ще в 1897 році медичні органи європейських держав організували конференцію у Венеції у пошуках шляху стримування чуми в Європі. 1896 року епідемія чуми в Мумбаї вразила місто Бомбей (Мумбаї). У грудні 1899 року хвороба досягла території Гавайських островів, а рішення Ради охорони здоров'я ініціювати контрольовані спалювання окремих будівель у китайському кварталі Гонолулу спричинило неконтрольовану пожежу, яка призвела до ненавмисного спалювання більшої частини китайського кварталу 20 січня 1900 року. Незабаром після цього, чума досягла континентальної частини США, започаткувавши чуму 1900-1904 рр.. у Сан-Франциско. Чума зберігалася на Гаваях на зовнішніх островах Мауї та Гаваї (The Big Island), доки вона не була остаточно ліквідована в 1959 р. Незважаючи на те, що спалах, що почався в Китаї в 1855 році, традиційно відомий як Третя пандемія, залишається неясним, було чи великих спалахів бубонної чуми менше чи більше трьох. Більшості сучасних спалахів бубонної чуми серед людей передував напрочуд високий рівень смертності серед щурів, але опис цього явища відсутній в описі деяких ранніх епідемій, особливо Чорної Смерті. Бубони або припухлості в пахвинній ділянці, що особливо характерні для бубонної чуми, також є характерною рисою інших захворювань. Дослідження, проведені групою біологів з Інституту Пастера в Парижі та Університету Йоганна Гутенберга в Майнці в Німеччині, шляхом аналізу ДНК і білків з чумних могил, опубліковані в жовтні 2010 року, повідомляють, що, без сумніву, всі «три головні епідемії» були викликані принаймні двома раніше невідомими штамами Yersinia Pestis і сталися в Китаї. Група медичних генетиків під керівництвом Марка Ачтмана з університетського коледжу Корка в Ірландії реконструювала генеалогічне дерево цієї бактерії і в онлайн випуску Nature Genetics 31 жовтня 2010 року вчені зробили висновок, що всі три великі хвилі чуми виникли в Китаї.
Чума як біологічна зброя
Чума використовувалася як біологічна зброя. Історичні дані з стародавнього Китаю та середньовічної Європи демонструють використання заражених туш тварин, таких як корови чи коні, та людських трупів, гунами, монголами, турками та іншими народами для забруднення джерел води противника. Генерал Хо Кібін із династії Хан помер від такого забруднення, беручи участь у військових діях проти гунів. Жертв чуми також закидали катапультою до міст в облозі. У 1347 році Каффа, якою володіли генуезці, великий торговий центр на Кримському півострові, опинилася в облозі армією монгольських воїнів Золотої Орди під командуванням Джанібека. Після тривалої облоги, під час якої монгольська армія, як повідомляється, постраждала від цієї хвороби, монголи вирішили використати заражені трупи як біологічну зброю. Трупи катапультувалися за міські стіни, заражаючи мешканців. Генуезькі торговці бігли, переносячи чуму (Чорну Смерть) за допомогою своїх кораблів на південь Європи, звідки вона швидко поширилася світом. Під час Другої світової війни, в японській армії вибухнула чума через велику кількість бліх. Під час японської окупації Маньчжурії підрозділ 731 навмисно заражав китайських, корейських і маньчжурських цивільних осіб і військовополонених чумною бактерією. Цих людей, яких називали «maruta», або «колоди», потім вивчали шляхом розсічення, інших – за допомогою вівісекції, тоді як вони ще перебували у свідомості. Члени блоку, такі як Широ Ісії, були реабілітовані з Токійського трибуналу Дугласом Макартуром, але 12 з них були притягнуті до відповідальності в судових процесах у Хабаровських Військових судах у 1949 році, під час чого деякі зізналися, що поширювали бубону чуму в радіусі 36 км навколо міста Чанде. Бомби Ішії, що містять живих мишей та бліх, з дуже невеликими вибуховими навантаженнями, щоб доставити вепонізовані мікроби, подолали проблему вбивства інфікованих тварин та комах вибуховим пристроєм за допомогою використання керамічного, а не металевого корпусу для боєголовки. Хоча не залишилося жодних записів щодо фактичного використання керамічних оболонок, існують їхні прототипи і, ймовірно, вони були використані в експериментах під час Другої світової війни. Після Другої світової війни, у Сполучених Штатах та Радянському Союзі були розроблені засоби для військового використання легеневої чуми. Експерименти включали різні способи доставки, вакуумне сушіння, калібрування бактерії, розвиток штамів, стійких до антибіотиків, поєднання бактерій з іншими захворюваннями (наприклад, дифтерією), та генну інженерію. Вчені, які працювали над програмами біологічної зброї в СРСР, заявили, що Радянський Союз здійснював потужні зусилля в цьому напрямку, і що було зроблено великі запаси бактерій чуми. Інформація про багато радянських проектів значною мірою відсутня. Аерозольна легенева чума залишається найсерйознішою загрозою. Чума може легко лікуватись за допомогою антибіотиків, запаси яких є в деяких країнах, таких як Сполучені Штати, на випадок такої атаки.
Wheelis M. (2002). «Biological warfare at the 1346 siege of Caffa». Emerg Infect Dis (Center for Disease Control) 8 (9): 971–5. doi:10.3201/eid0809.010536. PMC 2732530. PMID 12194776

 Дивитись що таке "Легіон (число)" в інших словниках
Дивитись що таке "Легіон (число)" в інших словниках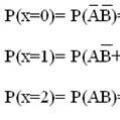 Приклади розв'язання задач на тему «Випадкові величини
Приклади розв'язання задач на тему «Випадкові величини Читаю поему «Мороз, Червоний ніс» Некрасова
Читаю поему «Мороз, Червоний ніс» Некрасова